시스토소미아시스
Schistosomiasis달팽이열, 빌하르지아, 카타야마열이라고도 하는 시스토소미아증은 시스토좀이라고 불리는 기생 평충에 의해 생기는 병이다.[1][2][9][5] 요로나 장이 감염될 수도 있다.[5] 증상으로는 복통, 설사, 피투성이의 대변, 소변 속의 피 등이 있다.[5] 오랫동안 감염되어 온 사람들은 간 손상, 신장 기능 저하, 불임, 방광암 등을 경험할 수 있다.[5] 어린이들에게, 그것은 좋지 않은 성장과 학습의 어려움을 야기시킬 수 있다.[5]
그 병은 기생충에 오염된 민물과 접촉하여 퍼진다.[5] 이 기생충들은 감염된 민물달팽이로부터 방출된다.[5] 이 병은 특히 개발도상국의 어린이들 사이에서 흔하다. 그들은 오염된 물에서 놀 가능성이 더 높기 때문이다.[5] 다른 고위험군에는 농어민, 어민, 일상생활 중 부정한 물을 사용하는 사람들이 포함된다.[5] 그것은 조난감염 그룹에 속한다.[10] 진단은 사람의 소변이나 대변에서 기생충의 알을 발견하는 것이다.[5] 혈액 속에서 질병에 대한 항체를 발견함으로써도 확인할 수 있다.[5]
질병을 예방하는 방법으로는 깨끗한 물에 대한 접근성을 향상시키고 달팽이의 수를 줄이는 것이 있다.[5] 질병이 흔한 지역에서는 매년 1회 전체 집단에게 약물 프라지칸텔을 투여할 수 있다.[5] 이것은 감염자의 수를 줄이고, 결과적으로 질병의 확산을 줄이기 위해 행해진다.[5] 프라지칸텔은 세계보건기구(WHO)가 감염자로 알려진 사람들에게 권고한 치료법이기도 하다.[5]
시스토소미아스는 2019년 전세계 약 2억 3천 6백 6십만 명의 사람들에게 영향을 미쳤다.[11] 매년 약 4,400에서 20만 명의 사람들이 이로 인해 목숨을 잃는다.[7][8] 이 병은 아프리카, 아시아, 남미에서 가장 흔하게 발견된다.[5] 70개국 이상에서 약 7억 명의 사람들이 이 질병이 흔한 지역에 살고 있다.[7][12] 열대 국가에서는 경제적 영향이 가장 큰 기생충 질병 중 말라리아에 버금간다.[13] 시스토소미아스는 방치된 열대성 질병으로 기록되어 있다.[14]
징후 및 증상
많은 사람들이 증상을 경험하지 않는다. 증상이 나타나면 감염 후 4~6주가 걸린다. 그 병의 첫 번째 증상은 일반적인 병의 느낌일 수 있다. 감염 후 12시간 이내에, 개인은 일반적으로 "수영자의 가려움"이라고 불리는 따끔따끔한 느낌이나 가벼운 발진을 입구에서 자극으로 인해 호소할 수 있다. 발진이 생길 수 있는 발진은 딱지와 다른 종류의 발진을 흉내 낼 수 있다. 다른 증상들은 2-10주 후에 일어날 수 있고 열, 통증, 기침, 설사, 오한, 또는 선팽창을 포함할 수 있다. 이러한 증상은 사람에게 더 이상의 증상을 일으키지 않는 조류 분열증과도 관련이 있을 수 있다.[15][need quotation to verify]
분열성 감염의 징후는 시간이 지남에 따라 체르카리아, 그리고 나중의 성충들과 그들의 알들이 몸 속을 이동함에 따라 다양하다.[16] 달걀이 뇌나 척수로 이동하면 발작이나 마비, 척추 염증이 생길 수 있다.[17]
장편모충증
장내 분열증에서는 난자가 장벽에 박혀 과립반응이라는 면역계 반응을 일으킨다.[18] 이러한 면역반응은 대장폐쇄와 출혈로 이어질 수 있다. 감염된 사람은 배불뚝이처럼 보이는 것을 가지고 있을지도 모른다. 달걀은 간에도 박혀 [18]포탈 고혈압, 비장염, 복부에 액체가 쌓이게 되고 잠재적으로 생명을 위협하는 확장이나 과다하게 찢어지고 출혈할 수 있는 식도나 위장관의 부은 부위로 이어질 수 있다. 드물게 중추신경계가 영향을 받는 경우가 있다. 만성적인 활동성 쇼스토미아증을 가진 사람들은 전형적인 증상을 호소하지 않을 수 있다.[15][need quotation to verify]
피부염
첫 번째 잠재적 반응은 간지럽고, 교황성 발진이며[19]: 432 , 이는 종종 사람의 첫 감염에서 피부를 관통하는 체카리아에서 비롯된다.[16] 둥근 돌기둥은 보통 가로 1~3cm이다.[20] 피해 지역에 사는 사람들이 반복적으로 노출되는 경우가 많아 관광객이나 이주민들에게 급성 반응이 더 흔하다.[21] 발진은 노출 후 처음 몇 시간에서 일주일 사이에 발생할 수 있으며 며칠 동안 지속된다.[20] "스파이머의 가려움" 반응이라고 불리는 유사하고 더 심한 반응은 새들을 감염시키는 동물의 떨림에서 나온 체카리아리에 의해서도 발생할 수 있다.[16][22]
카타야마열
가타야마 열이라는 또 다른 일차적 질환도 이러한 벌레에 감염되어 발병할 수 있으며, 인지하기가 매우 어려울 수 있다. 증상은 발열, 무기력, 심한 가려움증(구균) 발진과 관련된 창백한 일시적 요철 분출, 간과 비장의 확대, 기관지경련 등이다.[23][need quotation to verify]
급성 치스토소미아시스(가타야마열)는 초기 감염 후 몇 주 또는 몇 달 후에 폐를 통해 간으로 혈류를 통과하면서 치스토미울레가 이동하는 것에 대한 전신적 반응으로 발생할 수 있다.[16] 수영선수의 가려움증과 유사하게, 카타야마 열은 이주민이나 관광객과 같은 첫 감염을 가진 사람들에게서 더 흔히 볼 수 있다. 그러나, S. 자포닉에 감염된 중국 토착민들에게서 볼 수 있다.[24] 증상에는 다음이 포함된다.
증상은 대개 스스로 좋아지지만, 적은 비율의 사람들이 지속적인 체중 감소, 설사, 확산성 복통, 발진 등을 가지고 있다.[16]
만성질환
오래 전부터 확립된 병에서는 성인 벌레가 염증 반응을 일으킬 수 있는 알을 낳는다. 이 알들은 방광과 창자로 옮겨져서 흘릴 수 있도록 도와주는 단백질 분해 효소를 분비한다. 효소는 또한 알이 조직에 갇히거나 간, 비장, 폐 또는 뇌에 색전될 때 어시노필성 염증 반응을 일으킨다.[16] 다른 종의 성충들이 다른 지역으로 이주하기 때문에 장기적인 발현들은 쉬스토좀의 종에 의존한다.[25] 빈혈과 영양실조가 빈혈에서 흔하게 나타나는 등 많은 감염이 가벼운 증상이다.[26]
유전병
S. 해마토비움의 벌레는 방광과 요인을 둘러싼 정맥으로 이동한다.[25] 감염 후 10~12주 정도 지나면 소변에서 혈액이 나올 수 있다.[16][20] 시간이 흐르면서 섬유증은 요로 장애, 수인증, 신장 기능 부전으로 이어질 수 있다.[16][20] 방광암 진단과 사망률은 일반적으로 영향을 받는 지역에서 상승하고 있다; 이집트의 방광암을 통제하려는 노력은 방광암 발생률을 감소시켰다.[20][27] 방광암의 위험성은 흡연으로 인한 발암물질에 노출될 수 있도록 방광 라이닝의 만성적인 자극 때문인지 남성 흡연자들에게 특히 높은 것으로 보인다.[22][25]
여성의 경우, 생식기 질환은 또한 HIV 전염률을 증가시킬 수 있는 생식기 병변을 포함할 수 있다.[20][28][29]
위장병
S. Mansoni와 S. Japonicum의 지렁이는 위장관과 간의 정맥으로 이동한다.[22] 내벽에 있는 달걀은 통증, 대변에 피, 설사(특히 어린이의 경우)로 이어질 수 있다.[22] 심한 질병은 결장이나 직장이 좁아지는 결과를 초래할 수 있다.[20] 난자는 또한 만성 감염자의 4~8%에서 섬유증으로 이어지는 간으로 이동하는데, 주로 장기간 중염에 걸린 사람들이다.[22] S. Mansoni 감염은 역학적으로 HIV 감염이 높은 아프리카 사하라 이남 지역의 HIV 유병률과 중복된다. 아프리카 사하라 이남 지역은 위장병인 지리스토소미아스가 HIV 전염의 증가와 연관되어 있다.[28]
중추신경계 질환
중추신경계 병변이 가끔 발생한다. 뇌과립증은 뇌의 자포늄 알에 의해 발생할 수 있다. S. 자포닉의 영향을 받은 중국의 지역사회는 발작률이 기준치보다 8배 높다.[22] 마찬가지로 척수에 있는 S. Mansoni와 S. 해마토비움 알에서 나온 과립성 병변은 축수성 하반신 마비증과 함께 횡단 골수염으로 이어질 수 있다.[30] 뇌 과립성 감염은 또한 S. Mansoni에 의해 야기될 수 있다. 현장에서 성충의 변칙적인 이동에 따른 난자 증착은 이러한 환자들에게서 시스토소마가 중추신경계에 도달할 수 있는 유일한 메커니즘으로 보인다. 신경조직에 대한 파괴적 작용과 뇌의 한정된 영역에서 다수의 큰 그래눌로마(Granulomas)로 둘러싸인 많은 수의 난자에 의해 생성되는 질량 효과는 신경세포 분열의 가성형태를 특징짓고 임상적 발현(두통, 혈마비, 변질된 정신상태)의 출현을 담당한다. 현기증, 시력 이상, 발작, 아탁시아. 간세균 및 비뇨기 분열증이 발달한 경우, 포탈 중생계통(S. manosoni) 또는 포탈 중생-펠빅계통(S. hematobium)에서 뇌로 난자가 지속적으로 색전된 경우, 대개는 거의 또는 전혀 임상적인 시(seminal si)가 없는 경화증반응과 관련된 난자의 분포가 희박하다.광도[31]
전송
감염된 사람들은 그들의 배설물이나 소변을 통해 시스토소마 알을 물로 방출한다.[32] 유충이 이 알에서 부화한 후, 유충은 매우 특정한 종류의 민물 달팽이를 감염시킨다. 예를 들어, S. 해마토비움과 S. intercalatum에서는 Bulinus 속 달팽이, S. mansoni에서는 Biomphalaria, S. japonicum에서는 Oncomelania이다.[33] 시스토소마 유충은 이 달팽이에서 다음 단계의 수명주기를 거치며 번식하고 발달하는 데 시간을 보낸다. 이 단계가 완료되면 기생충은 달팽이를 떠나 물기둥으로 들어간다. 이 기생충은 포유류 숙주 없이 물 속에서 48시간만 살 수 있다. 숙주가 발견되면 벌레는 혈관으로 들어간다. 몇 주 동안, 이 벌레는 성인 단계로 계속 발달하면서 혈관에 남아 있다. 성숙기에 이르면 짝짓기가 일어나 알을 낳는다. 난자는 방광/장 속으로 들어가 소변과 대변을 통해 배설되고 그 과정이 반복된다. 알이 배설되지 않으면 체조직에 배어 면역반응, 장기손상 등 다양한 문제를 일으킬 수 있다.[citation needed] 일반적으로 전염은 민물달팽이가 풍토인 나라에서만 일어나는 반면, 독일에서 한 남성이 수족관에서 감염된 달팽이에게 시스토소마를 맞은 사례가 보고되었다.[34]
인간은 목욕, 놀기, 수영, 씻기, 낚시, 또는 물속을 거닐다가 오염된 물에 들어가면 시스토소마 기생충의 유충을 만난다.[35][36][32]
진단
변에서 계란 식별
변에서 난자를 확인함으로써 감염의 진단이 확인된다. S. Mansoni의 알은 크기가 약 140 x 60 µm이며, 측면 척추를 가지고 있다. 의미 있는 대변 검사 기법인 카토 기법의 활용을 통해 진단이 개선된다. 그 밖에 효소연계 면역항암제 측정법, 우회강수시험법, 알칼리성인산효소 면역항암제 등이 활용 가능하다.[37]
대변이나 소변에서 난자를 미세하게 식별하는 것이 진단에 가장 실용적인 방법이다. 대변검사는 S. 만소니 또는 S. 자포니움 감염이 의심될 때, S. 해마토비움이 의심될 경우 소변검사를 해야 한다. 난자는 모든 시스토소마 종에 감염되어 대변에 존재할 수 있다. 검사는 간단한 얼룩(1~2mg의 분변 물질)로 수행할 수 있다. 달걀은 간헐적으로 또는 소수로 통과될 수 있기 때문에 반복적인 검사나 집중 절차, 또는 둘 다에 의해 검출이 향상된다. 또, 현장 조사·조사 목적의 경우, 가토-카츠 기법(20~50mg의 분변 물질)이나 리치 기법을 이용하여 난자 산출량을 정량화할 수 있다. 알은 S. 해마토비움(수집 권장시간: 정오에서 오후 3시 사이)과 S. 자포닉(S. japonicum)에 감염되어 소변에서 발견될 수 있다. 소변의 표준 부피의 뉴클레오포어 여과막을 통한 여과 후 그 막에 난자수를 입력하면 정량화가 가능하다. 조직생검(모든 종에 대한 정위생검, S. 해마토비움용 방광생검)은 대변이나 소변검사에서 음성일 때 난자를 증명할 수 있다.[38]
소변 시약 스트립을 이용한 소변 내 미세혈뇨의 식별은 내성 부위의 활성 치스토미아 식별 시 순환 항원 검사보다 정확하다.[39]
항체검출
항체검출은 분변이나 소변시료에서 계란을 증명할 수 없는, 분변이나 소변시료가 흔한 지역을 여행한 사람에게서 분변 감염을 나타내는데 유용할 수 있다. 시험 민감도 및 특이성은 슈리스토소미아스의 세롤로그 진단에 대해 보고된 많은 시험에서 크게 다르며, 사용되는 항원 준비물 유형(파형, 정제, 성인 웜, 계란, 체르카리아)과 시험 절차 모두에 따라 달라진다.[38]
미국 질병통제예방센터(Centers for Disease Control and Prevention)에서는 항체검출을 위해 정제된 성인벌레 항원과 함께 테스트를 병행한다. 모든 혈청 시료는 FAST-ELISA가 S. Mansoni 성인 마이크로소말 항원을 사용하여 시험한다. 양성 반응(9단위/µl 세럼 이상)은 시스토소마 종에 감염되었음을 나타낸다. S. 만소니 감염에 대한 민감도는 99%, S. 해마토비움 감염은 95%, S. 자포니움 감염은 50% 미만이다. 이 검사에서 슈티스토좀 감염을 감지하는 특이성은 99%이다. FAST-ELISA와의 시험 민감도는 S. 만소니가 아닌 다른 종에 대해서는 감소하므로 환자의 이동 이력에 적합한 종의 면역로봇도 시험하여 S. 해마토비움과 S. 자포늄 감염의 탐지를 보장한다. 성인 웜 마이크로솜 항원이 있는 면역로봇은 종마다 다르기 때문에 양성 반응이 있으면 감염종임을 알 수 있다. 항체가 존재한다는 것은 어떤 때는 지혈성 감염증만 나타내며 임상 상태, 지렁이 부담, 난자 생산 또는 예후와 상관할 수 없다. 사람이 여행한 곳은 면역 결핍증에 의해 어떤 종을 검사할 지 결정하는 데 도움이 될 수 있다.[38]
2005년 런던 자연사 박물관의 러셀 스토타드 박사가 이끄는 팀이 런던 시스토소미아시스 통제 이니셔티브와 함께 장내 쇼스토미아시스 진단을 위해 우간다에서 소설 핸드헬드 현미경의 현장평가가 실시되었다.[40]
분자 진단
중합효소 연쇄반응(PCR) 기반 테스트는 정확하고 빠르다.[41] 그러나 장비 비용과 시험 운영에 필요한 기술적 전문성 때문에 질병이 흔한 국가에서는 자주 사용되지 않는다.[41] 난자를 검출하기 위해 현미경을 사용하는 것은 테스트당 약 US$0.40이며 PCR은 2019년 현재 테스트당 약 US$7이다.[42] 루프 매개 등온 증폭은 비용이 저렴해 연구되고 있다.[41] LAMP 테스트는 2019년 현재 상용화되지 않고 있다.[42]
예방
많은 나라들이 그 질병의 근절을 위해 노력하고 있다. 세계보건기구는 이러한 노력을 장려하고 있다. 도시화, 오염, 그에 따른 달팽이 서식지 파괴로 노출이 줄어들어 이후 새로운 감염이 줄어든 경우도 있다. 이 약물은 질병이 흔한 지역에 사는 고위험군에서 예방에 사용된다.[43] 질병관리본부는 분진이 흔한 지역에서는 음주나 오염된 물과 접촉하는 것을 피하라고 조언한다.[44]
2014년 한 리뷰는 깨끗한 물과 위생에 대한 접근성을 증가시키는 것이 슈토솜 감염을 감소시킨다는 잠정적인 증거를 발견했다.[45]
달팽이, 댐, 새우
1950년대 이후 여러 해 동안 광대한 댐과 관개 계획이 건설되어 슈토소미아시스로부터 수인성 감염이 크게 증가하였다. 1950년대 이후 여러 유엔 문서에 제시된 세부 명세서는 이 문제를 최소화할 수 있었을 것이다. 관개 계획은 달팽이들이 물을 식민지화하는 것을 어렵게 하고 지역 주민들과의 접촉을 줄이기 위해 고안될 수 있다.[46] 질병의 확산을 최소화하기 위해 이러한 계획을 설계하는 방법에 대한 지침이 몇 년 전에 발표되었음에도 불구하고, 설계자들은 그것들을 알지 못했다.[47] 댐은 달팽이를 잡아먹는 대형 철새우 매크로브라키움의 개체수를 줄인 것으로 보인다. 14개의 큰 댐이 건설된 후, 다른 지역보다 토종새우의 역사적 서식지에서 더 큰 증가가 일어났다. 또한 1986년 세네갈 강에 있는 디아마 댐에서, 댐 상류로 새우를 복원함으로써 달팽이 밀도와 인간의 치스토소미아 재감염률을 모두 낮췄다.[48][49]
중국의 통합 전략
중국의 경우, 슈토소미아제어를 위한 국가전략이 처음 시작된 이래, 전송제어전략(1950년대 중반에서 1980년대 초반), 병리제어전략(1980년대 중반에서 2003년), 「새로운 통합전략」(2004년~현재)의 세 차례나 전환되었다. 인간과 보바인을 위한 동기식 화학요법에 초점을 맞춘 병리방제 전략과 2004년에 개발된 새로운 전략은 주로 보바인을 기계로 대체하는 것, 초원의 목초지 가축 방목 금지, 위생 개선, 분변 물질 콘타이 설치 등 슈토소미아스의 전파 경로에 개입한다.보트, 프라지칸텔 약물치료, 달팽이관제, 건강교육. 2018년 검토 결과 인간과 중간 숙주 달팽이의 S. 자포늄 감염률을 모두 낮추고 기존 전략에 비해 3~4배까지 감염 위험을 줄이는 '새로운 통합 전략'이 높은 효과가 있는 것으로 나타났다.[50]
치료
두 가지 약인 프라지쿠탄텔과 옥삼니쿠틴이 슈토소미아시스 치료에 이용 가능하다.[51] 그것들은 S. 만소니에 대한 효능과 안전성과 관련하여 동등하다고 간주된다.[52] 프라지칸텔의 치료당 비용이 낮고, S. 해마토비움으로 인한 질병의 요로 형태에 대한 옥사미늄의 효능이 부족하기 때문에, 일반적으로 프라지칸텔은 치료의 첫 번째 선택으로 여겨진다.[53] 치료 목표는 병을 치료하고 급성 질환이 만성적인 형태의 질병으로 진화하는 것을 막는 것이다. 성체 기생충은 숙주 안에서 몇 년 동안 살 수 있기 때문에 모든 쇼토소미아 의심환자는 제시와 상관없이 치료되어야 한다.[54]
슈토소미아스는 매년 1회 복용량의 약 프라지칸텔을 입으로 복용하면 치료가 가능하다.[55]
세계보건기구는 이 질병이 흔한 마을의 어린이들에게 미치는 영향을 기반으로 지역사회 치료에 대한 지침을 개발했다.[55]
- 한 마을에서 50% 이상의 아이들이 오줌에 피가 섞여 있다고 보고했을 때, 마을 사람들은 모두 치료를 받는다.[55]
- 20~50%의 어린이가 혈뇨가 있을 때는 학령기 아동만 치료를 받는다.[55]
- 증상이 있는 어린이의 20% 미만이면 집단치료가 시행되지 않는다.[55]
다른 가능한 치료법으로는 프리지칸텔과 메트리폰산염, 운수 또는 메플로퀸의 조합이 있다.[56] 코크란 리뷰는 단독으로 사용할 때 메트리폰산염이 프라지칸텔만큼 효과적이라는 잠정적인 증거를 발견했다.[56]
이전에 말라리아를 치료하고 예방하기 위해 사용되었던 또 다른 에이전트인 메플로킨은 2008-2009년에 시스토소마에 효과가 있다고 인식되었다.[57]
역사적으로 안티몬 타르트산칼륨은 1980년대 프라지칸텔이 개발되기 전까지 시스토노미아스의 선택 치료법으로 남아 있었다.[58]
- 시술 후 모니터링:
- OPN(Osteopontin)은 (OPN) 표현이 시스토소마만소니 알 항원에 의해 변조되고 그 수준이 생쥐와 인간의 지시오소마시 섬유증 및 포탈 고혈압의 심각성과 상관관계가 있기 때문에 프라지칸텔 효능 및 사후처리 섬유화 퇴행 모니터링을 위한 유망한 도구다.PZQ(Praziquantel) 약리요법은 생쥐의 전신 OPN 수치와 간 콜라겐 함량을 감소시킨다.[59]
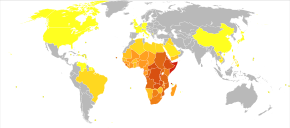
역학
이 질병은 아프리카, 카리브해, 남미 동부, 동남아시아, 중동의 열대 국가에서 발견된다. S. Mansoni는 남아메리카와 카리브해, 아프리카와 중동의 일부, S. 해마토비움, 그리고 극동의 S. Japonicum에서 발견된다. S. 메콩이와 S. intercalatum은 각각 동남아시아와 중앙 서아프리카에서 현지에서 발견된다.[citation needed]
이 질병은 약 75개 개발도상국에 만연해 있으며 주로 농촌 농업과 농촌 지역에 사는 사람들에게 영향을 미친다.[60][61][35]
감염 추정치
2010년에는 약 2억 3천 8백만 명의 사람들이 슈토소미아에 감염되었고, 이 중 85%가 아프리카에 살고 있다.[62] 앞서 2006년부터 추정된 감염자는 2억 명이었다.[63] 최근 세계보건기구(WHO) 기록 기준으로 2019년에는 2억3660만 명이 감염됐다.[11] 많은 환자들의 지역에서, 분열증은 14세 이하의 어린이들의 많은 부분을 감염시킨다. 전세계적으로 약 6억에서 7억 명의 사람들이 이 질병으로 인해 위험에 처해 있다. 그들은 이 유기체가 흔한 나라에 살고 있기 때문이다.[7][61] 2012년에는 2억4천9백만 명의 사람들이 이 질병을 예방하기 위해 치료가 필요했다.[64] 이로써 2013년 말라리아 감염 중 가장 흔한 기생충 감염으로 약 2억7천만 명의 환자가 발생한 것으로 추정된다.[61][65]
발열성 치스토미아증을 담당하는 전염병 치료제인 S. 해마토비움은 사하라 이남 아프리카에서만 연간 1억 1,200만 명 이상의 사람들을 감염시킨다.[66] 연간 3200만 건의 이질, 1천만 건의 수인증, 15만 건의 신장 기능 부전으로 인한 사망을 책임지고 있어 S. 해마토비움이 세계에서 가장 치명적인 쇼스토솜이 되고 있다.[66]
죽음
사망자 수에 대한 추정치는 다양하다. 전 세계적으로 2010년에 발표된 세계 질병 책임 연구는 12,000명의 직접 사망자를[67] 추정했고, WHO는 2014년에 매년 20만 명 이상의 사망자를 추정했다.[5][7] 또 다른 2천만명은 그 질병으로 심각한 결과를 초래한다.[68] 방치된 열대성 질병 중 가장 치명적이다.[61]
역사
가장 오래된 교미증 증거는 6000여년 전으로 거슬러 올라간다. 시리아 북부(5800–기원전 4000년)에서 발견된 인간의 골격 유골에 대한 연구는 골격 유골의 골반 침전물에서 단자 스피스토솜이 갈라졌다는 증거를 보여주었다. 이러한 증거가 시리아에서 나온다고 해도, 슈리스토좀의 '크래들'은 아프리카 대호수 지역에 놓여 있다는 것이 제안되어 왔는데, 이 지역은 기생충과 그 중간 숙주가 모두 진화의 활발한 상태에 있는 지역이다. 이후 파라오 5왕조(기원전 2494년–기원전 2345년) 동안 원숭이와 노예를 수입한 결과 이집트로 슈토소미아스가 전파된 것으로 생각된다.[69]
슈토소미아시스(Schistosomiasis)[70][71]는 1851년 독일의 의사 테오도르 빌하르츠(Theodor Bilharz)의 이름을 따서 많은 나라에서 빌하르지아(bilharzia) 또는 빌하르지아증(bilharziosis)으로 알려져 있다.
전체 질병 주기를 설명한 최초의 의사는 1908년 브라질 파라자 다 실바였다.[72][73] 가장 먼저 알려진 감염 사례는 2014년에 발견되었는데, 6,200년 전에 살았던 아이의 것이다.[74]
그것은 그레코로만 시대에 이집트인들에게 공통된 죽음의 원인이었다.[75]
2016년에는 2억 명 이상이 치료가 필요했지만 실제로 8천 8백만 명만이 슈토소미아 치료를 받았다.[76]
어원
시스토소미아시스(Schistosomais)는 기생 평충인 시스토소마(Schistosoma)의 속성으로 이름이 붙여졌는데, 이름은 '분할체'라는 뜻이다. 빌하르지아라는 이름은 1851년 이집트에서 일하던 독일의 병리학자 테오도르 빌하르즈에서 유래되었다.[citation needed]
사회와 문화
시스토소미아스는 이집트의 댐과 나일강의 관개 계획으로 인해 더욱 악화되었다. 1950년대 후반부터 1980년대 초까지 감염된 마을 사람들은 치석 에스테틱을 반복적으로 주사하여 치료를 받았다. 역학 증거는 이 캠페인이 의도치 않게 부정한 바늘을 통해 C형 간염의 확산에 기여했음을 시사한다. 이집트는 세계 최고 수준의 C형 간염 감염률을 보이고 있으며, 전국 각지의 감염률은 치스토미아 예방 캠페인의 시기와 강도를 면밀히 추적하고 있다.[77] 고대부터 20세기 초까지 이집트에서 소변 속의 피에 대한 슈토소미아스의 증상은 남성 버전의 월경으로 보여져 소년들의 통과의례로 여겨졌다.[78][79]
인간 기생충 질환 중에서는 열대 및 아열대 지역의 사회경제적, 공중보건적 중요도 면에서 치스토노미아스가 말라리아에 이어 2위를 차지하고 있다.[80]
리서치
세네갈의 어린이들 사이에서 3단계 임상시험을 거친 '빌하팍스'라는 S. 해마토비움 감염 예방 백신은 2018년에 보고된 그 결과는 면역 반응을 유발했음에도 불구하고 효과가 없다는 것을 보여주었다.[81] 연구진은 크리스퍼 유전자 편집 기술을 이용해 동물 모델에서 슈토소미아시스(shistosomiasis)로 증상을 줄였다.[82]
참고 항목
- 달팽이에 의해 전염되는 또 다른 질병인 안지오스트롱글리아시스
참조
- ^ Jump up to: a b "Schistosomiasis (bilharzia)". NHS Choices. 17 December 2011. Archived from the original on 15 March 2014. Retrieved 15 March 2014.
- ^ Jump up to: a b "Schistosomiasis". Patient.info. 2 December 2013. Archived from the original on 26 June 2015. Retrieved 11 June 2014.
- ^ "schistosomiasis - definition of schistosomiasis in English from the Oxford dictionary". OxfordDictionaries.com. Retrieved 20 January 2016.
- ^ "schistosomiasis". Merriam-Webster Dictionary.
- ^ Jump up to: a b c d e f g h i j k l m n o p q r s t u v w "Schistosomiasis Fact sheet N°115". World Health Organization. 3 February 2014. Archived from the original on 12 March 2014. Retrieved 15 March 2014.
- ^ Vos T, Allen C, Arora M, Barber RM, Bhutta ZA, Brown A, et al. (GBD 2015 Mortality and Causes of Death Collaborators) (October 2016). "Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
- ^ Jump up to: a b c d e Thétiot-Laurent SA, Boissier J, Robert A, Meunier B (July 2013). "Schistosomiasis chemotherapy". Angewandte Chemie. 52 (31): 7936–56. doi:10.1002/anie.201208390. PMID 23813602.
- ^ Jump up to: a b Vos T, Allen C, Arora M, Barber RM, Bhutta ZA, Brown A, et al. (GBD 2015 Mortality and Causes of Death Collaborators) (October 2016). "Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. 388 (10053): 1459–1544. doi:10.1016/s0140-6736(16)31012-1. PMC 5388903. PMID 27733281.
- ^ Colley DG, Bustinduy AL, Secor WE, King CH (June 2014). "Human schistosomiasis". Lancet. 383 (9936): 2253–64. doi:10.1016/s0140-6736(13)61949-2. PMC 4672382. PMID 24698483.
- ^ "Chapter 3 Infectious Diseases Related To Travel". cdc.gov. 1 August 2013. Archived from the original on 2 April 2015. Retrieved 30 November 2014.
- ^ Jump up to: a b "Schistosomiasis". www.who.int. 2021-05-18. Retrieved 2021-06-05.
- ^ "Schistosomiasis A major public health problem". World Health Organization. Archived from the original on 5 April 2014. Retrieved 15 March 2014.
- ^ The Carter Center. "Schistosomiasis Control Program". Archived from the original on 20 July 2008. Retrieved 17 July 2008.
- ^ "Neglected Tropical Diseases". cdc.gov. 6 June 2011. Archived from the original on 4 December 2014. Retrieved 28 November 2014.
- ^ Jump up to: a b "Schistosoma/Schistosomiasis". The Lecturio Medical Concept Library. Retrieved 2 July 2021.
- ^ Jump up to: a b c d e f g h Gryseels B, Polman K, Clerinx J, Kestens L (September 2006). "Human schistosomiasis". Lancet. 368 (9541): 1106–18. doi:10.1016/s0140-6736(06)69440-3. PMID 16997665. S2CID 999943.
- ^ "Parasites - Schistosomiasis, Disease". www.cdc.gov. Archived from the original on 2 December 2016. Retrieved 4 December 2016.
- ^ Jump up to: a b Elbaz, Tamer; Esmat, Gamal (2013-09-01). "Hepatic and Intestinal Schistosomiasis: Review". Journal of Advanced Research. 4 (5): 445–452. doi:10.1016/j.jare.2012.12.001. ISSN 2090-1232. PMC 4293886. PMID 25685451.
- ^ James WD, Berger TG, et al. (2006). Andrews' Diseases of the Skin: clinical Dermatology. Saunders Elsevier. ISBN 978-0-7216-2921-6.
- ^ Jump up to: a b c d e f g Gray DJ, Ross AG, Li YS, McManus DP (May 2011). "Diagnosis and management of schistosomiasis". BMJ. 342: d2651. doi:10.1136/bmj.d2651. PMC 3230106. PMID 21586478.
- ^ Bottieau E, Clerinx J, de Vega MR, Van den Enden E, Colebunders R, Van Esbroeck M, et al. (May 2006). "Imported Katayama fever: clinical and biological features at presentation and during treatment". The Journal of Infection. 52 (5): 339–45. doi:10.1016/j.jinf.2005.07.022. PMID 16169593.
- ^ Jump up to: a b c d e f Ross AG, Bartley PB, Sleigh AC, Olds GR, Li Y, Williams GM, McManus DP (April 2002). "Schistosomiasis" (PDF). The New England Journal of Medicine. 346 (16): 1212–20. doi:10.1056/NEJMra012396. PMID 11961151.
- ^ Jensen, T.; Rønne-Rasmussen, J. O.; Bygbjerg, I. C. (1995). "[Acute schistosomiasis (Katayama fever)]". Ugeskrift for Laeger. 157 (35): 4825–4827. PMID 7676521. Retrieved 2 July 2021.
- ^ Ross AG, Sleigh AC, Li Y, Davis GM, Williams GM, Jiang Z, et al. (April 2001). "Schistosomiasis in the People's Republic of China: prospects and challenges for the 21st century". Clinical Microbiology Reviews. 14 (2): 270–95. doi:10.1128/CMR.14.2.270-295.2001. PMC 88974. PMID 11292639.
- ^ Jump up to: a b c Mandell GL, Bennett JE, Dolin R, Douglas RG (2010). "Trematodes (Schistosomes and Liver, Intestinal, and Lung Flukes)". Mandell, Douglas, and Bennett's Principles and Practice of Infectious Diseases. pp. 3216–3226.e3. ISBN 978-0443068393.
- ^ "Schistosomiasis". www.niaid.nih.gov. Archived from the original on 2016-02-13. Retrieved 7 February 2016.
- ^ Mostafa MH, Sheweita SA, O'Connor PJ (January 1999). "Relationship between schistosomiasis and bladder cancer". Clinical Microbiology Reviews. 12 (1): 97–111. doi:10.1128/CMR.12.1.97. PMC 88908. PMID 9880476.
- ^ Jump up to: a b Yegorov S, Joag V, Galiwango RM, Good SV, Okech B, Kaul R (2019). "Impact of Endemic Infections on HIV Susceptibility in Sub-Saharan Africa". Tropical Diseases, Travel Medicine and Vaccines. 5: 22. doi:10.1186/s40794-019-0097-5. PMC 6884859. PMID 31798936.
- ^ Feldmeier H, Krantz I, Poggensee G (March 1995). "Female genital schistosomiasis: a neglected risk factor for the transmission of HIV?". Transactions of the Royal Society of Tropical Medicine and Hygiene. 89 (2): 237. doi:10.1016/0035-9203(95)90512-x. PMID 7778161.
- ^ Freitas AR, Oliveira AC, Silva LJ (July 2010). "Schistosomal myeloradiculopathy in a low-prevalence area: 27 cases (14 autochthonous) in Campinas, São Paulo, Brazil". Memórias do Instituto Oswaldo Cruz. 105 (4): 398–408. doi:10.1590/s0074-02762010000400009. PMID 20721482.
- ^ Pittella JE (2013). "Pathology of CNS parasitic infections". Handbook of Clinical Neurology. 114: 65–88. doi:10.1016/B978-0-444-53490-3.00005-4. ISBN 9780444534903. PMID 23829901.
- ^ Jump up to: a b "CDC - Schistosomiasis - Disease". www.cdc.gov. Archived from the original on 3 November 2016. Retrieved 11 November 2016.
- ^ Cook GC, Zumla AL, eds. (2009). Manson's Tropical Diseases (22 ed.). Saunders Elsevier. pp. 1431–1459. ISBN 978-1-4160-4470-3.
- ^ "Abenteuer Diagnose: Bilharziose". 1 September 2020.
- ^ Jump up to: a b Chitsulo L, Engels D, Montresor A, Savioli L (October 2000). "The global status of schistosomiasis and its control". Acta Tropica. 77 (1): 41–51. doi:10.1016/S0001-706X(00)00122-4. PMC 5633072. PMID 10996119.
- ^ "Schistosomiasis". World Health Organization. Archived from the original on November 19, 2016. Retrieved 11 November 2016.
- ^ "Clinical Aspects". University of Tsukuba School of Medicine. Archived from the original on 23 May 2001. Retrieved 14 June 2007.
- ^ Jump up to: a b c
 이 문서에는 질병관리본부(Centers for Disease Control and Prevention) 문서의 공용 도메인 자료가 포함되어 있다.
이 문서에는 질병관리본부(Centers for Disease Control and Prevention) 문서의 공용 도메인 자료가 포함되어 있다. - ^ Ochodo EA, Gopalakrishna G, Spek B, Reitsma JB, van Lieshout L, Polman K, et al. (Cochrane Infectious Diseases Group) (March 2015). "Circulating antigen tests and urine reagent strips for diagnosis of active schistosomiasis in endemic areas". The Cochrane Database of Systematic Reviews (3): CD009579. doi:10.1002/14651858.CD009579.pub2. PMC 4455231. PMID 25758180.
- ^ Stothard JR, Kabatereine NB, Tukahebwa EM, Kazibwe F, Mathieson W, Webster JP, Fenwick A (November 2005). "Field evaluation of the Meade Readiview handheld microscope for diagnosis of intestinal schistosomiasis in Ugandan school children". The American Journal of Tropical Medicine and Hygiene. 73 (5): 949–55. doi:10.4269/ajtmh.2005.73.949. PMID 16282310.
- ^ Jump up to: a b c Utzinger J, Becker SL, van Lieshout L, van Dam GJ, Knopp S (June 2015). "New diagnostic tools in schistosomiasis". Clinical Microbiology and Infection. 21 (6): 529–42. doi:10.1016/j.cmi.2015.03.014. PMID 25843503.
- ^ Jump up to: a b Mutro Nigo M, Salieb-Beugelaar GB, Battegay M, Odermatt P, Hunziker P (2019-12-19). "Schistosomiasis: from established diagnostic assays to emerging micro/nanotechnology-based rapid field testing for clinical management and epidemiology". Precision Nanomedicine. 3: 439–458. doi:10.33218/prnano3(1).191205.1.
- ^ WHO(2013) Schistosomiasis: 진행 상황 보고서 2001-2011, 전략 계획 2012-2020. 제네바: 세계보건기구.
- ^ "Schistosomiasis - Prevention & Control". Centers for Disease Control and Prevention. 7 November 2012. Archived from the original on 3 August 2017.
- ^ Grimes JE, Croll D, Harrison WE, Utzinger J, Freeman MC, Templeton MR (December 2014). "The relationship between water, sanitation and schistosomiasis: a systematic review and meta-analysis". PLOS Neglected Tropical Diseases. 8 (12): e3296. doi:10.1371/journal.pntd.0003296. PMC 4256273. PMID 25474705.
- ^ Charnock, Anne (7 August 1980). "Taking Bilharziasis out of the irrigation equation". New Civil Engineer.
Bilharzia caused by poor civil engineering design due to ignorance of cause and prevention
- ^ The IRG Solution — hierarchical incompetence and how to overcome it. London: Souvenir Press. 1984. p. 88.
- ^ Sokolow SH, Jones IJ, Jocque M, La D, Cords O, Knight A, et al. (June 2017). "Nearly 400 million people are at higher risk of schistosomiasis because dams block the migration of snail-eating river prawns". Philosophical Transactions of the Royal Society of London. Series B, Biological Sciences. 372 (1722): 20160127. doi:10.1098/rstb.2016.0127. PMC 5413875. PMID 28438916.
- ^ Sokolow SH, Huttinger E, Jouanard N, Hsieh MH, Lafferty KD, Kuris AM, et al. (August 2015). "Reduced transmission of human schistosomiasis after restoration of a native river prawn that preys on the snail intermediate host". Proceedings of the National Academy of Sciences of the United States of America. 112 (31): 9650–5. Bibcode:2015PNAS..112.9650S. doi:10.1073/pnas.1502651112. PMC 4534245. PMID 26195752.
- ^ Qian C, Zhang Y, Zhang X, Yuan C, Gao Z, Yuan H, Zhong J (2018). "Effectiveness of the new integrated strategy to control the transmission of Schistosoma japonicum in China: a systematic review and meta-analysis". Parasite. 25: 54. doi:10.1051/parasite/2018058. PMC 6238655. PMID 30444486.

- ^ "eMedicine - Schistosomiasis". eMedicine. Archived from the original on July 7, 2007. Retrieved June 14, 2007.
- ^ Danso-Appiah A, Olliaro PL, Donegan S, Sinclair D, Utzinger J (February 2013). "Drugs for treating Schistosoma mansoni infection" (PDF). The Cochrane Database of Systematic Reviews. 2 (2): CD000528. doi:10.1002/14651858.cd000528.pub2. PMC 6532716. PMID 23450530.
- ^ "WHO TDR news item, 4th Dec 2014, Praziquantel dose confirmed for schistosomiasis". Archived from the original on September 13, 2016. Retrieved September 5, 2016.
- ^ Brinkmann UK, Werler C, Traoré M, Doumbia S, Diarra A (June 1988). "Experiences with mass chemotherapy in the control of schistosomiasis in Mali". Tropical Medicine and Parasitology. 39 (2): 167–74. PMID 3140359.
- ^ Jump up to: a b c d e The Carter Center. "How is Schistosomiasis Treated?". Archived from the original on 25 February 2008. Retrieved 17 July 2008.
- ^ Jump up to: a b Kramer CV, Zhang F, Sinclair D, Olliaro PL (August 2014). "Drugs for treating urinary schistosomiasis". The Cochrane Database of Systematic Reviews. 8 (8): CD000053. doi:10.1002/14651858.CD000053.pub3. PMC 4447116. PMID 25099517.
- ^ Xiao SH (November 2013). "Mefloquine, a new type of compound against schistosomes and other helminthes in experimental studies". Parasitology Research. 112 (11): 3723–40. doi:10.1007/s00436-013-3559-0. PMID 23979493. S2CID 16689743.
- ^ Walker MD (August 2018). "Etymologia: Antimony". Emerg. Infect. Dis. 24 (8): 1601. doi:10.3201/eid2408.et2408.
citing public domain text, published by the CDC
- ^ Pereira, Thiago A.; Vaz De Melo Trindade, Guilherme; Trindade Santos, Elisangela; Pereira, Fausto E.L.; Souza, Márcia Maria de (2021-01-23). "Praziquantel pharmacotherapy reduces systemic osteopontin levels and liver collagen content in murine schistosomiasis mansoni". International Journal for Parasitology. 51 (6): 437–440. doi:10.1016/j.ijpara.2020.11.002. ISSN 0020-7519. PMID 33493521. S2CID 231711719.
- ^ Oliveira G, Rodrigues NB, Romanha AJ, Bahia D (2004). "Genome and Genomics of Schistosomes". Canadian Journal of Zoology. 82 (2): 375–90. doi:10.1139/Z03-220.
- ^ Jump up to: a b c d "Neglected Tropical Diseases". cdc.gov. 6 June 2011. Archived from the original on 8 December 2014. Retrieved 28 November 2014.
- ^ Vos T, Flaxman AD, Naghavi M, Lozano R, Michaud C, Ezzati M, et al. (December 2012). "Years lived with disability (YLDs) for 1160 sequelae of 289 diseases and injuries 1990-2010: a systematic analysis for the Global Burden of Disease Study 2010". Lancet. 380 (9859): 2163–96. doi:10.1016/S0140-6736(12)61729-2. PMC 6350784. PMID 23245607.
- ^ WHO (2006). Guidelines for the Safe Use of Wastewater, Excreta and Greywater, Volume 4 Excreta and Greywater Use in Agriculture (third ed.). Geneva: World Health Organization. ISBN 978-9241546850. Archived from the original on 2014-10-17.
- ^ "Schistosomiasis". Fact sheet N°115. WHO Media Centre. February 2014. Archived from the original on 6 December 2014. Retrieved 6 December 2014.
- ^ "Malaria". Fact sheet N°94. WHO Media Centre. March 2014. Archived from the original on 7 December 2014. Retrieved 6 December 2014.
- ^ Jump up to: a b Luke F. Pennington과 Michael H. H. Shie(2014) 기생충 감염에 대한 면역 반응 웨이백 머신에 보관된 2014-12-07, Vol 2, 93-124, ISBN 978-1-60805-148-9
- ^ Lozano R, Naghavi M, Foreman K, Lim S, Shibuya K, Aboyans V, et al. (December 2012). "Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010". Lancet. 380 (9859): 2095–128. doi:10.1016/S0140-6736(12)61728-0. hdl:10536/DRO/DU:30050819. PMID 23245604. S2CID 1541253.
- ^ Kheir MM, Eltoum IA, Saad AM, Ali MM, Baraka OZ, Homeida MM (February 1999). "Mortality due to schistosomiasis mansoni: a field study in Sudan". The American Journal of Tropical Medicine and Hygiene. 60 (2): 307–10. doi:10.4269/ajtmh.1999.60.307. PMID 10072156.
- ^ Di Bella, Stefano; Riccardi, Niccolò; Giacobbe, Daniele Roberto; Luzzati, Roberto (2018-07-04). "History of schistosomiasis (bilharziasis) in humans: from Egyptian medical papyri to molecular biology on mummies". Pathogens and Global Health. 112 (5): 268–273. doi:10.1080/20477724.2018.1495357. ISSN 2047-7724. PMC 6225400. PMID 30016215.
- ^ Bilharz, Siebold CT (1852). "Ein Beitrag zur Helminthographia humana …" [A contribution to the literature on helminths [afflicting] humans …]. Zeitschrift für wissenschaftliche Zoologie (in German). 4: 53–76. "2"를 참조하십시오. Distomum Hematobium Billh.", 페이지 59–62.
- ^ Jordan P (1985). Schistosomiasis. Cambridge: Cambridge University Press. p. 1. ISBN 978-0-521-30312-5.
- ^ Droz J (15 July 2015). Tropical Hemato-Oncology. Springer. p. vii. ISBN 9783319182575.
Theodor Bilhharz (who discovered schistosomiasis in Egypt), and Pirajá da Silva (who established its life cycle)
- ^ Jamieson B (2017). Schistosoma: Biology, Pathology and Control. CRC Press. ISBN 9781498744263.
- ^ Cheng M (20 June 2014). "Ancient parasite egg found in 6,200-year-old child skeleton gives earliest evidence of a modern disease". National Post. Associated Press. Archived from the original on 8 May 2016.
- ^ "13시간 의학의 날들 진행" 2012-10-28년 캘거리 대학 의학사학 논문 웨이백머신에 보관. 2004년 3월.
- ^ "Schistosomiasis". World Health Organization. Archived from the original on 24 January 2017. Retrieved 12 January 2017.
- ^ Strickland GT (May 2006). "Liver disease in Egypt: hepatitis C superseded schistosomiasis as a result of iatrogenic and biological factors". Hepatology. 43 (5): 915–22. doi:10.1002/hep.21173. PMID 16628669. S2CID 21288399.
- ^ Kloos H, David R (2002). "The Paleoepidemiology of Schistosomiasis in Ancient Egypt" (PDF). Human Ecology Review. 9 (1): 14–25. Archived (PDF) from the original on 2013-11-26.
By the early twentieth century, the Egyptian population was well aware of the widespread occurrence of haematuria to the point where the passing of blood by boys was considered as a normal and even necessary part of growing up, a form of male menstruation linked with male fertility (Girges 1934, 103).
- ^ Rutherford P (2000). "The Diagnosis of Schistosomiasis in Modern and Ancient Tissues by Means of Immunocytochemistry". Chungara, Revista de Antropología Chilena. 32 (1). doi:10.4067/s0717-73562000000100021. ISSN 0717-7356.
The ancient Egyptians also wrote of boys becoming men when blood was seen in their urine, as this was likened to the young female's first menstruation (Despommier et al. 1995). Also, archaeological evidence such as wall reliefs, hieroglyphs, and papyri all confirm that their lifestyle encompassed activities such as bathing, fishing and playing in the Nile, and this combined with bad sanitation habits, would make almost everyone susceptible to this infection.
- ^ "Water-related Diseases". World Health Organization. Archived from the original on 1 December 2015. Retrieved 29 November 2015.
- ^ Riveau G, Schacht AM, Dompnier JP, Deplanque D, Seck M, Waucquier N, et al. (December 2018). "Safety and efficacy of the rSh28GST urinary schistosomiasis vaccine: A phase 3 randomized, controlled trial in Senegalese children". PLOS Neglected Tropical Diseases. 12 (12): e0006968. doi:10.1371/journal.pntd.0006968. PMC 6300301. PMID 30532268.
- ^ "CRISPR/Cas9 shown to limit impact of certain parasitic diseases". www.bionity.com. Retrieved 2019-01-18.
외부 링크
| 위키미디어 커먼스는 시스토소미아시스 관련 매체를 보유하고 있다. |
- 쾰리에서의 슈토소미아시스
- 희망의 강 — 세네갈 강을 따라 점토소미아시스 상승에 관한 다큐멘터리 (비디오, 47분)
- IAMAT(International Association for Medical Assistance for Travelers to Travelers)에서 여행자를 위한 Schistosomiasis 정보