흡입기
Inhaler| 흡입기 | |
|---|---|
 | |
| 전문 | 폐학 |
흡입기( inhaluff器, )는 사람의 호흡 작용을 통해 폐로 약을 전달하는 데 사용되는 의료 기기입니다. 이를 통해 약물이 폐로 전달되고 흡수될 수 있으며, 이를 통해 신체의 특정 부위에 표적 치료를 할 수 있는 능력을 제공할 뿐만 아니라 경구 약물의 부작용을 줄일 수 있습니다. 흡입기는 매우 다양하며, 천식 및 만성 폐쇄성 폐질환(COPD)이 가장 주목할 만한 수많은 의학적 상태를 치료하는 데 일반적으로 사용됩니다.[1]
일반적인 흡입기 유형에는 미터 용량 흡입기, 건조 분말 흡입기, 연무 흡입기 및 분무기가 있습니다. 각 장치에는 장단점이 있으며 연령, 병리학적 상태, 협응 및 폐 기능뿐만 아니라 개별적으로 특정한 환자 요구에 따라 선택할 수 있습니다.[2] 흡입기 사용에 대한 적절한 교육은 흡입된 약물이 폐에서 적절한 효과를 일으키는지 확인하는 데 중요합니다.[3] 스페이서를 사용하면 더 많은 약이 폐에 도달하도록 할 수 있으므로 가장 최적의 치료를 제공할 수 있습니다.
의료용
흡입기는 사람 자신의 호흡을 통해 약물을 폐로 직접 전달하도록 설계되었습니다. 이는 환자가 질병 부위에 직접 의약품을 제공하고, 약물이 의도한 목표에 더 큰 영향을 미칠 수 있도록 하며, 국소 투여 시 약물의 부작용을 제한함으로써 이익을 얻을 수 있습니다.[1] 흡입기는 다양한 의료 조건에서 사용되며 폐 및 호흡기 질환이 가장 일반적입니다. 이러한 질환을 가진 사람들은 더 쉽고 편안한 호흡을 위해 기도 염증과 폐쇄를 줄이기 위해 설계된 약물이 필요합니다.[4] 흡입기가 폐 내 감염 부위로 직접 전달할 수 있도록 항생제 의약품까지 개발되었습니다.[5] 흡입기 치료를 보증하는 가장 흔한 두 가지 조건은 천식과 만성 폐쇄성 폐질환입니다.[4][6]
천식
천식은 폐의 염증 과정으로 인해 간헐적으로 기도가 막히는 상태입니다. 흡입된 약물은 폐에 존재하는 염증을 진정시키고 기도 폐쇄를 완화하는 데 사용됩니다. 천식 치료에 사용되는 일반적인 흡입 약물에는 장기 흡입 스테로이드 항염증제(가장 일반적으로 ICS라고도 함)와 살부타몰(일반적으로 "벤톨린"으로 알려져 있음)과 같은 빠른 완화 기관지 확장제가 포함됩니다. 이러한 약물을 사용하면 환자가 기도 폐쇄 증상을 완화하고 염증을 줄일 수 있습니다.[4] 일부 사람이 흡입기를 사용할 수 없는 경우 비스테로이드성 항염증제(NSAIDs)를 사용할 수 있지만 NSAIDs에 대한 면역학적 과민증을 유발하여 기관지 경련, 급성 천식 악화, 중증 천식 이환 등 호흡기 관련 증상을 유발할 수 있으므로 주의해야 합니다.[7][8]
만성 폐쇄성 폐질환 (COPD)
COPD는 폐의 기도에 장기적인 손상을 입혀 폐쇄성 폐질환입니다. 장기적인 손상은 기도가 제대로 열리지 못하게 하여 기도 폐쇄를 일으킵니다. 흡입된 약물은 환자가 증상의 개선과 일상 생활의 더 나은 기능을 볼 수 있도록 합니다. COPD 환자에게 흔히 사용되는 흡입 약물은 ipratroprium, salmeterol 및 코르티코스테로이드입니다.[6] 그러나 COPD 치료를 위한 흡입 코르티코스테로이드, LAMA(Long-active Muscarinic Medicine) 및 LABA(Long-active Beta2 Agonist)를 포함한 두 가지 또는 세 가지 다른 약물을 결합하는 흡입기는 일부 삶의 질 변수의 개선 및 폐 기능 및 호흡기 증상의 작은 개선과 관련이 있을 수 있습니다. 또한 폐렴의 위험 증가와 관련이 있을 수 있습니다.[9]
흡입기의 종류
미터 선량 흡입기(MDI)
가장 일반적인 유형의 흡입기는 가압 계량형 선량 흡입기(MDI)로 금속 캐니스터, 플라스틱 액추에이터 및 계량 밸브의 3가지 표준 구성 요소로 구성됩니다. 약물은 일반적으로 추진제 또는 현탁액이 들어 있는 가압 캐니스터에 용액으로 저장됩니다. MDI 캐니스터는 플라스틱 수동 작동식 액추에이터에 부착됩니다. 활성화 시 미터 용량 흡입기는 액츄에이터를 통해 에어로졸 형태로 고정 용량의 약물을 환자의 폐로 방출합니다.[10] 이러한 장치는 약물을 흡입하는 동시에 또는 거의 동시에 배출해야 약물이 효과적이기 때문에 상당한 조정이 필요합니다.[11]

건식분체흡입기(DPI)
건조 분말 흡입기는 DPI 장치를 통해 흡입되는 분말 약물의 계량 또는 장치 측정 용량을 방출합니다. 이 장치에는 일반적으로 각 투여 전에 분말 약물이 침착되는 챔버가 있습니다.[3] 그런 다음 분말을 빠른 호흡으로 흡입할 수 있습니다.[1] 이를 통해 추진제/현탁액 사용 없이 약물을 폐로 전달할 수 있습니다.[11]
연무흡입기(SMI)

소프트 미스트 흡입기는 추진제/서스펜션이 필요 없이 약물이 포함된 가벼운 미스트를 방출합니다. 버튼을 누르면 흡입기가 약물의 안개를 만들어 폐로 흡입할 수 있습니다. SMI는 흡입된 약물을 약 1.2초 동안 중단하는데, 이는 평균 MDI 흡입기 중단 기간보다 더 긴 것입니다. 이는 사용 시 조정이 덜 필요하며 MDI 흡입기를 사용하기 어려운 젊은 환자나 환자에게 도움이 될 수 있습니다.[11]
네뷸라이저
분무기는 마우스피스 또는 안면 마스크를 통해 여러 번 호흡하여 장기간에 걸쳐 약물을 전달하도록 설계되었습니다. 에어로졸 처리된 약물로 지속적인 미스트를 생성하여 환자가 정상적으로 호흡하고 약물을 투여받을 수 있습니다.[11] 흡입제가 필요한 영·유아나 흡입제가 필요한 병원의 환자에게 흔히 사용됩니다.[2]
스마트 흡입기
스마트 흡입기는 기기의 센서 기술을 통해 하루 중 시간, 공기 질, 사용 횟수 등이 포함된 정보로 앱을 자동으로 업데이트하는 흡입기입니다.[12] 최초의 스마트 흡입기는 2019년 FDA에 의해 승인되었으며, 그 목적은 환자의 기기 사용과 복용량의 효과에 영향을 미칠 수 있는 다른 상황 요인을 추적하는 것입니다.[12] 이 정보는 블루투스를 통해 모바일 장치 앱으로 전송되며 나중에 의사와 공유되어 천식 및 기타 문제에 대한 문제를 유발할 수 있는 유형을 결정합니다.[12] 이 기술은 천식과 관련된 의료 비용을 절감하고 환자가 더 적은 응급 상황에서 상태를 더 잘 관리할 수 있도록 도와주는 훌륭한 방법을 제시합니다.
테바 프로 에어 디지할러는 FDA 승인을 받은 최초의 스마트 흡입기였습니다.[13] 이 장치가 환자의 천식에 적절한 용량을 사용하는 데 얼마나 효과적인지 보여줍니다. 유럽 호흡기 저널(European Respiratory Journal)이 발표한 연구에서 프로에어 디지할러(ProAir Digihaler)는 이 장치를 사용한 370명의 환자 실험에서 환자들이 흡입기를 사용하는 시기와 효과적으로 용량을 투여하고 있는지 여부를 정확하게 식별했습니다.[13] 이 연구는 천식 및 기타 폐 질환의 추적 및 약물 관리에 도움이 되는 응용 프로그램 및 장치에 대한 기술에 대한 개요를 제공합니다. 또 다른 연구에 따르면 스마트 흡입기는 환자가 투여한 모든 용량을 기술로 정확하게 기록했으며, 이는 환자와 의사에게 정확한 용량 정보를 제공하는 것의 중요성을 의미합니다.[14]
추진제
2009년 FDA는 추진제로 클로로플루오르카본(CFC)을 사용하는 흡입기의 사용을 금지했습니다. 흡입기 대신에, 이제는 히드로플루오로알칸(HFA)을 사용합니다. HFA는 온실가스이기 때문에 환경적으로 불활성이지는 않지만 오존층에는 영향을 미치지 않습니다.[15] 천식이 있는 일부 사람들과 지지 단체들은 HFA 흡입기가 효과적이지 않다고 주장하지만,[16] 발표된 임상 연구에 따르면 CFC와 HFA 흡입기는 천식 조절에 똑같이 효과적입니다.[17]
흡입기의 CFC가 오존층에 미치는 영향은 미미했지만(CFC를 사용하는 산업 공정에 의해 왜곡됨), FDA는 몬트리올 의정서를 해석할 때 추진제의 전환을 의무화했습니다.[15] 환자들은 초기에 일반적인 버전이 없었던 반면 일반적인 CFC 흡입기는 사용할 수 있었기 때문에 HFA 흡입기의 높은 가격에 대해 우려를 나타냈습니다.[16]
적정사용
흡입기를 통해 약물을 투여할 때는 적절한 기술을 사용하는 것이 중요합니다.
흡입기의 적절한 사용은 종종 (대부분 횡격막의 움직임을 포함하는) 초기 심호흡과 (외부 및 내부 늑간 근육과[19] 같은 호흡의 대부분을 포함하는) 빠른 호흡을[18] 포함합니다.
흡입기를 부적절하게 사용하는 경우는 매우 흔하며, 원하는 효과를 내지 못하고 해를 끼칠 수 있는 입이나 목으로 약이 유통될 수 있습니다.[1][20][21] 약물 전달을 위한 흡입기의 올바른 사용에 대한 교육은 의학 연구에서 일반적으로 인용되는 주제이며 사람들이 흡입기를 효과적으로 사용하는 방법을 가장 잘 배울 수 있도록 돕는 데 많은 고민이 있었습니다.[22][3] 아래는 각 유형의 흡입기에 대한 적절한 흡입기 기술에 대한 설명과 함께 텍스트에 명시된 내용을 설명하는 유용한 비디오입니다.
미터 용량 흡입기
1. 마우스피스를 제거하고 흡입기를 5~10초간 흔듭니다.
2. 흡입기는 바닥에 마우스피스를, 위에 캐니스터를 올려 잡고 있습니다. 약을 배달할 수 있도록 캐니스터에 손가락을 놓습니다.
3. 더 이상 폐로 공기를 흡입할 수 없을 때까지 심호흡을 합니다.
4. 심호흡은 대부분의 공기가 폐 밖으로 나올 때까지 이루어집니다.
5. 심호흡이 끝나면 마우스피스 위에 입을 올립니다.
6. 다음 깊은 흡입이 시작되면 캐니스터를 눌러 약을 폐로 배출합니다.
5. 느린 심호흡이 계속되고 5-10초 동안 호흡이 유지되어 약을 폐에 더 오랫동안 보관하고 에어로졸화된 형태의 약이 빠져나가는 것을 방지합니다.
6. 완전한 날숨이 다시 완료됩니다. 약물을 여러 번 흡입해야 하는 경우 15~30초 동안 기다린 후 1~5단계를 반복합니다.
7. 마우스피스가 교체되었습니다.[1]
스페이서 포함
스페이서는 스페이서의 끝에 입을 유지하면서 미터 용량 흡입기의 마우스피스에 배치됩니다. 심호흡은 폐로 약이 전달될 준비가 되기 위해 행해진 다음, 통을 눌러줍니다. 이를 통해 흡입기 활성화와 호흡을 조정할 필요가 최소화됩니다.[1]
건식분체흡입기
1. 흡입기 약물 챔버가 준비되어 있습니다(흡입기의 종류에 따라 다르겠지만 약물로 챔버를 준비하고 개방해야 합니다).
2. 흡입기는 챔버가 환자를 향해 있는 상태로 유지되고 흡입기에서 머리를 돌려 완전한 호기가 수행됩니다.
3. 입을 챔버 위에 놓고 빠르고 심호흡을 하면 폐에서 약물이 배출됩니다.
4. 호흡은 5~10초간 유지한 후 천천히 날숨을 내쉽니다.
5. 몇 분간 기다린 후, 또 다른 투여가 필요할 경우 1-4단계를 반복합니다.[1]
연무흡입기
1. 카트리지를 장착하고 미세한 안개가 보일 때까지 흡입기를 배출하여 흡입기에 프라이밍을 가합니다(비디오의 자세한 설명).
2. 호기가 완료되면 마우스피스 측면의 작은 구멍을 위한 공간을 남기면서 마우스피스 주변에 마우스를 배치합니다.
3. 약물을 방출하기 위해 버튼을 동시에 누르면서 천천히 흡입합니다.
4. 호흡은 5~10초간 유지됩니다.
5. 몇 분간 기다린 후 다시 약물을 투여해야 할 경우 천천히 호기를 하고 1-4단계를 반복합니다.
흡입기를 매일 사용하는 경우 보통 새 카트리지를 사용하여 흡입기를 처음 프라이밍해야 하지만, 여러 날 동안 사용하지 않았다면 다시 프라이밍해야 할 수도 있습니다.[1]
사용후
흡입된 코르티코스테로이드를 사용하는 경우 흡입기 사용 후 바로 입 밖으로 헹구세요. 이것은 감염을 예방하는 데 도움이 됩니다.[1]
네뷸라이저
1. 마우스피스 위에 입을 올리거나 얼굴 마스크를 코와 입 위에 올립니다.
2. 분무기가 켜집니다.
3. 정상 호흡은 10-20분(또는 치료에 할당된 시간) 동안 이루어집니다.
4. 기계가 꺼지고 안면 마스크/마우스피스 제거가 제거됩니다.[1]
가격 및 가용성
미국에서는 제약 제조업체들이 인위적으로 흡입기 가격을 높게 유지하기 위해 법적, 규제적 전략을 사용합니다. 흡입기 기술의 혁신은 수십 년 동안 거의 없었습니다. 새로운 작용 대상을 통해 천식이나 COPD를 치료하기 위해 FDA에 의해 승인된 가장 최근의 약물은 1986년 Ipratropium bromide였습니다. 그 이후로 제조업체들은 약물 전달 메커니즘에 작은 변화를 가하거나 특허를 활성화하기 위해 한 흡입기 장치에서 다른 흡입기 장치로 유효 성분을 전환했습니다("디바이스 홉"으로 알려진 전략). 이는 경쟁을 제한하여 흡입기를 비싸게 유지하는 효과가 있습니다.[23] 높은 가격 때문에 환자들은 때때로 복용량을 거르거나 흡입기 사용을 포기합니다.
역사


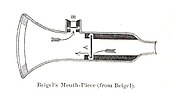
폐로 직접 약물을 전달한다는 아이디어는 방향족 및 약용 증기를 사용하는 고대 전통적인 치료법에 기초했습니다. 여기에는 연기를 생산하기 위해 연소하거나 가열하는 데 사용되는 장치 외에는 특별한 장치가 포함되지 않았습니다. 초기의 흡입 장치로는 1778년 존 머지가 고안한 것이 있습니다. 유연한 튜브를 부착할 수 있는 구멍이 있는 퓨터 머그가 있었습니다. 머지는 그것을 아편을 이용한 기침 치료에 사용했습니다. 이 장치들은 Wolfe, Mackenzie (1872)에 의해 수정되었고 1866년 Beigel에 의해 더 나은 입 부착으로 진화했습니다. 이러한 초기 흡입기 중 다수는 활성 화학 성분을 기화시키기 위해 열이 필요했습니다. 천식을 치료하기 위한 강제 호기와 영감의 이점은 1865년 J. S. Monell에 의해 언급되었습니다. 흡입기에 사용된 화학 물질에는 암모니아, 염소, 요오드, 타르, 발삼, 터펜틴 장뇌 및 기타 여러 가지 조합이 포함되었습니다.[24] 줄리어스 마운트 블라이어는 1890년 뉴욕에서 변형을 사용했습니다.[25]
1968년 애보트 연구소의 로버트 웩슬러(Robert Wexler)는 진통제를 위해 공기 중 메톡시플루란 증기를 자가 투여할 수 있는 일회용 흡입기인 진통제(Anagizer)를 개발했습니다.[26] 애널라이저는 길이 5인치, 직경 1인치의 폴리에틸렌 실린더와 1인치의 마우스피스로 구성되었습니다. 이 장치에는 15밀리리터의 메톡시플루란을 담을 수 있는 폴리프로필렌 펠트의 압연 심지가 들어 있었습니다.
진통제의 간편함과 메톡시플루란의 약리학적 특성 때문에 환자가 약물을 자가 투여하고 몇 분에서 몇 시간 동안 필요에 따라 유지 및 조정할 수 있는 의식적인 진통 수준을 빠르게 달성할 수 있었습니다. 메톡시플루란의 15밀리리터 공급은 일반적으로 2~3시간 동안 지속되며, 이 기간 동안 사용자는 종종 통증 감각에 부분적으로 기억될 수 있습니다. 필요한 경우 장치를 다시 채울 수 있습니다.[27]
진통제는 출산 중 산부인과 환자는 물론 뼈 골절 및 관절 탈구 환자,[27] 화상 환자의 드레싱 변화에도 안전하고 효과적이며 간단한 투여가 가능한 것으로 나타났습니다.[28] 진통제를 노동 진통제에 사용하면 노동이 정상적으로 진행되고 Apgar 점수에 명백한 악영향을 미치지 않습니다.[27] 모든 활력 징후는 산부인과 환자, 신생아 및 부상 환자에서 정상 상태를 유지합니다.[27] 진통제는 1970년대 초까지 진통제와 진정제에 널리 사용되었으며, 이는 오늘날의 환자가 조절하는 진통제 주입 펌프를 예고하는 방식이었습니다.[29][30][31][32] 진통제 흡입기는 1974년에 회수되었지만, 진정제 및 진통제로서 메톡시플루란의 사용은 호주와 뉴질랜드에서 Pentrox 흡입기의 형태로 계속되고 있습니다.[33][34][35][36][37][38]
참고 항목
참고문헌
- ^ a b c d e f g h i j National Asthma Education Prevention Program (November 2007). "Expert Panel Report 3 (EPR-3): Guidelines for the Diagnosis and Management of Asthma-Summary Report 2007". The Journal of Allergy and Clinical Immunology. 120 (5 Suppl): S94-138. doi:10.1016/j.jaci.2007.09.043. PMID 17983880.
- ^ a b DePietro M, Gilbert I, Millette LA, Riebe M (January 2018). "Inhalation device options for the management of chronic obstructive pulmonary disease". Postgraduate Medicine. 130 (1): 83–97. doi:10.1080/00325481.2018.1399042. PMID 29210318. S2CID 705448.
- ^ a b c Maricoto T, Monteiro L, Gama JM, Correia-de-Sousa J, Taborda-Barata L (January 2019). "Inhaler Technique Education and Exacerbation Risk in Older Adults with Asthma or Chronic Obstructive Pulmonary Disease: A Meta-Analysis". Journal of the American Geriatrics Society. 67 (1): 57–66. doi:10.1111/jgs.15602. hdl:10400.6/9162. PMID 30291745.
- ^ a b c Rothe T, Spagnolo P, Bridevaux PO, Clarenbach C, Eich-Wanger C, Meyer F, et al. (2018). "Diagnosis and Management of Asthma - The Swiss Guidelines". Respiration; International Review of Thoracic Diseases. 95 (5): 364–380. doi:10.1159/000486797. PMID 29614508.
- ^ Vardakas KZ, Voulgaris GL, Samonis G, Falagas ME (January 2018). "Inhaled colistin monotherapy for respiratory tract infections in adults without cystic fibrosis: a systematic review and meta-analysis". International Journal of Antimicrobial Agents. 51 (1): 1–9. doi:10.1016/j.ijantimicag.2017.05.016. PMID 28669836.
- ^ a b Stolz D, Barandun J, Borer H, Bridevaux PO, Brun P, Brutsche M, et al. (2018). "Diagnosis, Prevention and Treatment of Stable COPD and Acute Exacerbations of COPD: The Swiss Recommendations 2018". Respiration; International Review of Thoracic Diseases. 96 (4): 382–398. doi:10.1159/000490551. PMID 30138943. S2CID 52074520.
- ^ Lo, Pei-Chia; Tsai, Yueh-Ting; Lin, Shun-Ku; Lai, Jung-Nien (14 October 2016). "Risk of asthma exacerbation associated with nonsteroidal anti-inflammatory drugs in childhood asthma". Medicine. 95 (41): e5109. doi:10.1097/MD.0000000000005109. ISSN 0025-7974. PMC 5072955. PMID 27741128.
- ^ Woo, Seong-Dae; Luu, Quoc Quang; Park, Hae-Sim (28 July 2020). "NSAID-Exacerbated Respiratory Disease (NERD): From Pathogenesis to Improved Care". Frontiers in Pharmacology. 11: 1147. doi:10.3389/fphar.2020.01147. ISSN 1663-9812. PMC 7399220. PMID 32848759.
- ^ van Geffen, Wouter H.; Tan, Daniel J.; Walters, Julia Ae; Walters, E. Haydn (2023-12-06). "Inhaled corticosteroids with combination inhaled long-acting beta2-agonists and long-acting muscarinic antagonists for chronic obstructive pulmonary disease". The Cochrane Database of Systematic Reviews. 2023 (12): CD011600. doi:10.1002/14651858.CD011600.pub3. ISSN 1469-493X. PMC 10698842. PMID 38054551.
- ^ Hickey, A.J., ed. (2004). Pharmaceutical Inhalation Aerosol Technology (2nd ed.). NY: Marcel Dekker. ISBN 9780824742539.
- ^ a b c d Navaie M, Dembek C, Cho-Reyes S, Yeh K, Celli BR (January 2020). "Device use errors with soft mist inhalers: A global systematic literature review and meta-analysis". Chronic Respiratory Disease. 17: 1479973119901234. doi:10.1177/1479973119901234. PMC 6985977. PMID 31984767.
- ^ a b c Himes BE, Leszinsky L, Walsh R, Hepner H, Wu AC (November 2019). "Mobile Health and Inhaler-Based Monitoring Devices for Asthma Management". The Journal of Allergy and Clinical Immunology. In Practice. 7 (8): 2535–2543. doi:10.1016/j.jaip.2019.08.034. PMC 6917046. PMID 31706485.
- ^ a b Chrystyn H, Safioti G, Buck D, Granovsky L, Calderon E, Li T, et al. (2019-09-28). "Real-life inhaler technique in asthma patients using the electronic ProAir Digihaler". Airway Pharmacology and Treatment. European Respiratory Society: PA4258. doi:10.1183/13993003.congress-2019.PA4258. S2CID 214096707.
- ^ Burgess SW, Wilson SS, Cooper DM, Sly PD, Devadason SG (May 2006). "In vitro evaluation of an asthma dosing device: the smart-inhaler". Respiratory Medicine. 100 (5): 841–5. doi:10.1016/j.rmed.2005.09.004. PMID 16216485.
- ^ a b Nick Baumann (July–August 2011). "Why You're Paying More to Breathe". Mother Jones.
- ^ a b "Asthma Group Concerned "Green" Inhalers May Not be as Effective ksdk.com St. Louis, MO". ksdk.com. Retrieved 2010-11-21.
- ^ Hendeles L, Colice GL, Meyer RJ (March 2007). "Withdrawal of albuterol inhalers containing chlorofluorocarbon propellants". N. Engl. J. Med. 356 (13): 1344–51. doi:10.1056/NEJMra050380. PMID 17392304.
- ^ Zeinali, Faeze; Mohammad Karimi, Naser; Jafari, Mohamadali; Akbarzadeh Moghadam, Ebrahim (2021). "Rapid and Deep versus Normal Breathing in Salbutamol Inhalation Effectiveness; a Letter to Editor". Archives of Academic Emergency Medicine. 9 (1): e42. doi:10.22037/aaem.v9i1.1122. ISSN 2645-4904. PMC 8221548. PMID 34223187.
- ^ "How the Lungs Work - How Your Body Controls Breathing NHLBI, NIH". www.nhlbi.nih.gov. 2022-03-24. Retrieved 2024-01-29.
- ^ Cho-Reyes S, Celli BR, Dembek C, Yeh K, Navaie M (July 2019). "Inhalation Technique Errors with Metered-Dose Inhalers Among Patients with Obstructive Lung Diseases: A Systematic Review and Meta-Analysis of U.S. Studies". Chronic Obstructive Pulmonary Diseases. 6 (3): 267–280. doi:10.15326/jcopdf.6.3.2018.0168. PMC 6872219. PMID 31342732.
- ^ Sanchis, Joaquin; Gich, Ignasi; Pedersen, Soren (1 August 2016). "Systematic Review of Errors in Inhaler Use: Has Patient Technique Improved Over Time?". Chest. 150 (2): 394–406. doi:10.1016/j.chest.2016.03.041. ISSN 0012-3692. PMID 27060726. S2CID 27941333.
- ^ Harris K, Kneale D, Lasserson TJ, McDonald VM, Grigg J, Thomas J (January 2019). "School-based self-management interventions for asthma in children and adolescents: a mixed methods systematic review". The Cochrane Database of Systematic Reviews. 1 (1): CD011651. doi:10.1002/14651858.CD011651.pub2. PMC 6353176. PMID 30687940.
- ^ Feldman, William B.; Bloomfield, Doni; Beall, Reed F.; Kesselheim, Aaron S. (May 17, 2022). "Patents And Regulatory Exclusivities On Inhalers For Asthma And COPD, 1986–2020". Health Affairs. 41 (6): 787–796. doi:10.1377/hlthaff.2021.01874. PMC 10328096. PMID 35579925.
- ^ Cohen, J. Solis (1876). Inhalation in the treatment of disease: its therapeutics and practice. Philadelphia: Lindsay & Blakiston.
- ^ Bleyer, J. Mount (1890). "A new method of larygeal and bronchial medication by means of a spray and tube during the act of deep inspiration. Read in the Section of Laryngology and Otology at the Forty-first Annual Meeting of the American Medical Association, Nashville, Tenn., May, 1890". Journal of the American Medical Association. 15 (18): 634–636. doi:10.1001/jama.1890.02410440006001a.
- ^ Wexler RE (1968). "Analgizer: Inhaler for supervised self-administration of inhalation anesthesia". Abbott Park, Illinois: Abbott Laboratories. Retrieved 2010-11-21.
{{cite journal}}: 저널 인용 요구사항journal=(도와주세요) - ^ a b c d Romagnoli A, Busque L, Power DJ (1970). "The "analgizer" in a general hospital: a preliminary report". Canadian Journal of Anesthesia. 17 (3): 275–8. doi:10.1007/BF03004607. PMID 5512851.
- ^ Packer KJ, Titel JH (1969). "Methoxyflurane analgesia for burns dressings: experience with the Analgizer (subscription required)". British Journal of Anaesthesia. 41 (12): 1080–5. CiteSeerX 10.1.1.1028.6601. doi:10.1093/bja/41.12.1080. PMID 4903969.
- ^ Major V, Rosen M, Mushin WW (1966). "Methoxyflurane as an obstetric analgesic: a comparison with trichloroethylene". BMJ. 2 (5529): 1554–61. doi:10.1136/bmj.2.5529.1554. PMC 1944957. PMID 5926260.
- ^ Dragon A, Goldstein I (1967). "Methoxyflurane: preliminary report on analgesic and mood modifying properties in dentistry (subscription required)". Journal of the American Dental Association. 75 (5): 1176–81. doi:10.14219/jada.archive.1967.0358. PMID 5233333.
- ^ Firn S (1972). "Methoxyflurane analgesia for burns dressings and other painful ward procedures in children (subscription required)". British Journal of Anaesthesia. 44 (5): 517–22. doi:10.1093/bja/44.5.517. PMID 5044082.
- ^ Josephson CA, Schwartz W (1974). "The Cardiff Inhaler and Penthrane. A method of sedation analgesia in routine dentistry". Journal of the Dental Association of South Africa. 29 (2): 77–80. PMID 4534883.
- ^ Babl F, Barnett P, Palmer G, Oakley E, Davidson A (2007). "A pilot study of inhaled methoxyflurane for procedural analgesia in children (subscription required)". Pediatric Anesthesia. 17 (2): 148–53. doi:10.1111/j.1460-9592.2006.02037.x. PMID 17238886. S2CID 30105092.
- ^ Grindlay J, Babl FE (2009). "Efficacy and safety of methoxyflurane analgesia in the emergency department and prehospital setting". Emergency Medicine Australasia. 21 (1): 4–11. doi:10.1111/j.1742-6723.2009.01153.x. PMID 19254307. S2CID 40158248.
- ^ Babl FE, Jamison SR, Spicer M, Bernard S (2006). "Inhaled methoxyflurane as a prehospital analgesic in children (subscription required)". Emergency Medicine Australasia. 18 (4): 404–10. doi:10.1111/j.1742-6723.2006.00874.x. PMID 16842312. S2CID 1619160.
- ^ McLennan JV (2007). "Is methoxyflurane a suitable battlefield analgesic?" (PDF). Journal of the Royal Army Medical Corps. 153 (2): 111–3. doi:10.1136/jramc-153-02-08. PMID 17896540. S2CID 38517296. Archived from the original (PDF) on 2011-07-15.
- ^ Medical Developments International Pty. Ltd. (2009). "PENTHROX (methoxyflurane) Inhalation: Product Information" (PDF). Springvale, Victoria, Australia: Medical Developments International Limited. Retrieved 2010-11-21.
- ^ National Prescribing Service (2010). "Methoxyflurane (Penthrox) for analgesia (doctor's bag listing)" (PDF). NPS RADAR. Canberra, Australia: National Prescribing Service, Department of Health and Ageing. Retrieved 2010-11-21.[영구적 데드링크]