카프노그래피
Capnography| 카프노그래피 | |
|---|---|
 전형적인 캡노그램.정상적인 호흡 주기. | |
| 기타 이름 | 최종 조석 CO2(ECO2) |
| 메쉬 | D019296 |
캡노그래피는 호흡 가스의 이산화탄소(CO
2) 농도 또는 분압을 모니터링하는 것입니다.주요 개발은 마취 및 중환자실에서 사용하는 모니터링 도구로서 사용되어 왔습니다.일반적으로 시간 대비 CO(수은 밀리미터, "mmHg"로 측정됨)의
2 그래프로 표시되며, 더 흔하지는 않지만 더 유용하게 만료된 볼륨(볼륨 측정 캡노그래피라고 함)을 나타냅니다.이 그림은 또한 재호흡 시스템을 사용할 때 관심 있는 영감을
2 받은 CO를 보여줄 수 있다.호흡이 끝날 때(숨김) 측정이 이루어지면 "끝 조석" CO
2(ECO2)[1]라고 합니다.
캡노그램은 CO의 흡입
2 및 호기 농도 또는 부분 압력을 직접 모니터하고 동맥혈의 CO
2 부분 압력을 간접 모니터합니다.건강한 사람의 경우 동맥혈과 만료된 가스
2 CO 부분압의 차이는 매우 작습니다(정상적인 차이는 4-5mmHg).대부분의 폐질환 형태와 선천성 심장질환(청색병변)이 있는 경우 동맥혈과 기한이 지난 가스 간의 차이는 심혈관-환기 [2]시스템의 새로운 병리 또는 변화를 나타낼 수 있습니다.[3]
의료용
산소화와 카프노그래피는 관련이 있지만 호흡 생리학에서 뚜렷한 요소로 남아 있습니다.통풍은 폐가 팽창하여 가스의 양을 교환하는 기계적 과정을 의미하지만, 호흡은 폐포 수준에서 가스의 교환(주로
2 CO와
2 O)을 더 자세히 설명합니다.호흡 과정은 두 가지 주요 기능, 즉 CO 노폐물을 제거하는
2 기능과 조직에 신선한
2 O를 보충하는 기능으로 나눌 수 있습니다.산소화(일반적으로 펄스 산소측정법을 통해 측정)는 이 시스템의 후부를 측정합니다.Capnography는 산소화 [4]상태보다 임상적으로 더 많이 사용될 수 있는 CO의 제거를 설명합니다
2.
정상적인 호흡 주기 동안, 단일 호흡은 두 단계로 나눌 수 있습니다: 흡기 및 호기.영감이 시작될 때, 폐는 팽창하고
2 CO가 없는 가스가 폐를 채웁니다.폐포가 이 새로운 기체로 채워짐에 따라 폐포를 채우는 CO
2 농도는 폐포의 환기 및 CO를
2 교환하기 위한 관류(혈류)에 따라 달라집니다.호기심이 생기기 시작하면 공기가 호흡기로 밀려나면서 폐활량이 감소한다.숨을 내쉬면 배출되는 CO의 양은
2 몸 전체의 조직 대사의 부산물로 생성된다.숨을 내쉬기 위해 폐포에 CO의
2 전달은 조직에서 폐포로의 적절한 혈류를 보장하기 위해 온전한 심혈관 시스템에 의존합니다.심박출량(심장에서 배출되는 혈액의 양)이 감소하면 CO를
2 운반하는 능력도 감소하며 이는 CO의
2 감소에 반영됩니다.심박출량과 말단 조석
2 CO의 관계는 선형이며, 심박출량이 증가하거나 감소함에 따라 CO의 양도
2 동일한 방식으로 조정됩니다.따라서 말단 조력
2 CO의 모니터링은 심혈관 시스템의 무결성에 대한 중요한 정보, 특히 심장이 혈액을 [5]얼마나 잘 펌핑할 수 있는지에 대한 정보를 제공할 수 있다.
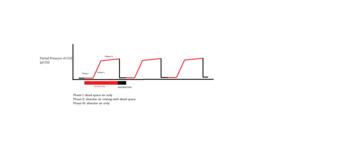
각 호흡 중에 측정되는 CO의 양은
2 폐의 기능 단위인 폐포에 CO를
2 전달하기 위해 온전한 심혈관 시스템이 필요합니다.호기 1단계 동안 폐 가스로 운반되는 CO는
2 가스 교환에 관여하지 않는 특정 공간인 데드 스페이스(dead space)를 차지합니다.호기 2단계는 폐 안의 CO가 몸을
2 떠나는 과정에서 호흡기를 위로 밀어올리는 것으로, 죽은 공간의 공기와 가스 교환을 담당하는 기능성 폐포의 공기의 혼합을 일으킨다.단계 III는 폐포에서 나오는 CO만을 반영하는
2 마지막 호기 부분이며, 데드 스페이스는 반영되지 않습니다.형태와 절대값의 변화는 호흡 및/또는 심혈관 [6]손상을 나타낼 수 있기 때문에 임상 시나리오에서 이 세 단계를 이해하는 것이 중요하다.
| 모니터의 캡노그램 | |
|---|---|
적용들
- 기도 무결성 평가
- 기관 내 튜브 배치 확인
- 중환자실 결과의 예측 변수
- 수술중 합병증(공기색전증, 혈전색전증 등)
- ACLS(Advanced Cardiacline Life Support)에서의 CPR 사용
- 절차적 진정 모니터링
마취
마취 중에는 환자와 마취 관리 장치(일반적으로 호흡 회로와 인공호흡기)의 두 가지 구성 요소 간에 상호 작용이 있습니다.두 구성 요소 간의 중요한 연결은 기관 내 튜브 또는 마스크이며, 일반적으로
2 이 접합부에서 CO가 모니터링됩니다.캡노그래피는 폐에 의한 CO의
2 소실을 마취장치에 직접 반영합니다.간접적으로, 그것은 조직에 의한 CO의
2 생산과 [7]폐로의 CO 순환
2 수송을 반영한다.
기한이
2 지난 CO가 시간이 아닌 기한이 지난 CO의 부피와 관련된 경우, 곡선 아래 영역은 호흡 중 CO의
2 부피를 나타내며, 따라서 1분 동안 이 방법은 신진대사의 중요한 척도인 분당 CO를 제거할
2 수 있다.폐나 심장 수술 중 CO 제거의 급격한
2 변화는 보통 심폐 [8]기능에 중요한 변화를 의미한다.
캡노그래피는 저환기, 식도 삽관, 회로단절과 같은 호흡장애를 조기에 발견하는 데 임상적 판단보다 더 효과적인 것으로 나타났다. 따라서 환자의 부상을 예방할 수 있다.진정 상태에서 수행되는 시술 동안, 캡노그래피는 맥박 [9][10]산소측정법보다 환기의 빈도 및 규칙성에 대한 더 유용한 정보를 제공합니다.
Capnography는 생명을 위협하는 상태(기관 튜브의 위치 불량, 예상치 못한 인공호흡 기능 장애, 순환 기능 장애 및 호흡 회로 결함)를 감지하고 잠재적으로 돌이킬 수 없는 환자 부상을 방지할 수 있는 빠르고 신뢰할 수 있는 방법을 제공합니다.
ASA(American Society of Anneshesists)의 비공개 주장 [11]연구에 따르면 캡노그래피와 맥박산소측정법을 함께 사용하면 피할 수 있는 마취 사고의 93%를 예방하는 데 도움이 될 수 있었다.
응급 의료 서비스
EMS 직원은 병원 전 환경에서 환자의 평가와 치료를 지원하기 위해 Capnography를 점점 더 많이 사용하고 있습니다.이러한 용도에는 기관 내 튜브 또는 블라인드 삽입 기도 장치의 위치 확인 및 모니터링이 포함됩니다.기관 내에 적절한 위치에 있는 튜브는 환자의 기도를 보호하고 구급대원이 환자를 위해 호흡할 수 있도록 합니다.식도에 튜브가 잘못 꽂혀 있으면 발견되지 않으면 환자가 사망할 수 있습니다.[12]
2005년 3월 응급의료 연보(Annals of Emergency Medicine)의 연구는 삽관을 확인하기 위해 연속 삽관을 사용한 현장 삽관과 사용하지 않은 삽관을 비교한 결과 모니터링 그룹에서 인식되지 않은 잘못된 삽관이 전혀 없는 반면 모니터링되지 않은 [13]그룹의 튜브는 23%가 잘못 삽입된 것으로 나타났다.미국 심장 협회(AHA)는 2005년 심폐소생술 및 응급 심혈관 관리 지침에서 튜브 [14]배치를 확인하기 위해 캡노그래피를 사용하는 것이 중요하다고 단언했습니다.
또한 AHA는 심박출량을 간접적으로 측정하는 카프노그래피를 심폐소생술(ROSC)의 효과를 모니터링하고 자연순환(Respative Circulation, ROSC)의 조기 복귀 지표로 사용할 수 있다고 새로운 지침에서 언급하고 있다.연구에 따르면 심폐소생술을 하는 사람이 타이어를 탈 때 환자의 말기
2 CO(ETCO2, 호기 말기에 배출되는 이산화탄소 수치)가 떨어지고 새로운 구조자가 이를 인계받으면 상승하는 것으로 나타났다.다른 연구에 따르면 환자가 자발적 순환의 복귀를 경험할 때, 첫 번째 징후는 혈액순환의 급상승으로 조직에서
2 운반되지 않은 CO가 씻어내리기 때문에 종종 ETCO2가 갑자기 증가하는 것이다.마찬가지로 ETCO2가 갑자기 감소하면 환자가 맥박을 잃었음을 나타낼 수 있으며 CPR을 [15]시작해야 할 수도 있습니다.
구급대원들은 또한 이산화탄소를 모으는 특별한 코 캐뉼러를 사용하여 삽관되지 않은 환자들의 ETCO2 상태를 감시하기 시작했다.정신 상태가 변화하거나 호흡곤란 환자의 높은 ETCO2 수치는 환기가 저조하고 삽관이 필요할 수 있음을 나타낼 수 있습니다.환자에 대한 낮은 ETCO2 수치는 과호흡을 [16]나타낼 수 있습니다.
케이프노그래피는 환자의 호흡에 의한 호흡 측정을 제공하기 때문에 구급대원에게 환자의 호흡 상태에 대한 조기 경고 시스템을 제공함으로써 환자의 상태가 악화되는 추세를 빠르게 드러낼 수 있다.맥박 산소측정법에 의해 측정되는 산소화와 비교했을 때, 심혈관계 무결성의 보다 정확한 반영을 제공하기 위해 캡노그래피를 통해 해결할 수 있는 몇 가지 단점이 있습니다.맥박 산소측정법만 측정하는 것의 한 가지 단점은 보조 산소(즉, 보조 산소)의 투여입니다.호흡이 멈추면 환자의 탈수를 지연시켜 의료적 개입을 지연시킬 수 있습니다.Capnography는 인공호흡 상태를 직접 평가하고 심장 기능을 간접적으로 평가할 수 있는 빠른 방법을 제공합니다.임상 연구는 천식,[17] 울혈성 심부전, 당뇨병, 순환기 쇼크, 폐색전증, 산증 및 기타 조건에서 카프노그래피의 추가적인 사용을 밝혀낼 것으로 예상되며, 이는 병원 전 카프노그래피의 사용에 잠재적인 영향을 미칠 수 있다.
간호사 등록
중환자실에 등록된 간호사는 영양섭취에 사용되는 비위관이 [18]식도와 반대로 기관에 배치되었는지 확인하기 위해 캡노그래피를 사용할 수 있습니다.일반적으로 튜브를 잘못 사용하면 기침이나 재갈을 물리지만, 중환자실에 있는 대부분의 환자는 진정제나 혼수상태입니다.식도가 아닌 기관지에 실수로 비위관을 넣으면 폐로 관이 들어가 생명을 위협한다.모니터에 일반적인
2 CO 파형이 표시되면 배치를 [19]확인해야 합니다.
진단 용도
Capnography(캡노그래피)는 CO 생성, 폐(폐) 관류, 폐포 환기, 호흡 패턴 및 마취 호흡 회로 및 인공 호흡기에서 CO 배출에
2 대한
2 정보를 제공합니다.곡선의 모양은 폐 질환의 일부 형태에 영향을 받습니다; 일반적으로 기관지염, 폐기종, 천식과 같은 폐색성 질환이 있으며, 이 질환에서는 폐 내 가스의 혼합이 [20]영향을 받습니다.
폐의 관류에 영향을 미치는 폐색전증이나 선천성 심장병 등의 질환은 그 자체로 곡선의 형태에는 영향을 주지 않지만 기한이
2 지난 CO와 동맥혈
2 CO의 관계에 큰 영향을 미칩니다.캡노그래피는 또한 신진대사의 척도인 이산화탄소 생성을 측정하는데 사용될 수 있다.발열과 떨림 사이에 CO 생산량이 증가하는
2 것을 볼 수 있다.마취와 저체온증 [21]동안 생산량 감소가 나타난다.
작동 메커니즘
캡노그래프는 CO가 다원자 기체이기 때문에 적외선을 흡수한다는 원리로
2 작동합니다.적외선 빔이 가스 시료를 통과하여 센서에 떨어진다.가스에 CO가 있으면
2 센서에 떨어지는 빛의 양이 감소하여 회로의 전압이 변화합니다.분석은 빠르고 정확하지만 가스 혼합물에 아산화질소가 있으면 충돌확대 [22]현상을 통해 적외선 흡수가 변화한다.적외선 흡수력을 측정하여 사람의 호흡 중 CO를
2 측정하기 위해서는 이를 보정해야 합니다.19세기와 20세기 초 장치는 일상적인 [23]임상 용도로는 너무 번거롭지만, 이것은 1864년 존 틴달에 의해 신뢰할 수 있는 기술로 확립되었다.현재는 기술이 개선되어 CO의 가치를
2 거의 즉각적으로 측정할 수 있게 되었고 의료 환경에서 표준적인 관행이 되었습니다.현재 임상 실무에서 사용되는 CO 센서에는
2 메인스트림 센서와 사이드스트림 센서의 두 가지 주요 유형이 있습니다.두 가지 모두 각 호흡에서 배출되는 CO의 양을
2 정량화하는 데 효과적으로 동일한 기능을 합니다.
캡노그램 모형
캡노그램 파형은 다양한 호흡 및 심장 파라미터에 대한 정보를 제공합니다.캡노그램 이중 지수 모델은 호흡 파라미터와 캡노그램 [24]파형의 호기 세그먼트 간의 관계를 정량적으로 설명하려고 합니다.모델에 따르면 캡노그램 파형의 각 호기 세그먼트는 분석식을 따릅니다.
어디에
- D {는 호기 시작 후 시간 { t의 함수로 캡노그램으로 측정한 이산화탄소의 분압을 나타낸다.
- AA})는 이산화탄소의 폐포 부분압을 나타냅니다.
- α는 데드 스페이스 비율(즉, 데드 스페이스 용량 대비 조수의 비율)의 역수를 나타냅니다.
- \displaystyle는 폐의 시간 상수(폐의 저항성과 적합성의 산물)를 .
특히 이 모델은 폐쇄성 폐질환 환자에게서 관찰되는 카프노그램의 둥근 "상어-핀" 모양을 설명한다.
「 」를 참조해 주세요.
인용문
- ^ Bhavani-Shankar, Kodali; Philip, James (October 2000). "Defining segments and phases of a time capnogram". Anesth Analg. 91 (4): 973–977.
- ^ Nunn, J; Hill, D (May 1960). "Respiratory dead space and arterial to end-tidal carbon dioxide tension difference in anesthetized man". J Appl Physiol. 15: 383–389.
- ^ Williams, Emma; Dassios, Theodore; Greenough, Anne (October 2021). "Carbon dioxide monitoring in the newborn". Pediatr Pulmonol. 56 (10): 3148–3156.
- ^ Lam, Thach; Nagappa, Mahesh; Wong, Jean; Singh, Mandeep; Wong, David; Chung, Frances (December 2017). "Continuous Pulse Oximetry and Capnography Monitoring for Postoperative Respiratory Depression and Adverse Events: A Systematic Review and Meta-analysis". Anesthesia & Analgesia. 125 (6): 2019–2029. doi:10.1213/ANE.0000000000002557. ISSN 0003-2999.
- ^ Siobal, Mark (October 2016). "Monitoring Exhaled Carbon Dioxide". Respir Care. 61 (10): 1397–1416.
- ^ Benumof, Jeffrey (April 1998). "Interpretation of capnography". AANA J. 661 (2): 169–176.
- ^ Weil, Max; Bisera, Jose; Trevino; Rackow, Eric (October 2016). "Cardiac output and end-tidal carbon dioxide". Crit Care Med. 13 (11): 907–909.
- ^ J. S. Gravenstein; Michael B. Jaffe; Nikolaus Gravenstein; David A. Paulus, eds. (17 March 2011). Capnography (2 ed.). Cambridge University Press. ISBN 978-0-521-51478-1. OCLC 1031490358.
- ^ Lightdale, Jenifer R.; Goldmann, Donald A.; Feldman, Henry A.; Newburg, Adrienne R.; DiNardo, James A.; Fox, Victor L. (June 2006). "Microstream capnography improves patient monitoring during moderate sedation: a randomized, controlled trial". Pediatrics. 117 (6): e1170–1178. doi:10.1542/peds.2005-1709. ISSN 1098-4275. PMID 16702250.
- ^ Burton, John H.; Harrah, John D.; Germann, Carl A.; Dillon, Douglas C. (May 2006). "Does end-tidal carbon dioxide monitoring detect respiratory events prior to current sedation monitoring practices?". Academic Emergency Medicine. 13 (5): 500–504. doi:10.1197/j.aem.2005.12.017. ISSN 1553-2712. PMID 16569750.
- ^ 존 H. 팅커, 데이비드 L.따분해, 로버트 A.캐플런, 리처드 J. 워드, 프레드릭 W.Cheney; 마취 사고 예방을 위한 감시 장치의 역할: 폐쇄적 클레임 분석.마취학 1989; 71:541-546 doi:https://doi.org/10.1097/00000542-198910000-00010
- ^ Katz, Steven; Falk, Jay (January 2001). "Misplaced endotracheal tubes by paramedics in an urban emergency medical services system". Ann Emerg Med. 37 (1): 32–37.
- ^ Silvestri, Salvatore; Ralls, George A.; Krauss, Baruch; Thundiyil, Josef; Rothrock, Steven G.; Senn, Amy; Carter, Eric; Falk, Jay (May 2005). "The effectiveness of out-of-hospital use of continuous end-tidal carbon dioxide monitoring on the rate of unrecognized misplaced intubation within a regional emergency medical services system". Annals of Emergency Medicine. 45 (5): 497–503. doi:10.1016/j.annemergmed.2004.09.014. ISSN 1097-6760. PMID 15855946.
- ^ Hazinski, Mary Fran; Nadkarni, Vinay M.; Hickey, Robert W.; O’Connor, Robert; Becker, Lance B.; Zaritsky, Arno (13 December 2005). "Major Changes in the 2005 AHA Guidelines for CPR and ECC". Circulation. 112 (24_supplement): IV–206. doi:10.1161/CIRCULATIONAHA.105.170809.
- ^ Long, Brit; Koyfman, Alex; Vivirito, Michael A. (December 2017). "Capnography in the Emergency Department: A Review of Uses, Waveforms, and Limitations". The Journal of Emergency Medicine. 53 (6): 829–842. doi:10.1016/j.jemermed.2017.08.026. ISSN 0736-4679. PMID 28993038.
- ^ Davis, Daniel; Dunford, James; Ochs, Mel; Park, Kenneth; Hoyt, David (April 2004). "The use of quantitative end-tidal capnometry to avoid inadvertent severe hyperventilation in patients with head injury after paramedic rapid sequence intubation". J Trauma. 56 (4): 808–814.
- ^ "Experts: Where capnography is headed". EMS1. Retrieved 16 November 2021.
- ^ 포터, 패트리샤 앤, 앤 그리핀 페리."영양"간호 실습에 필수적인 요소.에잇에드세인트루이스:엘세비어, 2015년 940년 인쇄
- ^ Roubenoff, Ronenn; Ravich, William (April 1998). "Pneumothorax due to nasogastric feeding tubes. Report of four cases, review of the literature, and recommendations for prevention". Arch Intern Med. 149 (1): 184–188.
- ^ Yaron, Michael; Padyk, Paul; Hutsinpiller, Molly; Cairns, Charles (October 1996). "Utility of the expiratory capnogram in the assessment of bronchospasm". Ann Emerg Med. 28 (4): 403–407.
- ^ Danzl, Daniel (February 2002). "Hypothermia system". Semin Respir Crit Care Med. 23 (1): 57–68.
- ^ Raemer DB, Calalang I (April 1991). "Accuracy of end-tidal carbon dioxide tension analyzers". J Clin Monit. 7 (2): 195–208. doi:10.1007/BF01618124. PMID 1906531.
- ^ Jaffe MB (September 2008). "Infrared measurement of carbon dioxide in the human breath: "breathe-through" devices from Tyndall to the present day". Anesth. Analg. 107 (3): 890–904. doi:10.1213/ane.0b013e31817ee3b3. PMID 18713902.
- ^ Abid, Abubakar (May 2017). "Model-Based Estimation of Respiratory Parameters from Capnography, With Application to Diagnosing Obstructive Lung Disease". IEEE Transactions on Biomedical Engineering. 64 (12): 2957–2967. doi:10.1109/TBME.2017.2699972. PMID 28475040.




 함수로 캡노그램으로 측정한
함수로 캡노그램으로 측정한 

 폐의 시간 상수(
폐의 시간 상수(

