Melanoma
Brīdinājums: Vikipēdija nevar aizstāt ārstu! |



Melanoma (grieķu: melanos — 'melns') ir ļaundabīgs ādas audzējs, kas attīstās no pigmenta šūnām — melanocītiem. Melanocīti ražo tumšo pigmentu, melanīnu, kas ir atbildīgs par ādas, matu un acu krāsu. Šīs šūnas galvenokārt rodas ādā, bet ir sastopamas arī citās ķermeņa daļās, tostarp zarnās, iekšējā ausī un smadzenēs. Melanoma var izveidoties jebkurā ķermeņa daļā, kurā ir sastopami melanocīti. Visbiežāk tā attīstās uz ādas, bet retos gadījumos skar arī iekšējos orgānus. Melanoma ir mazāk izplatīta nekā citi ādas vēža veidi, taču tas ir daudz bīstamāks, jo to ne vienmēr atklāj sākotnējās stadijās. Tas izraisa lielāko daļu (75%) nāves gadījumu, kas saistīti ar ādas vēzi.[1]. Latvijā melanomas saslimšanas gadījumu skaits laika posmā no 1985. gada līdz 2010. gadam bija dubultojies - no nepilniem 100 gadījumiem 1985. gadā līdz vairāk nekā 200 gadījumiem 2010. gadā. Savukārt mirstība no 30 gadījumiem 1985. gadā ir pieaugusi līdz gandrīz 90 gadījumiem 2010. gadā[2]. Pēdējo gadu laikā situācija ir stabilizējusies (2013.gadā tika reģistrēti 203 jauni saslimšanas gadījumi, 2012.gadā – 213 un 2011.gadā - 197 gadījumi). Mirstība ar melanomu arī nedaudz samazinās - 2013.gadā reģistrēti 83 mirušie ar melanomu, 2012.gadā – 80, bet 2010.gadā – 96[3].
Viens no melanomas riska faktoriem ir ultravioletais starojums.
Epidemioloģija
[labot šo sadaļu | labot pirmkodu]Pasaulē katru gadu konstatē apmēram 130 000 melanomas gadījumu, no šīs slimības mirst aptuveni 37 000 cilvēku katru gadu. Visbiežākais saslimšanas vecums ir starp 40 un 60 gadiem. Statistiski melanomu biežāk diagnosticē sievietēm, tajā pašā laikā vīriešiem mirstības līmenis ir augstāks. Eiropas valstīs ādas melanomas gadījumu biežums palielinās no dienvidiem uz ziemeļiem. Šī starpība ir saistīta ar ādas foto tipu atšķirību un ģenētisko uzņēmību starp Eiropas iedzīvotājiem. Globālā mērogā augstākie rādītāji tiek fiksēti Austrālijā un Jaunzēlandē. Zemākie - Āzijas un Āfrikas kontinentos, kur prevalē tumšādainie cilvēki[4]. Melanomas sastopamības biežums palielinās par vairāk nekā 2% gadā. Tomēr mirstība pakāpeniski samazinās, iespējams, tāpēc, ka lielākā daļa audzēju tiek atklāta agrīnā stadijā, tādēļ prognoze ir labāka.
Apmēram 70% gadījumu melanoma veidojas uz normālas ādas, un apmēram 30% gadījumu uz dzimumzīmes. Lai gan melanoma var parādīties jebkurā vietā, tai ir tendence veidoties visbiežāk uz ķermeņa daļām, kuras ikdienas dzīvē parasti nav pakļautas ultravioletajam starojumam, bet tiek atsegtas periodiski (rumpis, kājas).
Tomēr tiek atzīts, ka lielām iedzimtām pigmenta dzimumzīmēm (dzimumplankumiem) piemīt pastiprināta ļaundabīgās pārveidošanās tendence. Liels dzimumzīmju skaits uz ķermeņa arī ir paaugstināta saslimstības riska marķieris, bet tas nenozīmē, ka melanoma noteikti attīstīsies uz tām.
20% gadījumu saules keratoze pārtop par melanomu. Regulāra mērena ādas iedegšana šķiet dodam zināmu aizsargājošo efektu.
Saules apdegumi, īpaši bērnībā un melanomas gadījumi tuvu radinieku starpā ir galvenie riska faktori. Tāpat, solārija apmeklēšana ievērojami palielina saslimšanas risku, ar skaidru korelāciju starp sauļošanās intensitāti un saslimšanas biežumu. Baltās jeb kaukāziešu rases indivīdiem, uzsākot mākslīgo sauļošanos pirms 35 gadu vecuma, risks ir divreiz lielāks nekā citiem[5].
Sievietes kuras slimo ar endometriozi vai sievietes ar dzemdes fibromu anamnēzē arī statistiski saslimst mazliet biežāk[6].
Ādas tipam arī ir svarīga loma: risks ir vairāk nekā dubultots rudmatainajiem un ievērojami palielināts cilvēkiem ar bālu ādu, gaišiem matiem, gaišām acīm un vasaras raibumiem (I un II ādas foto tips). Indivīdiem ar III un IV ādas tipu risks ir mērens. Tas ir vairāk nekā desmit reizes mazāks starp melnās rases indivīdiem[7].
Pieciem līdz 10% saslimušo ir melanomas gadījumi ģimenes anamnēzē. Mutācija CDKN2A gēnā, kas atrodas 9 hromosomā, un CDK4 gēnā, kas atrodas 12 hromosomā, veicina melanomu rašanos. Vairāk nekā pusē metastātiskas melanomas gadījumu atrod BRAF gēna mutāciju[8].
Simptomi
[labot šo sadaļu | labot pirmkodu]
Ādas melanoma bieži ir grūti atpazīstama ar neapbruņotu aci un nav atšķirama no parastas dzimumzīmes. Sāpes, nieze un asiņošana parādās slimības vēlīnajās stadijās, kad metastāzes jau ir izplatījušās citos ķermeņa orgānos un efektīva ārstēšanas iespēja ir nokavēta. Jāpatur prātā arī tas, ka dažas melanomas nesatur pigmentu savā virspuses kārtā, tām ir pelēcīga, rozā jeb zilgan-balta mezgliņa izskats. Tāpēc ir jāpievērš pastiprināta uzmanība katram pēkšņi parādījušamies plankumam vai kārpai un jākonsultējas ar ārstu-dermatologu. Audzēja attīstību raksturo A-B-C-D-E salīdzinoša algoritma īpašību kopums[4].
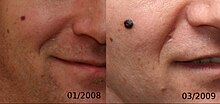
- A kā Asymmetry - asimetriskas formas
- B kā Borders - ar nelīdzenām malām
- C kā Color - jauktās krāsās
- D kā Diameter - (lielāks par 6 mm)
- E kā Evolving - attīstās ātri, var pieaugt ik dienu.
Izšķir vairākas melanomas formas:
- Virspusējas izplatīšanās jeb plakanā melanoma (angļu:superficial spreading melanoma, SSM) (70 %)
Var parādīties jebkurā vecumā un jebkurā vietā uz ķermeņa. Izskatās kā neregulāras formas pigmenta plankums, nedaudz sataustāms virs ādas.
- Lentigo melanoma (angļu:lentigo melanoma, LM) jeb Dibreja melanoma (angļu:Dubreuilh's melanoma) (5 %)[9].
Tas skar vecāka gadagājuma cilvēkus, un var izveidoties uz atsegtām daļām (vaigiem, rokām). Plankums ir neregulārs, nelīdzens tumši brūnā krāsā; tas ir visumā plakans, bez asām robežām. Histoloģiski tas skar tikai epidermas slāni (sākumā). Attīstība ilgstoši paliek lokalizēta. Tālā metastazēšanās ir reta slimības vēlīnajā stadijā.
- Akrālā-lentigo melanoma (angļu:Acral lentiginous melanoma) (8%)
Tas uzrodas galvenokārt plaukstu un pēdu rajonos, kā arī zem nagiem, un attīstās līdzīgi SSM bet ar sliktāku prognozi sakarā ar novēlotu diagnosticēšanu. Šī forma ir sastopama samērā reti, bet ir visizplatītākā Āzijas izcelsmes slimniekiem[10].
- Gļotādu melanoma (angļu:Mucosal melanoma) (0.2-8%)
Parasti uz aukslējām vai zobu alveolām. Asimptomātiska tās agrīnā stadijā, tā izskatās pēc banālas pigmentācijas, līdz parādās citi simptomi: pietūkums, čūlas, asiņošana, vai blakuszobu izkustēšanās. Prognoze ir ļoti slikta, īpaši vēlīnajās fāzēs. Tāpēc jebkurš nenoteiktas izcelsmes pigmentēts bojājums mutes dobumā vienmēr jāpakļauj biopsijas izmeklēšanai. Tā skar vecāka gadagājuma cilvēkus, ap 60 un 75 gadiem, biežāk sievietes nekā vīriešus.
- Nodulārā melanoma (angļu:nodular melanoma)
Pēc formas atgādina mezgliņu, kas var pieņemt jebkuru krāsu toni, no tumši brūna, daudzkrāsaina līdz rozā un pērļu krāsas. Sakarā ar to, ka šim audzējam piemīt tendence izplesties dziļumā ātrāk nekā platumā, un, ka tas parasti rodas uz nepigmentētas ādas, cilvēki ilgi negriežas pēc konsultācijas, līdz ar ko prognoze bieži vien ir sliktāka.
- Polipoīdā melanoma (angļu:Polypoid melanoma)
Šī forma tiek uzskatīta par nodulārās melanomas paveidu un raksturojas ar paaugstinātu blīvumu, biežāku čūlošanos un lielāku slēpto metastazēšanos. Attīstās jaunāka vecuma pacientiem, visbiežāk veidojas uz rumpja, bet var parādīties neparastās vietās, piemēram, uz deguna gļotādas, cietajām aukslējām un anorektālajā zonā. Pacientu izdzīvošanas ziņā prognoze ir sliktāka nekā nodulārai formai. Tā skaitās visagresīvākā no melanomām [11].
Acs melanoma
[labot šo sadaļu | labot pirmkodu]Acs melanomas izplatība ir aptuveni 6 gadījumi uz 1 000 000 iedzīvotāju katru gadu kaukāziešu rases populācijā, tas veido aptuveni 5-12% no visiem melanomas gadījumiem. Tiek uzskatīts, ka šī audzēja parādīšanās nav saistīta ar saules iedarbību, bet ir vairāku gēnu mutācijas rezultāts[12]. Tas parasti skar vecāka gadagājuma cilvēkus, ap 50-70 gadiem. Indivīdiem ar gaišu acu krāsu pastāv lielāks saslimšanas risks. Audzējs attīstās uz melanīnu saturošām acs aparāta daļām: varavīksnenes, dzīslenes vai starenes izauguma. Uz varavīksnenes (krāsainā plāksnīte acs priekšējā daļā) tas ir skaidri pamanāms kā netīrs traips, bet netraucē redzi un nedod citus simptomus. Dziļākajās acs struktūrās tas ir redzams tikai acs dibena apskatē pie oftalmoloģijas speciālista. Ārstam jābūt diezgan pieredzējušam, lai atpazītu šo jaunveidojumu, jo tā ir reta patoloģija. Ja diagnoze laicīgi netiek uzstādīta, vēlāk var novērot tumša plankuma parādīšanos jeb redzes lauka daļas izkrišanu tīklenes daļējās atslāņošanās rezultātā, zibeņošanu gar vienu aci, redzes pavājināšanos vienai acij. Sāpes acī nav raksturīgas. Acs melanoma diezgan ilgi paliek lokalizēta. Parasti diagnozi izdodas uzstādīt pirms acīmredzamas audzēja metastazēšanās un ārstēšana ir iespējama. Taču dažus gadus pēc terapijas iziešanas (vidēji 3 gadi, dažkārt 10-20 gadi), metastāzes pēkšņi uzrodas 30-50% pacientu - visbiežāk aknās (80%), kaulos, plaušās. Šajā gadījumā prognoze ir nelabvēlīga[13].
Soli priekšā melanomai
[labot šo sadaļu | labot pirmkodu]Latvijā 2019.gadā dibināta pacientu biedrība "Soli priekšā melanomai"ar mērķi panākt skaidru, saprotamu, caurspīdīgu jauno medikamentu un tehnoloģiju iekļaušanu valsts apmaksājamo zāļu un manipulāciju sarakstā veselības tehnoloģiju novērtējuma pamatā. Biedrības vadītāja ir mikrobioloģe Olga Valciņa uzskata, ka arī Latvijā pacientiem jābūt pieejamai pasaules līmenim atbilstošai ārstēšanas stratēģijai, plānošanai un uzraudzībai, lai palīdzēt cilvēkiem saņemt mūsdienu palīdzību slimībā un pagarināt dzīvesildzi[14].
Atsauces
[labot šo sadaļu | labot pirmkodu]- ↑ ^ Jerant AF, Johnson JT, Sheridan CD, Caffrey TJ (July 2000). "Early detection and treatment of skin cancer". Am Fam Physician 62 (2): 357–68, 375–6, 381–2. URL: https://www.ncbi.nlm.nih.gov/pubmed/10929700
- ↑ «Arhivēta kopija». Arhivēts no oriģināla, laiks: 2021. gada 6. martā. Skatīts: 2014. gada 24. jūnijā.
- ↑ Latvijas Slimību profilakses un kontroles centrs. Eiromelanomas dienā atgādina par ādas vēža riska faktoriem. 19.05.2014. https://www.spkc.gov.lv/
- ↑ 4,0 4,1 «Informācija par ādas vēža dažādām formām un A-B-C-D-E algoritms». euromelanoma.lv. Arhivēts no oriģināla, laiks: 2014. gada 16. maijā. Skatīts: 2014. gada 26. jūnijā.
- ↑ (angliski) M. Boniol, P. Autier, P. Boyle, S. Gandini. Cutaneous melanoma attributable to sunbed use: systematic review and meta-analysis, British Medical Journal 10.1136/bmj.e4757.
- ↑ (angliski) Vaskoff M, Mesrine S, Fournier A et al. Personal history of endometriosis and risk of cutaneous melanoma in a large prospective cohort of french women, Arch Intern Med. 2007;167:2061-5.
- ↑ «Arhivēta kopija». Arhivēts no oriģināla, laiks: 2016. gada 5. martā. Skatīts: 2014. gada 24. jūnijā.
- ↑ (angliski) Davies H, Bignell GR, Cox C et al. Mutations of the BRAF gene in human cancer, Nature, 2002;417:949-54.
- ↑ «Dubreuilh melanoma: and epidemiologic and prognostic study». US National Library of Medicine National Institutes of Health: Ann Dermatol Venereol. 1999 by Tournillac I, Picot MC, Dereure O, Guilhou JJ, Guillot B. Skatīts: 2014. gada 26. jūnijā.
- ↑ «Acral lentiginous melanoma: indolent subtype with long radial growth phase.». US National Library of Medicine National Institutes of Health: Am J Dermatopathol. 2014 by Kim JY, Choi M, Jo SJ, Min HS, Cho KH. Skatīts: 2014. gada 26. jūnijā.
- ↑ «Polypoid melanoma, a virulent variant of the nodular growth pattern.». US National Library of Medicine National Institutes of Health: Am J Clin Pathol. 1981 by Manci EA, Balch CM, Murad TM, Soong SJ. Skatīts: 2014. gada 26. jūnijā.
- ↑ Melanoma Research Foundation. https://www.melanoma.org/understand-melanoma/what-is-melanoma/ocular-melanoma
- ↑ Le Mélanome de l'œil. De la recherche de pointe aux traitements innovants à l'Institut Curie. DOSSIER DE PRESSE - 26 NOVEMBRE 2009. https://curie.fr/sites/default/files/dossier-melanome-oeil-recherche-traitements.pdf Arhivēts 2014. gada 9. martā, Wayback Machine vietnē.
- ↑ Māra Libeka. «Lai atklāti runātu par slimību! Saruna ar biedrības “Soli priekšā melanomai” dibinātāju Olgu Valciņu.». Veselam.lv (latviešu), 2019-10-04. Skatīts: 2020-01-25.[novecojusi saite]
Ārējās saites
[labot šo sadaļu | labot pirmkodu] Vikikrātuvē par šo tēmu ir pieejami multivides faili. Skatīt: Melanoma.
Vikikrātuvē par šo tēmu ir pieejami multivides faili. Skatīt: Melanoma.
- Encyclopædia Britannica raksts (angliski)
|
