ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್
| Osteoporosis | |
|---|---|
| Classification and external resources | |
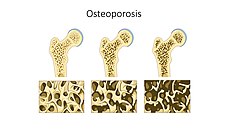 ಮೂಳೆ ರಚನೆ - ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ | |
| ICD-10 | M80-M82 |
| ICD-9 | 733.0 |
| OMIM | 166710 |
| DiseasesDB | 9385 |
| MedlinePlus | 000360 |
| eMedicine | med/1693 ped/1683 pmr/94 pmr/95 |
| MeSH | D010024 |
ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ (=ಅಸ್ಥಿರಂಧ್ರತೆ) ಮೂಳೆಗೆ ಸಂಬಂಧಿಸಿದ ರೋಗವಾಗಿದ್ದು, ಇದರಿಂದಾಗಿ ಮೂಳೆಗಳು ಮುರಿಯುವ ಅಥವಾ ಬಿರುಕು ಬಿಡುವ ಅಪಾಯದ ಸಾಧ್ಯತೆಗಳು ಹೆಚ್ಚು. ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ನಲ್ಲಿ ಮೂಳೆಯ ಖನಿಜಾಂಶಗಳ ಸಾಂದ್ರತೆ (BMD) ಕ್ಷೀಣಗೊಂಡು, ಮೂಳೆಯ ಸೂಕ್ಷ್ಮರಚನೆಯಲ್ಲಿ ಬಿರುಕುಗಳು ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತವೆ, ಹಾಗೂ ಮೂಳೆಯಲ್ಲಿ ಕೊಲಾಜೆನಸ್ ಅಲ್ಲದ ಇತರೆ ವಿಭಿನ್ನ ಪ್ರೋಟೀನ್ಗಳ ಪ್ರಮಾಣದಲ್ಲಿ ವ್ಯತ್ಯಾಸ ಕಾಣುತ್ತದೆ. ಮಹಿಳೆಯರ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಅನ್ನು; ಮೂಳೆಯ ದ್ರವ್ಯರಾಶಿಯಲ್ಲಿ (20-ವರ್ಷದ ಆರೋಗ್ಯವಂತ ಮಹಿಳೆಯ ಸರಾಸರಿ) ಖನಿಜಾಂಶಗಳ ಸಾಂದ್ರತೆಯು DXA ಅಳತೆ ಮಾಡಿದಂತೆ 2.5ರಷ್ಟು ವಿಚಲನಗೊಂಡು ತೀರಾ ಕೆಳಮಟ್ಟ ತಲುಪುತ್ತದೆ ಎಂದು ವಿಶ್ವ ಆರೋಗ್ಯ ಸಂಸ್ಥೆ (WHO) ಹೇಳುತ್ತದೆ, "ಉಲ್ಬಣಿಸಿದ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್" ಪದವು ಸೂಕ್ಷ್ಮ ಮಟ್ಟದ ಬಿರುಕುಗಳನ್ನು ಸೂಚಿಸುತ್ತದೆ.[೧] ಮೆನೋಪಾಸ್(ಋತುಬಂಧ) ಹಂತ ದಾಟಿದ ಮಹಿಳೆಯರಲ್ಲಿ ಕಂಡುಬರುವ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಅನ್ನು ಪೋಸ್ಟ್ಮೆನೋಪಾಸ್ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ, ಇದು ಪುರುಷರಲ್ಲಿಯೂ ಕಂಡುಬರಬಹುದು. ಕೆಲವು ನಿರ್ದಿಷ್ಟ ಹಾರ್ಮೋನುಗಳ ವ್ಯತ್ಯಯದಿಂದಾಗಿ, ಮತ್ತು ಇತರೆ ತೀವ್ರ ಸ್ವರೂಪದ ರೋಗಗಳು ಅಥವಾ ಔಷಧಗಳ ಅಡ್ಡ ಪರಿಣಾಮಗಳಿಂದ ಉಂಟಾಗುವ ಈ ರೋಗವು ಯಾರಿಗೆ ಬೇಕಾದರೂ ಬರಬಹುದು, ಅಂದರೆ ನಿರ್ದಿಷ್ಟವಾಗಿ ಗ್ಲೂಕೊಕಾರ್ಟಿಕಾಯ್ಡ್ಗಳ ವ್ಯತ್ಯಯದಿಂದಾಗಿ ಬರುವ ಈ ರೋಗಕ್ಕೆ ಸ್ಟೀರಾಯ್ಡ್- ಅಥವಾ ಗ್ಲೂಕೊಕಾರ್ಟಿಕಾಯ್ಡ್-ಇಂಡ್ಯೂಸ್ಡ್ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ (SIOP ಅಥವಾ GIOP) ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ. ಆರಂಭದಲ್ಲಿ ಸೂಕ್ಷ್ಮ ಬಿರುಕಾಗಿ ಕಾಣಿಸಿಕೊಳ್ಳುವ ಇದು, ಜೀವನ ನಿರೀಕ್ಷೆ ಹಾಗೂ ಜೀವನ ಮಟ್ಟಗಳ ಮೇಲೂ ಪ್ರಭಾವ ಬೀರಬಲ್ಲದು. ಜೀವನ ಶೈಲಿಗಳಲ್ಲಿ ಬದಲಾವಣೆ ಮಾಡಿಕೊಳ್ಳುವುದರಿಂದ ಮತ್ತು ಕೆಲವು ಬಾರಿ ಔಷಧಗಳ ಸಹಾಯದಿಂದ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಬರದಂತೆ ತಡೆಯಬಹುದಾಗಿದೆ; ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಚಿಕಿತ್ಸೆಯು ಈ ಎರಡನ್ನೂ ಒಳಗೊಂಡಿರುವ ಸಾಧ್ಯತೆಗಳಿವೆ. ಜೀವನ ಶೈಲಿಯ ಬದಲಾವಣೆಯಲ್ಲಿ ವ್ಯಾಯಾಮ ಹಾಗೂ ಬೀಳದಂತೆ ಮುನ್ನೆಚ್ಚರಿಕೆ ವಹಿಸುವುದನ್ನು ಒಳಗೊಂಡಿದ್ದರೆ, ಔಷಧಗಳಲ್ಲಿ ಕ್ಯಾಲ್ಸಿಯಂ , D ಜೀವಸತ್ವ, ಬಿಸ್ಫಾಸ್ಪೋನೇಟ್ಗಳು ಹಾಗೂ ಇನ್ನಿತರೆ ಔಷಧಗಳು ಸೇರಿವೆ. ಬೀಳದಂತೆ ಮುನ್ನೆಚ್ಚರಿಕೆ ವಹಿಸಲು ನೀಡುವ ಸಲಹೆಗಳಲ್ಲಿ ಮಾಂಸಖಂಡಗಳನ್ನು ಸರಿಯಾದ ವ್ಯಾಯಾಮಗಳಿಂದ ದಷ್ಟಪುಷ್ಟವಾಗಿ ಮಾಡುವುದು, ಪ್ರಾಪ್ರಿಯೋಸೆಪ್ಷನ್-ಸುಧಾರಣಾ ವ್ಯಾಯಾಮಗಳು; ಸಮತೋಲನ ಕಾಯ್ದುಕೊಳ್ಳುವ ಚಿಕಿತ್ಸೆಗಳು ಕೂಡ ಸೇರಿವೆ. ವ್ಯಾಯಾಮದ ಸಂವರ್ಧನೆಯಿಂದಾಗಿ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ನಿಯಂತ್ರಣ ಬರಬಹುದು ಅಥವಾ ಅದರಿಂದ ಗುಣಮುಖಗೊಳ್ಳಬಹುದು.
ರೋಗೋತ್ಪತ್ತಿ
[ಬದಲಾಯಿಸಿ]
ಎಲ್ಲಾ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಪ್ರಕರಣಗಳಲ್ಲಿಯೂ ಮೂಳೆ ಮರುಹೀರಿಕೆ ಹಾಗೂ ಮೂಳೆ ರಚನೆಯಲ್ಲಿ ಅಸಮತೋಲನಗಳು ಎದ್ದು ಕಾಣುವ ಅಂಶಗಳಾಗಿವೆ. ಸಾಮಾನ್ಯ ಮೂಳೆಯ, ಅಸ್ಥಿ ಮಜ್ಜೆಯ ನಿರಂತರ ವಿಕಾಸದಿಂದಾಗಿ ಮೂಳೆಯು ಪುನರ್ರಚನೆಗೊಳ್ಳುತ್ತದೆ; ಮೂಳೆಯ ದ್ರವ್ಯರಾಶಿಯಲ್ಲಿ ಸುಮಾರು 10%ರಷ್ಟು ಯಾವಾಗ ಬೇಕಾದರೂ ಪುನರ್ರಚನೆಗೆ ಹೋಗಬಹುದಾಗಿದೆ. ಮೂಳೆಯ ಬಹುಕೋಶೀಯ ಘಟಕಗಳಲ್ಲಿ (BMUs) ಈ ಕ್ರಿಯೆಯು ನಡೆಯುತ್ತದೆ ಎಂದು 1963ರಲ್ಲಿ ಫ್ರಾಸ್ಟ್ ಅವರು ಪ್ರಥಮ ಬಾರಿಗೆ ಹೇಳಿದರು.[೨] ಆಸ್ಟಿಯೋಕ್ಲಸ್ಟ್ ಜೀವಕೋಶಗಳ ಮೂಲಕ ಮೂಳೆ ಹೀರಲ್ಪಟ್ಟು (ಅಸ್ಥಿ ಮಜ್ಜೆಯ ಮೂಲಕ ನಡೆಯುತ್ತದೆ), ನಂತರದಲ್ಲಿ ಆಸ್ಟಿಯೋಬ್ಲಾಸ್ಟ್ ಜೀವಕೋಶಗಳ ನೆರವಿನಿಂದ ಮೂಳೆ ಶೇಖರಣೆಗೊಳ್ಳುತ್ತದೆ.[೩] ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಬೆಳೆಯುವ ಮೂರು ಪ್ರಮುಖ ಪ್ರಕ್ರಿಯೆಗಳೆಂದರೆ, ಸಾಕಷ್ಟು ಮೂಳೆ ದ್ರವ್ಯರಾಶಿ ಯ ಕೊರತೆ (ಅಸ್ಥಿಯ ಬೆಳವಣಿಗೆ ಸಂದರ್ಭದಲ್ಲಿ ಕಾಣಿಸಿಕೊಳ್ಳುವ ದ್ರವ್ಯರಾಶಿಯ ಕೊರತೆ ಹಾಗೂ ಅದರಿಂದಾಗಿ ದುರ್ಬಲತೆ ), ಅತಿಯಾದ ಮೂಳೆ ಮರುಹೀರಿಕೆ ಹಾಗೂ ಮರುನಿರ್ಮಾಣದ ಹಂತದಲ್ಲಿ ಹೊಸ ಎಲುಬುಗಳ ಕೊರತೆ. ಈ ಮೂರು ಪ್ರಕ್ರಿಯೆಗಳ ಒಟ್ಟಾರೆ ಫಲಿತಾಂಶವು ಎಲುಬಿನ ದುರ್ಬಲ ಅಂಗಾಂಶಗಳ ರಚನೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ.[೩] ಹಾರ್ಮೋನಿನ ಅಂಶಗಳಿಂದ ಮೂಳೆ ಮರುಹೀರಿಕೆಯ ಪ್ರಮಾಣವನ್ನು ತಿಳಿಯಬಹುದಾಗಿದೆ; ಈಸ್ಟ್ರೊಜೆನ್ ಕೊರತೆಯು ಮಹಿಳೆಯರಲ್ಲಿ (e.g. ಋತುಬಂಧದ ಪರಿಣಾಮ) ಮೂಳೆ ಮರುಹೀರಿಕೆಯ ಪ್ರಮಾಣವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ ಮತ್ತು ಭಾರ ತಾಳಲು ಸಹಾಯಕವಾಗುವ ಎಲುಬಿನಲ್ಲಾಗುವ ಹೊಸ ಮೂಳೆಯ ಶೇಖರಣೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ. ಗರ್ಭಕೋಶ ಮತ್ತು ಹಾಲು ಸ್ರವಿಸುವ ಗ್ರಂಥಿಗಳನ್ನು ಉತ್ತೇಜಿಸಲು ಬೇಕಾಗುವ ಪ್ರಮಾಣಕ್ಕಿಂತಲೂ ಕಡಿಮೆ ಪ್ರಮಾಣದ ಈಸ್ಟ್ರೊಜೆನ್ಗಳು ಈ ಪ್ರಕ್ರಿಯೆಗೆ ತಡೆಯೊಡ್ಡಲು ಸಾಕಾಗುತ್ತದೆ. ನಿರಂತರವಾದ ಮೂಳೆ ರಚನಾ ಪ್ರಕ್ರಿಯೆಯನ್ನು ನಿಯಂತ್ರಿಸುವಲ್ಲಿ α-ಈಸ್ಟ್ರೊಜೆನ್ ಗ್ರಾಹಕ ಬಹು ಮುಖ್ಯ ಪಾತ್ರ ವಹಿಸುತ್ತದೆ .[೩] ಈಸ್ಟ್ರೊಜೆನ್ನಂತೆಯೇ, ಕ್ಯಾಲ್ಸಿಯಂ ಮೆಟಬಾಲಿಸಂ ಕೂಡ ಮೂಳೆ ರಚನಾ ಪ್ರಕ್ರಿಯೆಯಲ್ಲಿ ಬಹು ಮುಖ್ಯ ಪಾತ್ರ ವಹಿಸಿದ್ದು, ಕ್ಯಾಲ್ಸಿಯಂ ಹಾಗೂ D ಜೀವಸತ್ವ ಕೊರತೆಯು ಮೂಳೆ ಶೇಖರಣೆಯಾಗುವುದನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ; ಜೊತೆಗೆ, ಪ್ಯಾರಾಥೈರಾಯ್ಡ್ ಗ್ರಂಥಿಗಳು ಕಡಿಮೆ ಕ್ಯಾಲ್ಸಿಯಂಗೆ ಸ್ಪಂದಿಸುವುದರಿಂದ ಪಾರಾಥೈರಾಯ್ಡ್ ಹಾರ್ಮೋನುಗಳನ್ನು (ಪ್ಯಾರಾಥಾರ್ಮೋನು, PTH) ಸ್ರವಿಸುತ್ತವೆ, ಇದು ರಕ್ತದಲ್ಲಿನ ಕ್ಯಾಲ್ಸಿಯಂ ಪ್ರಮಾಣ ಸಾಕಷ್ಟು ಪ್ರಮಾಣದಲ್ಲಿ ಇರುವಂತೆ ಮಾಡಲು ಮೂಳೆ ಹೀರುವಿಕೆ ಪ್ರಮಾಣವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. ಥೈರಾಯ್ಡ್ನಿಂದ ಉತ್ಪತ್ತಿಯಾಗುವ ಕ್ಯಾಲ್ಸಿಟೋನಿನ್ ಹಾರ್ಮೋನು PTHನಷ್ಟು ಸ್ಪಷ್ಟ ಹಾಗೂ ಪ್ರಾಯಶಃ ಪ್ರಮುಖವಲ್ಲದಿದ್ದರೂ, ಮೂಳೆಯ ಶೇಖರಣೆ ಪ್ರಮಾಣವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ.[೩]
ಹಲವಾರು ಆಣ್ವಿಕಗಳು ಆಸ್ಟಿಯೋಕ್ಲಸ್ಟ್ಗಳ ಕ್ರಿಯಾಶೀಲತೆಯನ್ನು ನಿಯಂತ್ರಿಸುತ್ತವೆ, ಅವುಗಳಲ್ಲಿ RANKL (ಗ್ರಾಹಕ ಆಕ್ಯಿವೇಟರ್ ಫಾರ್ ನ್ಯೂಕ್ಲಿಯಾರ್ ಫ್ಯಾಕ್ಟರ್ κB ಲಿಗೆಂಡ್) ಎಂಬುದರ ಬಗ್ಗೆ ಚೆನ್ನಾಗಿ ಅಧ್ಯಯನ ಮಾಡಲಾಗಿದೆ. ಈ ಆಣ್ವಿಕಗಳು ಆಸ್ಟಿಯೋಬ್ಲಾಸ್ಟ್ಗಳು ಹಾಗೂ ಇತರೆ ಜೀವಕೋಶಗಳಿಂದ ಉತ್ಪತ್ತಿಯಾಗುತ್ತವೆ (e.g. ಲಿಂಫೊಸೈಟ್ಗಳು), ಹಾಗೂ RANK (ಗ್ರಾಹಕ ಆಕ್ಟಿವೇಟರ್ ಆಫ್ ನ್ಯೂಕ್ಲಿಯರ್ ಫ್ಯಾಕ್ಟರ್ κB)ಗಳನ್ನು ಮತ್ತಷ್ಟು ಉತ್ತೇಜಿಸುತ್ತವೆ. ಆಸ್ಟಿಯೋಪ್ರೊಟೆಜೆರಿನ್(OPG)ಗಳಿಗೆ RANKನ್ನು ಸುತ್ತುವರೆಯುವ ಅವಕಾಶವಿದ್ದರೂ, ಅದಕ್ಕಿಂತ ಮುಂಚಯೇ RANKLಅನ್ನು ಆಸ್ಟಿಯೋಪ್ರೊಟೆಜೆರಿನ್ (OPG)ಸುತ್ತುವರಿಯುತ್ತದೆ, ಇದರಿಂದಾಗಿ ಮೂಳೆ ಮರುಹೀರಿಕೆಯ ಪ್ರಮಾಣವನ್ನು ತಗ್ಗಿಸುತ್ತವೆ. RANKL, RANK ಹಾಗೂ OPGಗಳು ಟ್ಯೂಮರ್ ನೆಕ್ರೊಸಿಸ್ ಫ್ಯಾಕ್ಟರ್ಗಳು ಹಾಗೂ ಅದರ ಗ್ರಾಹಕಗಳಿಗೆ ಸಂಬಂಧಿಸಿವೆ. wnt ಸಿಗ್ನಲಿಂಗ್ ಪಾತ್ವೇಯ ಪಾತ್ರವನ್ನು ಗುರುತಿಸಲಾಗಿದ್ದರೂ, ಅದನ್ನು ಅಷ್ಟಾಗಿ ಅರ್ಥೈಸಿಕೊಳ್ಳಲು ಸಾಧ್ಯವಾಗಿಲ್ಲ. ಈಕೋಸನಾಯ್ಡ್ಗಳ ಹಾಗೂ ಇಂಟರ್ಲ್ಯೂಕಿನ್ಗಳ ಸ್ಥಳೀಯ ಉತ್ಪಾದನೆಯು ಮೂಳೆ ರಚನಾ ಪ್ರಕ್ರಿಯೆಯನ್ನು ನಿಯಂತ್ರಿಸುತ್ತವೆ, ಇಂತಹ ಮಧ್ಯವರ್ತಿಗಳ ಅತಿ ಹೆಚ್ಚು ಅಥವಾ ಅತಿ ಕಡಿಮೆ ಉತ್ಪಾದನೆಯು ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗಬಹುದು.[೩] ಟ್ರಬೇಕ್ಯುಲಾರ್ ಮೂಳೆಯು ಸ್ಪಾಂಜ್-ಮಾದರಿಯ ಎಲುಬಾಗಿದ್ದು, ಉದ್ದ ಮೂಳೆಯ ಹಾಗೂ ಕಶೇರುಕಗಳ(ವರ್ಟಿಬ್ರೇ) ಕೊನೆಯ ಭಾಗದಲ್ಲಿ ಇರುತ್ತವೆ. ಮೂಳೆಗಳ ಹೊರ ಮೈಯಲ್ಲಿ ಹಾಗೂ ದೊಡ್ಡ ಮೂಳೆಗಳ ಮಧ್ಯಭಾಗದಲ್ಲಿ ಕಾರ್ಟಿಕಲ್ ಮೂಳೆಯು ಕಂಡುಬರುತ್ತದೆ. ಆಸ್ಟಿಯೋಬ್ಲಾಸ್ಟ್ಗಳು ಮತ್ತು ಆಸ್ಟಿಯೋಕ್ಲಸ್ಟ್ಗಳು ಮೂಳೆಗಳ ಹೊರಭಾಗದಲ್ಲಿ ಕಂಡುಬರುವುದರಿಂದ, ಎಲುಬಿನ ಮರುನಿರ್ಮಾಣದ ಹಂತದಲ್ಲಿ ಟ್ರಬೇಕ್ಯುಲಾರ್ ಮೂಳೆಯು ಹೆಚ್ಚು ಕ್ರಿಯಾಶೀಲವಾಗಿದ್ದು, ಮೂಳೆಯ ರಚನಾ ಪ್ರಕ್ರಿಯೆಯು ಮತ್ತಷ್ಟು ಚುರುಕುಗೊಳ್ಳುತ್ತದೆ. ಇದರಿಂದಾಗಿ ಮೂಳೆ ಸಾಂದ್ರತೆ ಕಡಿಮೆಯಾಗುವುದಷ್ಟೇ ಅಲ್ಲದೇ, ಮೂಳೆಯ ಸೂಕ್ಷ್ಮವಿನ್ಯಾಸಕ್ಕೂ ಸಹ ಧಕ್ಕೆ ಉಂಟಾಗುವುದರಿಂದ, ಮುರಿದ ಟ್ರಬೇಕ್ಯುಲಾರ್ ಮೂಳೆಯ ಸ್ಪೈಕ್ಯೂಲ್ಗಳು ಬಲಹೀನಗೊಂಡು ("ಸೂಕ್ಷ್ಮಬಿರುಕುಗಳು"), ದುರ್ಬಲ ಮೂಳೆಗಳಾಗುತ್ತವೆ. ಸಾಮಾನ್ಯವಾಗಿ, ಟ್ರಬೇಕ್ಯುಲಾರ್ ಮೂಳೆ ಪ್ರಮಾಣವು ಕಾರ್ಟಿಕಲ್ ಮೂಳೆಗಿಂತ ಹೆಚ್ಚಾಗಿರುವ ಜಾಗಗಳಲ್ಲಿ ಅಂದರೆ ಮಣಿಕಟ್ಟು, ಸೊಂಟ ಹಾಗೂ ಬೆನ್ನುಮೂಳೆಗಳಲ್ಲಿ ಆಸ್ಟಿಯೋಪೊರೆಟಿಕ್ ಬಿರುಕುಗಳು ಕಂಡುಬರುತ್ತದೆ. ಈ ಪ್ರದೇಶಗಳು ಶಕ್ತಿಗಾಗಿ ಟ್ರಬೇಕ್ಯುಲಾರ್ ಮೂಳೆಯನ್ನು ಅವಲಂಬಿಸಿದ್ದು, ಅತಿಯಾದ ಪುನರ್ರಚನೆಯಿಂದ ಅಸಮತೋಲನ ಉಂಟಾದರೆ ಅವುಗಳು ಅಲ್ಲಿಯೇ ಕರಗಿಹೋಗುತ್ತದೆ.[ಸಾಕ್ಷ್ಯಾಧಾರ ಬೇಕಾಗಿದೆ]
ಚಿಹ್ನೆಗಳು ಮತ್ತು ಲಕ್ಷಣಗಳು
[ಬದಲಾಯಿಸಿ]ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಯಾವುದೇ ರೀತಿಯ ನಿರ್ದಿಷ್ಟ ರೋಗ ಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿರುವುದಿಲ್ಲ; ಆದರೆ ಇದರಿಂದಾಗಿ ಪ್ರಮುಖವಾಗಿ ಮೂಳೆ ಮುರಿತಗಳಾಗುವ ಅಪಾಯಗಳೇ ಹೆಚ್ಚು. ಆರೋಗ್ಯವಂತ ಜನರ ಮೂಳೆಗಳು ತಮ್ಮಷ್ಟಕ್ಕೆ ತಾವೇ ಹಾನಿಗೊಳಗಾಗದೆ, ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ ಮಾತ್ರ ಮುರಿತಗಳಾ ಗುವುದಕ್ಕೆ ಆಸ್ಟಿಯೋಪೊರೆಟಿಕ್ ಮುರಿತಗಳು ಅಥವಾ ಸೂಕ್ಷ್ಮ ಪ್ರಮಾಣದ ಬಿರುಕುಗಳು ಎನ್ನಲಾಗುತ್ತದೆ. ಇಂತಹ ಸೂಕ್ಷ್ಮ ಪ್ರಮಾಣದ ಬಿರುಕುಗಳು ನಿರ್ದಿಷ್ಟವಾಗಿ ಬೆನ್ನೆಲುಬು, ಪಕ್ಕೆಲುಬು, ಸೊಂಟ ಹಾಗೂ ಮಣಿಕಟ್ಟುಗಳಲ್ಲಾಗುತ್ತವೆ.
ಮುರಿತಗಳು
[ಬದಲಾಯಿಸಿ]ಬೆನ್ನುಮೂಳೆ ವೈಫಲ್ಯದ ("ಸಂಕುಚಿತಗೊಳ್ಳುವುದರಿಂದ ಮುರಿಯುವುದು) ಲಕ್ಷಣಗಳೆಂದರೆ ಹಠಾತ್ ಬೆನ್ನುನೋವು, ನರಗಳಲ್ಲಿ ನೋವು ಕಾಣಿಸಿಕೊಳ್ಳುವುದು(ನರಗಳ ಸಂಕುಚಿತಗೊಳ್ಳುವುದರಿಂದ ಉಂಟಾಗುವ ತೀವ್ರತರದ ನೋವು), ಬೆನ್ನುಹುರಿಯು ಸಂಕುಚಿತಗೊಳ್ಳುವುದು ಅಥವಾ ಕಾಡ ಈಕ್ವಿನಾ ಸಿಂಡ್ರೋಮ್. ಬೆನ್ನುಮೂಳೆಯ ಹಲವು ಬಿರುಕುಗಳು ಮುಂದಕ್ಕೆ ಬಾಗಿದಂತಹ ದೇಹದ ಭಂಗಿಗೆ ಕಾರಣವಾಗುತ್ತವೆ, ಅಲ್ಲದೆ ಎತ್ತರ ಕುಗ್ಗುವಿಕೆ, ಹಾಗೂ ದೀರ್ಘ ಸಮಯದ ನೋವಿನಿಂದಾಗಿ ಚಲನೆಗೂ ಅಡ್ಡಿಯಾಗುತ್ತದೆ.[೪] ಉದ್ದ ಮೂಳೆಗಳ ಬಿರುಕುಗಳು ಚಲಿಸಲಾಗದಂತೆ ಮಾಡುವುದರಿಂದ ಇದನ್ನು ಸರಿಪಡಿಸಲು ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ ಮಾಡಬೇಕಾಗಿ ಬರಬಹುದು. ಸೊಂಟ ಮುರಿತದಿಂದಾಗಿ ಡೀಪ್ ವೇಯ್ನ್ ಥ್ರಾಂಬೋಸಿಸ್, ಪಲ್ಮನರಿ ಎಂಬಾಲಿಸಮ್ ಮತ್ತು ಸಾವಿನಂತಹ ಅಪಾಯಗಳು ಸಂಭವಿಸುವ ಸಾಧ್ಯತೆಗಳಿರುವುದರಿಂದ ಸೊಂಟ ಮುರಿತಕ್ಕೆ ಸಾಮಾನ್ಯವಾಗಿ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯನ್ನು ಮಾಡಬೇಕಾಗುತ್ತದೆ.
ಬೀಳುವ ಅಪಾಯಗಳು
[ಬದಲಾಯಿಸಿ]ವಯಸ್ಸಾಗುತ್ತಾ ಹೋದಂತೆ ಬೀಳುವ ಸಾಧ್ಯತೆಗಳಿರುವುದರಿಂದಾಗಿ ಮಣಿಕಟ್ಟು, ಬೆನ್ನುಹುರಿ ಹಾಗೂ ಸೊಂಟದಲ್ಲಿ ಮುರಿತ ಅಥವಾ ಬಿರುಕು ಉಂಟಾಗುವ ಅಪಾಯಗಳೂ ಹೆಚ್ಚಾಗುತ್ತವೆ. ದೃಷ್ಟಿದೋಷದಂತಹ (e.g. ಗ್ಲುಕೋಮಾ, ಆಣ್ವಿಕಗಳ ನಾಶವಾಗುವಿಕೆ), ಸ್ಥಿರತೆಯ ವ್ಯಾಧಿಗಳು ಚಲನೆಯ ವ್ಯಾಧಿಗಳು (e.g. ಪರ್ಕಿನ್ಸನ್ಸ್ ರೋಗಗಳು) ಬುದ್ಧಿಮಾಂದ್ಯತೆ ಸಾರ್ಕೊಪೇನಿಯಾ (ವಯಸ್ಸಾದಂತೆ ಮೂಳೆಯ ಮಾಂಸಖಂಡಗಳ ಕುಗ್ಗುವಿಕೆ) ಯಾವುದೇ ಕಾರಣಗಳಿಂದ ಬೀಳುವ ಅಪಾಯ ಹೆಚ್ಚುತ್ತದೆ. ನಿತ್ರಾಣಗೊಳ್ಳುವುದರಿಂದ(ಪ್ರಜ್ಞೆಗೆ ಬರುವ ಅಥವಾ ಬರದಂತೆ ದೈಹಿಕ ಭಂಗಿಯು ಕ್ಷಣಿಕವಾಗಿ ಹಾಳಾಗುವುದು) ಬೀಳುವ ಅಪಾಯಗಳು ಹೆಚ್ಚು; ತಾತ್ಕಾಲಿಕ ಪ್ರಜ್ಞಾಶೂನ್ಯತೆಗೆ ಹಲವು ಕಾರಣಗಳಿದ್ದು, ಕಾರ್ಡಿಯಾಕ್ ಆರ್ಹೆತ್ಮಿಯಾಸ್ (ಏರುಪೇರಾದ ಹೃದಯ ಬಡಿತ), ವಾಸೋವ್ಯಾಗಲ್ ಪ್ರಜ್ಞಾಶೂನ್ಯತೆ, ಆರ್ತೋಸ್ಟ್ಯಾಟಿಕ್ ತೀರಾ ಕಡಿಮೆ ರಕ್ತದೊತ್ತಡ(ನಿಂತಾಗ ರಕ್ತದ ಒತ್ತಡದಲ್ಲಿ ಹಠಾತ್ ಇಳಿಕೆ) ಮತ್ತು ಸ್ವಾಧೀನ ತಪ್ಪುವುದು ಇವುಗಳನ್ನು ಒಳಗೊಂಡಿದೆ. ವಾಸ ಸ್ಥಳಗಳಲ್ಲಿ ಅಡೆತಡೆಗಳನ್ನು ಹಾಗೂ ಜಾರದಂತಹ ನೆಲಹಾಸುಗಳನ್ನು ತೆಗೆದುಹಾಕುವುದರಿಂದ ಬೀಳುವ ಸಾಧ್ಯತೆಗಳನ್ನು ಕಡಿಮೆ ಮಾಡಬಹುದು. ಬಿದ್ದು ಗಾಯ ಮಾಡಿಕೊಂಡಿದ್ದಲ್ಲಿ, ಚಲಿಸುವ ಅಥವಾ ಸ್ಥಿರತೆಯ ವ್ಯಾಧಿ ಹೊಂದಿರುವವರಲ್ಲಿ ಇಂತಹ ಅಪಾಯಗಳು ಹೆಚ್ಚು.[೫]
ಅಪಾಯಕಾರಿ ಅಂಶಗಳು
[ಬದಲಾಯಿಸಿ]ಆಸ್ಟಿಯೋಪೊರೆಟಿಕ್ ಮುರಿತಗಳಿಂದಾಗುವ ಅಪಾಯಕಾರಿ ಅಂಶಗಳನ್ನು ಬದಲಾಗಬಹುದಾದ ಹಾಗೂ (ತೀವ್ರ ಸ್ವರೂಪದಲ್ಲಿ) ಬದಲಾಗದ್ದು ಎಂದು ವಿಂಗಡಿಸಬಹುದು. ಇದರ ಜೊತೆಗೆ, ಕೆಲವು ನಿರ್ದಿಷ್ಟ ರೋಗ ಹಾಗೂ ವ್ಯಾಧಿಗಳೊಂದಿಗೆ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಸೇರಿಕೊಂಡಲ್ಲಿ ಪರಿಸ್ಥಿತಿ ಮತ್ತಷ್ಟು ಉಲ್ಬಣಗೊಳ್ಳುತ್ತದೆ. ಔಷಧಗಳಿಂದಾಗಿ ಪರಿಸ್ಥಿತಿ ಸುಧಾರಿಸಬಹುದೆಂದು ಸೈದ್ಧಾಂತಿವಾಗಿ ಹೇಳಲಾದರೂ, ಎಷ್ಟೋ ಪ್ರಕರಣಗಳಲ್ಲಿ ಔಷಧಗಳ ಸೇವನೆಯ ನಂತರ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ಮ ಅಪಾಯ ಮತ್ತಷ್ಟು ಉಲ್ಬಣಿಸಿದೆ.
ಗುಣಪಡಿಸಲಾಗದ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್
[ಬದಲಾಯಿಸಿ]ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ನ ಪ್ರಮುಖ ಅಪಾಯಕಾರಿ ಅಂಶಗಳೆಂದರೆ ವಯಸ್ಸಾಗುವುದು (ಸ್ತ್ರೀ ಹಾಗೂ ಪುರುಷ ಇಬ್ಬರಲ್ಲಿಯೂ) ಹಾಗೂ ಮಹಿಳೆಯರಲ್ಲಿ ಲೈಂಗಿಕತೆ; ಋತುಬಂಧ ನಂತರ ಕಾಣಿಸಿಕೊಳ್ಳುವ ಈಸ್ಟ್ರೊಜೆನ್ ಕೊರತೆಗೂ ಮೂಳೆಯ ಖನಿಜಾಂಶಗಳ ಸಾಂದ್ರತೆಯನ್ನು ಕಡಿಮೆಯಾಗುವುದಕ್ಕೂ ಸಂಬಂಧವಿದೆ, ಆದರೆ ಟೆಸ್ಟೋಸ್ಟೀರಾನ್ ಕೊರತೆಯು ಅಷ್ಟು (ಅಂದರೆ ಕಡಿಮೆ ಮಟ್ಟದಲ್ಲಿ) ಹಾನಿಕಾರಕವಲ್ಲ.ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಎಲ್ಲ ರೀತಿಯ ಜನಾಂಗದಲ್ಲಿ ಉಂಟಾದರೂ, ಹೆಚ್ಚಾಗಿ ಯುರೋಪ್ ಮೂಲದ ಅಥವಾ ಏಷ್ಯಾ ಮೂಲದ ಅನುವಂಶೀಯರು ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ಗೆ ತುತ್ತಾಗಿರುವುದು ಕಂಡುಬಂದಿದೆ.[೬] ಕುಟುಂಬದ ಇತಿಹಾಸದಲ್ಲಿ ಮುರಿತ ಅಥವಾ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಇದ್ದರೆ, ಅಪಾಯದ ಮಟ್ಟವೂ ಸಹ ಹೆಚ್ಚಿರುತ್ತದೆ; ಇಂತಹವರಲ್ಲಿ ಮುರಿತಗಳು ಹಾಗೂ ಕ್ಷೀಣಿಸಿದ ಮೂಳೆಯ ಖನಿಜಾಂಶಗಳ ಸಾಂದ್ರತೆ ಅನುವಂಶೀಕವಾಗಿ ಬರುವ ಸಾಧ್ಯತೆಗಳು ಹೆಚ್ಚು ಅಂದರೆ, ಶೇಕಡಾ 25 ರಿಂದ 80ರಷ್ಟು ಇರುತ್ತದೆ. ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಬೆಳವಣಿಗೆಗೆ ಸುಮಾರು 30 ವಂಶಾವಾಹಿಗಳು ಕಾರಣವೆಂದು ತಿಳಿದುಬಂದಿದೆ.[೩] ಒಂದೇ ಲಿಂಗ ಹಾಗೂ ಸಮ ವಯಸ್ಕರಲ್ಲಿ ಹೊಸದಾಗಿ ಮುರಿತಕ್ಕೆ ಒಳಗಾದವರಿಗಿಂತ ಈಗಾಗಲೇ ಮುರಿತಕ್ಕೊಳಗಾದವರಲ್ಲಿ ಇದು ಕಾಣಿಸಿಕೊಳ್ಳುವ ಸಾಧ್ಯತೆಗಳು ದುಪ್ಪಟ್ಟಿರುತ್ತದೆ.[೭]
ಸಂಪೂರ್ಣ ಗುಣಪಡಿಸಬಹುದಾದ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್
[ಬದಲಾಯಿಸಿ]- ಅತಿಯಾದ ಆಲ್ಕೊಹಾಲ್ - ಸಣ್ಣ ಪ್ರಮಾಣದ ಆಲ್ಕೊಹಾಲ್ ಸೇವನೆ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಅಪಾಯವನ್ನು ಕಡಿಮೆ ಮಾಡುವಲ್ಲಿ ಸಹಕಾರಿಯಾಗಿದೆ, ಆದರೆ ಮುಖ್ಯವಾಗಿ ಚಿಕ್ಕ ವಯಸ್ಸಿನಲ್ಲಿ, ನಿರಂತರವಾಗಿ ಹೆಚ್ಚು ಪ್ರಮಾಣದಲ್ಲಿ ಆಲ್ಕೊಹಾಲ್ ಸೇವಿಸುವುದರಿಂದ (ದಿನಕ್ಕೆ 3 ಘಟಕಗಳಿಗೂ ಹೆಚ್ಚು ಆಲ್ಕೊಹಾಲ್ ಸೇವನೆ),[೮] ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಉಂಟಾಗುವ ಸಾಧ್ಯತೆಗಳನ್ನು ಗಣನೀಯವಾಗಿ ಹೆಚ್ಚಿಸುತ್ತದೆ.[೯]
- D ಜೀವಸತ್ವ ಕೊರತೆ[೧೦] - ವಿಶ್ವದಾದ್ಯಂತ ವೃದ್ಧರಲ್ಲಿ D ಜೀವಸತ್ವ ಕೊರತೆಯು ಸಾಮಾನ್ಯವಾಗಿ ಕಂಡುಬರುತ್ತದೆ.[೧೧] ಅಲ್ಪ ಪ್ರಮಾಣದ D ಜೀವಸತ್ವ ಕೊರತೆಯು ಹೆಚ್ಚಿನ ಪ್ಯಾರಾಥೈರಾಯ್ಡ್ ಹಾರ್ಮೋನು(PTH) ಉತ್ಪಾದನೆಗೆ ಕಾರಣವಾಗಿದೆ.[೧೧] ಮೂಳೆ ಕ್ಷೀಣಿಸುವುದಕ್ಕೆ ಕಾರಣವಾದ ಮೂಳೆ ಮರುಹೀರಿಕೆ ಮಟ್ಟವನ್ನು PTH ಮತ್ತಷ್ಟು ಹೆಚ್ಚಿಸುತ್ತದೆ. 1,25-ಡೈಹೈಡ್ರಾಕ್ಸಿಕೋಲೆಕ್ಯಾಸಿಫೆರಾಲ್ ಸೀರಮ್ ಖನಿಜಾಂಶಗಳ ಸಾಂದ್ರತೆಯನ್ನು ಹೆಚ್ಚು ಮಾಡಿದರೆ, PTH ಅದರ ಪ್ರಮಾಣವನ್ನು ಕ್ಷೀಣಿಸುತ್ತದೆ.[೧೧]
- ತಂಬಾಕು ಸೇವನೆ - ತಂಬಾಕು ಸೇವನೆಯು ಆಸ್ಟಿಯೋಬ್ಲಾಸ್ಟ್ಗಳ ಕ್ರೀಯಾಶೀಲತೆಯನ್ನು ಕ್ಷೀಣಿಸುವಂತೆ ಮಾಡುತ್ತದೆ. ಇದು ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಬೆಳವಣಿಗೆಗೆ ಸಹಕಾರಿ ಮತ್ತು ಅಪಾಯಕಾರಿ ಅಂಶವಾಗಿದೆ.[೮][೧೨] ಧೂಮಪಾನದಿಂದ ಹೊರಗಿನ ಈಸ್ಟ್ರೊಜೆನ್ ಪ್ರಮಾಣ ಬಹುವಾಗಿ ಕ್ಷೀಣಿಸುವುದು, ಕಡಿಮೆ ದೈಹಿಕ ತೂಕ ಹಾಗೂ ಬಹುಬೇಗನೆ ಋತುಬಂಧಕ್ಕೆ ಒಳಗಾಗುವುದರಿಂದ, ಇವುಗಳೆಲ್ಲವೂ ಮೂಳೆಯ ಖನಿಜಾಂಶಗಳ ಸಾಂದ್ರತೆಯನ್ನು ಕ್ಷೀಣಿಸುತ್ತವೆ.[೧೧]
- ಕಡಿಮೆ ಶಾರೀರಿಕ ದ್ರವ್ಯರಾಶಿ ಸೂಚಿ (ಬಾಡಿ ಮಾಸ್ ಇಂಡೆಕ್ಸ್) - ಅತಿಯಾದ ತೂಕ ಅಂದರೆ ಭಾರವನ್ನು ಹೆಚ್ಚಿಸಿಕೊಳ್ಳುವುದರಿಂದ ಅಥವಾ ಲೆಪ್ಟಿನ್ ಹಾರ್ಮೋನಿನ ಸೇವನೆ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಬೆಳವಣಿಗೆಗೆ ತಡೆಯೊಡ್ಡುತ್ತದೆ.[೧೩]
- ಅಪೌಷ್ಟಿಕತೆ - ಆಹಾರಾಭ್ಯಾಸ ಕ್ರಮದಲ್ಲಿ ಕಡಿಮೆ ಪ್ರಮಾಣದ ಕ್ಯಾಲ್ಸಿಯಂ , ಜೀವಸತ್ವಗಳಾದ K ಹಾಗೂ C [೧೦] ಮತ್ತು ಪ್ರೋಟೀನ್ ಸೇವನೆಯು ಬಾಲ್ಯದಲ್ಲಿ ಅತಿ ಕಡಿಮೆ ಮೂಳೆ ದ್ರವ್ಯರಾಶಿಗೆ ಕಾರಣವಾದರೆ, ವೃದ್ಧರಲ್ಲಿ ಕ್ಷೀಣಿಸಿದ ಮೂಳೆಯ ಖನಿಜಾಂಶಗಳ ಸಾಂದ್ರತೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ.[೧೧]
- ದೈಹಿಕ ನಿಷ್ಕ್ರಿಯತೆ - ದೈಹಿಕ ಒತ್ತಡದಿಂದ ಮಾತ್ರ ಮೂಳೆ ಪುನರ್ರಚನೆಯಾಗಲು ಸಾಧ್ಯ. ಬಾಲ್ಯದಲ್ಲಿ ಮಾಡಿದ ಭಾರ ತಡೆದುಕೊಳ್ಳುವಿಕೆಯಂತಹ ವ್ಯಾಯಾಮಗಳು ಹೆಚ್ಚಿನ ಮಟ್ಟದ ಮೂಳೆಯ ದ್ರವ್ಯರಾಶಿ ಹೊಂದುವಲ್ಲಿ ಸಹಕಾರಿಯಾಗುತ್ತದೆ.[೧೧] ವಯಸ್ಕರಲ್ಲಿ, ದೈಹಿಕ ಕ್ರಿಯಾಶೀಲತೆಯಿಂದಾಗಿ ಮೂಳೆಯ ದ್ರವ್ಯರಾಶಿಯನ್ನು ಕಾಯ್ದುಕೊಳ್ಳಲು, ಹಾಗೂ ಅದರ ಪ್ರಮಾಣವನ್ನು 1 ಅಥವಾ 2%ನಷ್ಟು ಹೆಚ್ಚಿಸಲು ಸಾಧ್ಯ. [ಸಾಕ್ಷ್ಯಾಧಾರ ಬೇಕಾಗಿದೆ] ಇದಕ್ಕೆ ವಿರುದ್ಧವಾಗಿ, ದೈಹಿಕ ನಿಷ್ಕ್ರೀಯತೆ ಗಣನೀಯ ಪ್ರಮಾಣದ ಮೂಳೆ ಕ್ಷೀಣಿಸುವಿಕೆಗೆ ಕಾರಣವಾಗಿದೆ.[೧೧]
- ಅತಿಯಾದ ಶಾರೀರಿಕ ಚಟುವಟಿಕೆಗಳು - ಅತಿಯಾದ ವ್ಯಾಯಾಮವು ನಿರಂತರವಾಗಿ ಮೂಳೆಗಳಿಗೆ ಹಾನಿಮಾಡುವುದರಿಂದ ಮೂಳೆಗಳ ರಚನೆಯಲ್ಲಿ ವ್ಯತ್ಯಾಸವಾಗುತ್ತದೆ. ತಮ್ಮ ನಂತರದ ಜೀವನದಲ್ಲಿ ಅನೇಕ ಮ್ಯಾರಥಾನ್ ಪಟುಗಳು ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ಗೆ ತುತ್ತಾಗಿರುವ ಸಾಕಷ್ಟು ಉದಾಹರಣೆಗಳಿವೆ. ಮಹಿಳೆಯರಲ್ಲಿ, ಅತಿಯಾದ ವ್ಯಾಯಾಮವು ಈಸ್ಟ್ರೊಜೆನ್ ಪ್ರಮಾಣವನ್ನು ಕುಂಠಿತಗೊಳಿಸುವುದರಿಂದ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಇದೆಲ್ಲದರ ಜೊತೆಗೆ ಯಾವುದೇ ರೀತಿಯ ತಿಳುವಳಿಕೆಯಿಲ್ಲದೆ ಹಾಗೂ ಸರಿಯಾದ ಪೋಷಣೆಯಿಲ್ಲದೆ ನಡೆಸುವ ಕಾರ್ಯಗಳೂ ಇದರ ಅಪಾಯಕ್ಕೆ ದೂಡುತ್ತವೆ.
- ಭಾರದ ಲೋಹಗಳು - ಕ್ಯಾಡ್ಮಿಯಂ ಹಾಗೂ ಮೂಳೆ ರೋಗ ನಡುವೆ ಒಂದು ರೀತಿಯ ಸಂಬಂಧವಿದೆ. ಕಡಿಮೆ ಮಟ್ಟದ ಕ್ಯಾಡ್ಮಿಯಂ ಸೇವನೆಯು ಸ್ತ್ರೀ ಹಾಗೂ ಪುರುಷರಿಬ್ಬರಲ್ಲಿಯೂ ಅತಿಯಾದ ಮೂಳೆಯ ಖನಿಜಾಂಶಗಳ ಸಾಂದ್ರತೆ ಕೊರತೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ವೃದ್ಧರು ಹಾಗೂ ಮಹಿಳೆಯರಲ್ಲಿ ನೋವು ಹಾಗೂ ಮುರಿತಗಳು ಉಂಟಾಗುವ ಸಂಭವವನ್ನು ಮತ್ತಷ್ಟು ಹೆಚ್ಚಿಸುತ್ತದೆ. ಅತಿಯಾದ ಕ್ಯಾಡ್ಮಿಯಂ ಸೇವನೆ ಆಸ್ಟಿಯೋಮಲಾಸಿಯಾ (ಅಸ್ಥಿ ಮೃದುತ್ವ)ಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ.[೧೪]
- ತಂಪು ಪಾನೀಯಗಳು - ಕೆಲವು ಅಧ್ಯಯನಗಳ ಪ್ರಕಾರ ತಂಪು ಪಾನೀಯಗಳು (ಹಲವು ಫಾಸ್ಫಾರಿಕ್ ಆಮ್ಲ ಹೊಂದಿವೆ) ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ನ ಅಪಾಯವನ್ನು ಮತ್ತಷ್ಟು ಹೆಚ್ಚಿಸುತ್ತದೆ ಎಂದು ತಿಳಿಸುತ್ತವೆ;[೧೫] ಬೇರೆ ಅಧ್ಯಯನಗಳು ತಂಪು ಪಾನೀಯಗಳು - ನೇರವಾಗಿ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ಗೆ ಕಾರಣವಾಗುವುದರ ಬದಲು ಕ್ಯಾಲ್ಸಿಯಂ ಯುಕ್ತ ಪಾನೀಯಗಳನ್ನು ಆಹಾರ ಕ್ರಮದಿಂದ ತೆಗೆದುಹಾಕುತ್ತವೆ ಎಂದು ಹೇಳುತ್ತಾರೆ.[೧೬]
- ಕೆಫೆನ್ – ಪ್ರಚಲಿತವಾಗಿರುವ ನಂಬಿಕೆಗೆ ವಿರುದ್ಧವಾಗಿ, ಅಂದರೆ ಕೆಫೆನ್ಗೂ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ಗೂ ಯಾವುದೇ ರೀತಿಯ ಸಂಬಂಧವಿಲ್ಲ.[೧೭]
ರೋಗಗಳು ಹಾಗೂ ವ್ಯಾಧಿಗಳು
[ಬದಲಾಯಿಸಿ]ಹಲವು ರೋಗಗಳು ಹಾಗೂ ವ್ಯಾಧಿಗಳು ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಜೊತೆಗೆ ಬರುತ್ತವೆ.[೧೮] ಇವುಗಳಲ್ಲಿ ಕೆಲವು, ಮೂಳೆಯ ಮೆಟಬಾಲಿಸಂ ಮೇಲೆ ನೇರವಾಗಿ ಪ್ರಭಾವ ಬೀರಿದರೆ, ಮತ್ತೆ ಕೆಲವಕ್ಕೆ ಹಲವು ಕಾರಣಗಳಿದ್ದು, ಕೆಲವು ಗೊತ್ತಿಲ್ಲದೆಯೂ ಇರಬಹುದು.
- ಸಾಮಾನ್ಯವಾಗಿ, ನಿಶ್ಚಲತೆಯಿಂದ ('ಬಳಸಿಕೊಳ್ಳಿ ಇಲ್ಲವೇ ಕಳೆದುಕೊಳ್ಳಿ' ಎಂಬ ನಿಯಮದಂತೆ) ಮೂಳೆಯು ಹಾನಿಗೊಳಗಾಗುತ್ತದೆ. ಉದಾಹರಣೆಗೆ, ಬಿದ್ದು ಕಾಲನ್ನು ಮುರಿದುಕೊಂಡು ದೀರ್ಘ ಸಮಯ ನಡೆದಾಡಲು ಸಾಧ್ಯವಾಗದೆ ಇರುವ ಮಂದಿಗೆ ಸ್ಥಳೀಕ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಉಂಟಾಗುವ ಸಾಧ್ಯತೆಗಳಿವೆ.
ಸಾಮಾನ್ಯವಾಗಿ ಮೂಳೆಯ ಮರುನಿರ್ಮಾಣ ಪ್ರಕ್ರಿಯೆ ಹೆಚ್ಚಿರುವ ಕ್ರಿಯಾಶೀಲ ರೋಗಿಗಳಲ್ಲಿಯೂ ಇದು ಅಧಿಕ ಪ್ರಮಾಣದಲ್ಲಿ (ಉದಾಹರಣೆಗೆ, ಕ್ರೀಡಾಪಟುಗಳು) ಕಂಡುಬರುತ್ತದೆ. ಮತ್ತಷ್ಟು ಉದಾಹರಣೆಗಳೆಂದರೆ ಗಗನಯಾತ್ರೆ ಸಂದರ್ಭದಲ್ಲಿ ಅಥವಾ ಹಾಸಿಗೆ ಹಿಡಿದಿರುವ ಅಥವಾ ಹಲವು ಕಾರಣಗಳಿಂದ ಗಾಲಿ ಕುರ್ಚಿಯಲ್ಲಿ- ಕುಳಿತುಕೊಂಡಿರುವ ಜನರಲ್ಲಿ ಮೂಳೆ ಹಾನಿಗೊಳಗಾಗುವುದು ಸರ್ವೇಸಾಮಾನ್ಯ.
- ಹೈಪೋಗೊನಡಲ್(ಚಿಕ್ಕ ಜನನ ಗ್ರಂಥಿ) ( ರೀತಿಯು ಇನ್ನೊಂದು ಬಗೆಯ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ಗೆ ಕಾರಣ. ಟರ್ನರ್ ಸಿಂಡ್ರೋಮ್, ಕ್ಲಿನ್ಫೆಲ್ಟರ್ ಸಿಂಡ್ರೋಮ್, ಕಲ್ಮನ್ನ್ ಸಿಂಡ್ರೋಮ್, ಅನೋರೆಕ್ಸಿಯಾ ನರ್ವೋಸ, ಆಂಡ್ರೋಪಾಸ್[೧೯], ಹೈಪೊಥೆಲಮಿಕ್ ಅಮೆನೋರಿಯಾ ಅಥವಾ ಹೈಪರ್ಪ್ರೊಲ್ಯಾಟಿನೆಮಿಯಗಳೂ ಇದರಲ್ಲಿ ಸೇರಿವೆ[೧೯]. ಮಹಿಳೆಯರಲ್ಲಿ, ಈಸ್ಟ್ರೊಜೆನ್ ಕೊರತೆಯು ಹೈಪೋಗೊನೆಡಿಸಮ್ಗೆ ಕಾರಣವಾಗಿದೆ. ಋತುಬಂಧಕ್ಕೂ ಮುಂಚೆ (<45 ವರ್ಷಗಳು) ಅಥವಾ ದೀರ್ಘಕಾಲದ ಆರಂಭಿಕ ಮೆನೋಪಾಸ್ ಅಮೆನೋರಿಯಾದಲ್ಲಿ (>1 ವರ್ಷ) ಕಂಡುಬರಬಹುದಾಗಿದೆ. ಬೈಲ್ಯಾಟರಲ್ ಊಫೊರೆಕ್ಟಮಿ (ಅಂಡಾಶಯವನ್ನು ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಮೂಲಕ ತೆಗೆದು ಹಾಕುವುದು) ಅಥವಾ ಅಕಾಲಿಕ ಅಂಡಾಶಯ ವೈಫಲ್ಯ ಈಸ್ಟ್ರೊಜೆನ್ ಉತ್ಪಾದನೆ ಕುಂಟಿತವಾಗಲು ಕಾರಣವಾಗಿವೆ. ಪುರುಷರಲ್ಲಿ, ಟೆಸ್ಟೋಸ್ಟೀರಾನ್ ಕೊರತೆ (ಉದಾಹರಣೆಗೆ, ಆಂಡ್ರೋಪಾಸ್ ಅಥವಾ ವೃಷಣಗಳನ್ನು ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಮೂಲಕ ತೆಗೆದು ಹಾಕುವುದು) ಇದಕ್ಕೆ ಕಾರಣವಾಗಿದೆ.
- ಕಷಿಂಗ್ಸ್ ಸಿಂಡ್ರೋಮ್[೧೧], ಹೈಪರ್ಪ್ಯಾರಾಥೈರಾಯ್ಡಿಸಮ್[೧೧], ತೈರೋಟಾಕ್ಸಿಕೋಸಿಸ್[೧೧], ಹೈಪೋಥೈರಾಯ್ಡಿಸಮ್, ಡಯಾಬಿಟೀಸ್ ಮಿಲೆಟಿಯಸ್ 1 ಹಾಗೂ 2ನೇ ವಿಧಗಳು,[೨೦] ಆಕ್ರೋಮೆಗಾಲೆ ಮತ್ತು ಆಡ್ರಿನಾಲ್ ಕೊರತೆ ಮೂಳೆ ಹಾನಿಗೆ ಕಾರಣವಾಗುವ ಅಂತಃಸ್ರಾವಕ ವ್ಯಾಧಿಗಳು. ಗರ್ಭಧಾರಣೆ ಮತ್ತು ಹಾಲೂಡಿಕೆಯ ಸಮಯದಲ್ಲಿ, ಮೂಳೆ ಹಾನಿಗೊಳಗಾದರೂ ನಂತರದಲ್ಲಿ ಆರಂಭಿಕ ಸ್ಥಿತಿಗೆ ಮರಳುತ್ತದೆ.[೧೮]
- ಅಪೌಷ್ಟಿಕತೆ, ಪರಿಪೂರ್ಣ ಪೋಷಣೆಯ ಕೊರತೆ[೧೧] ಹಾಗೂ ಅಪೂರ್ಣವಾಗಿ ಜೀರ್ಣ ಆಗುವುದರಿಂದ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಉಂಟಾಗಬಹುದು. ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ಗೆ ಕಾರಣವಾಗುವ ಪೋಷಣೆ ಹಾಗೂ ಹೊಟ್ಟೆಗೆ ಸಂಬಂಧಿಸಿದ ವ್ಯಾಧಿಗಳು ಎಂದರೆ ಕೋಯ್ಲಿಯಾಕ್ ರೋಗ[೧೧], ಕ್ರಾಹ್ನ್ಸ್ ರೋಗ, ಲ್ಯಾಕ್ಟೋಸ್ ಸೈರಿಸದಿರುವುದು, ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ[೧೯] (ಜಠರ ಛೇದನದ ನಂತರ, ತೆರೆದ ಕರುಳಿನ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ ಅಥವಾ ಕರುಳಿನ ಶಸ್ತ್ರ ಚಿಕಿತ್ಸೆ) ಹಾಗೂ ತೀವ್ರ ತರದ ಪಿತ್ತಜನಕಾಂಗದ ರೋಗ (ಮುಖ್ಯವಾಗಿ ಪ್ರೈಮರಿ ಬಿಲಿಯರಿ ಸೀರ್ಹಾಸೀಸ್)[೧೯]). ಬುಲಿಮಿಯಾಗೆ ಒಳಗಾದ ರೋಗಿಗಳಿಗೂ ಸಹ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಬರಬಹುದು. ಕ್ಯಾಲ್ಸಿಯಂ ಕೊರತೆಯಿಲ್ಲದಿದ್ದರೂ ಅದನ್ನು ತೆಗೆದುಕೊಳ್ಳುವವರಲ್ಲಿ ಕ್ಯಾಲ್ಸಿಯಂ ಮತ್ತು/ಅಥವಾ D ಜೀವಸತ್ವ ಹೀರಿಕೊಳ್ಳುವ ಪ್ರಕ್ರಿಯೆ ವಿಫಲವಾಗುವುದೂ ಸೇರಿದಂತೆ ಇನ್ನಿತರೆ ಸೂಕ್ಷ್ಮ-ಪೋಷಕಗಳು ಅಂದರೆ K ಜೀವಸತ್ವ ಅಥವಾ B12 ಜೀವಸತ್ವ ಕೊರತೆಗಳಿಂದಲೂ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಬರಬಹುದು.
- ಸಂಧಿವಾತ ವ್ಯಾಧಿಗಳಾದ ರೂಮತಾಯ್ಡ್ ಆರ್ತ್ರೈಟಿಸ್[೧೯], ಆಂಕ್ಲೋಸಿಂಗ್ ಸ್ಪಾಂಡಿಲಿಟಿಸ್[೧೯], ಸಿಸ್ಟೆಮಿಕ್ ಲೂಪಸ್ ಎರಿತೆಮಟೋಸಸ್ ಹಾಗೂ ಪಾಲಿಆರ್ಟಿಕ್ಯುಲಾರ್ ಜುವಿನೈಲ್ ಈಡಿಯೋಪತಿಕ್ ಆರ್ಥ್ರೈಟಿಸ್(ಮೂಳೆಗಳ ಕೀಲುಗಳಿಗೆ ಸಂಬಂಧಿಸಿದ ಸ್ವಯಂಜನ್ಯ ಸಂಧಿವಾತ ರೋಗ)ಗಳನ್ನು ಹೊಂದಿದ ರೋಗಿಗಳಲ್ಲಿ, ರೋಗದ ಭಾಗವಾಗಿ ಅಥವಾ ಇನ್ನಿತರೆ ಅಪಾಯಕಾರಿ ಅಂಶಗಳ ಕಾರಣಗಳಿಂದಾಗಿ (ಪ್ರಮುಖವಾಗಿ ಕಾರ್ಟಿಕೋಸ್ಟೀರಾಯ್ಡ್ ಚಿಕಿತ್ಸೆ) ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ನ ಅಪಾಯಕ್ಕೀಡಾಗುವ ಸಾಧ್ಯತೆಗಳು ಹೆಚ್ಚು. ಸಂಪೂರ್ಣ ದೇಹದ ರೋಗಗಳಾದ ಅಮಿಲಾಯ್ಡಸಿಸ್ ಹಾಗೂ ಸಾರ್ಕಾಯ್ಡಸಿಸ್ಗಳೂ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ಗೆ ಕಾರಣವಾಗಬಹುದು.
- ರೀನಾಲ್ ಕೊರತೆಯು ಆಸ್ಟಿಯೋಡಿಸ್ಟ್ರೋಫಿಗೆ ಕಾರಣ.
- ಮಲ್ಟಿಪಲ್ ಮೆಲೋನಿಮ[೧೯] ಹಾಗೂ ಇನ್ನಿತರೆ ಮಾನೋಕ್ಲೋನಲ್ ಗೆಮ್ಮೋಪತಿಗಳು,[೨೦] ಲಿಂಫೋಮಾ ಹಾಗೂ ಲುಕೆಮಿಯಾ, ಮ್ಯಾಸ್ಟೊಸೈಟಾಸಿಸ್[೧೯], ಹಿಮೋಫಿಲಿಯಾ, ಸಿಕೆಲ್ ಸೆಲ್ ರೋಗ ಮತ್ತು ಥೆಲಸೆಮಿಯಗಳಂತಹ ರಕ್ತಕ್ಕೆ ಸಂಬಂಧಿಸಿದ ವ್ಯಾಧಿಗಳ ಜೊತೆ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಬರುವ ಸಂಭವ ಇದೆ.
- ಹಲವು ಅನುವಂಶಿಕ ವ್ಯಾಧಿಗಳೂ ಸಹ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ಗೆ ಕಾರಣವಾಗಿವೆ. ಅವುಗಳೆಂದರೆ ಆಸ್ಟಿಯೋಜೆನಸಿಸ್ ಇಂಪರ್ಫೆಕ್ಟಾ[೧೯], ಮಾರ್ಫನ್ ಸಿಂಡ್ರೋಮ್[೧೯], ಹಿಮೋಕ್ರೊಮೆಟೋಸಿಸ್[೧೧], ಹೈಪೋಫಾಸ್ಪಟಾಸಿಯ, ಗ್ಲೈಕೋಜೆನ್ ಸಂಗ್ರಹಣೆ ರೋಗಗಳು, ಹೋಮೋಸಿಸ್ಟಿನ್ಯೂರಿಯಾ[೧೯], ಎಲರ್ಸ್-ಡಾನ್ಲಸ್ ಸಿಂಡ್ರೋಮ್[೧೯], ಪ್ರೋಫೇರಿಯಾ, ಮೆಂಕೆಸ್' ಸಿಂಡ್ರೋಮ್, ಎಪಿಡರ್ಮಾಲಿಸಿಸ್ ಬುಲ್ಲೋಸ ಹಾಗೂ ಗಾಷರ್ಸ್ ರೋಗ.
- ಗೊತ್ತಿಲ್ಲದ ಕಾರಣಗಳಿಂದ ಸ್ಕಾಲಿಯಾಸಿಸ್(ಬೆನ್ನು ಬಾಗುವುದು)ಗೆ ತುತ್ತಾದ ಜನರೂ ಸಹ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ಗೆ ಒಳಗಾಗುವ ಸಾಧ್ಯತೆಗಳು ಹೆಚ್ಚು. ಮೂಳೆ ಹಾನಿಗೊಳಗಾಗುವುದು ಕಾಂಪ್ಲೆಕ್ಸ್ ರೀಜನಲ್ ಪೇಯ್ನ್ ಸಿಂಡ್ರೋಮ್ನ ಸಾಮಾನ್ಯ ಲಕ್ಷಣವಾಗಿದೆ. ಪರ್ಕಿನ್ಸನ್ಸ್ ರೋಗ ಹಾಗೂ ಮರುಕಳಿಸುವ ಶ್ವಾಸಕೋಶದ ಪ್ರತಿಬಂಧಕ ರೋಗಕ್ಕೆ ತುತ್ತಾದ ಜನರಲ್ಲಿಯೂ ಸಹ ಇದು ಸಾಮಾನ್ಯವಾಗಿ ಕಂಡುಬರುತ್ತದೆ.
ಔಷಧ
[ಬದಲಾಯಿಸಿ]ಕೆಲವು ಔಷಧಗಳೂ ಸಹ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ನ ಅಪಾಯ ಉಂಟುಮಾಡುತ್ತವೆ; ಕೇವಲ ಸ್ಟೀರಾಯ್ಡ್ಗಳು ಹಾಗೂ ಸೆಳೆವು ನಿವಾರಕ ಔಷಧಗಳು ಮಾತ್ರ ಇದಕ್ಕೆ ಕಾರಣ ಎಂದು ನಂಬಲಾಗಿತ್ತಾದರೂ, ಇತರೆ ಔಷಧಗಳಿಂದಲೂ ಇದು ಬರಬಹುದು ಎನ್ನುವುದಕ್ಕೆ ಪುರಾವೆಗಳು ದೊರಕಿವೆ.
- ಸ್ಟೀರಾಯ್ಡ್-ಇಂಡ್ಯೂಸ್ಡ್ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ (SIOP) ಗ್ಲೂಕೊಕಾರ್ತೆಕಾಯ್ಡ್ಗಳಂದಾಗಿ ಉಂಟಾಗುತ್ತದೆ - ಕಷಿಂಗ್ಸ್ ಸಿಂಡ್ರೋಮ್ಗೆ ಹೋಲುವ ಇದು ಮುಖ್ಯವಾಗಿ ತುದಿ ಭಾಗದ ಅಸ್ಥಿಪಂಜರವನ್ನು ಒಳಗೊಂಡಿದೆ. ವೈದ್ಯರು ಸೂಚಿಸುವ ಔಷಧವಾದ ಕೃತಕ ಗ್ಲೂಕೊಕಾರ್ತೆಕಾಯ್ಡ್ ಅಂಶವುಳ್ಳ ಪ್ರೆಡ್ನಿಸೋನ್ನ ನಿರಂತರ ಸೇವನೆಯೂ ಇದಕ್ಕೆ ಪ್ರಮುಖ ಕಾರಣವಾಗಿದೆ. 30 mg ಅಥವಾ ಅದಕ್ಕಿಂತ ಹೆಚ್ಚು ಪ್ರಮಾಣದ ಹೈಡ್ರೋಕಾರ್ಟಿಸೋನ್ (7.5 mg ಪ್ರೆಡ್ನಿಸಲೋನ್) ಸೇವಿಸುವ ರೋಗಿಗಳಿಗೆ, ಅದರಲ್ಲಿಯೂ ಮೂರು ತಿಂಗಳಿಗೂ ಮೀರಿ ಸೇವನೆ ಮಾಡುವವರಿಗೆ ಪ್ರಾಕ್ಸಿಮಾಲಿಸಿಸ್ ಮಾಡಿಸಬೇಕೆಂದು ಕೆಲವು ವೃತ್ತಿಪರ ಮಾರ್ಗದರ್ಶನಗಳು ಸೂಚಿಸುತ್ತವೆ.[೨೧] ಬದಲೀ ದಿನಗಳಂದು ಸೇವಿಸುವುದರಿಂದ ಇದನ್ನು ನಿಯಂತ್ರಿಸಲು ಆಗದಿರಬಹುದು.[೨೨]
- ಬಾರ್ಬ್ಯುಟೆರೇಟ್ಗಳು, ಫೆನಿಟೋನಿನ್ ಹಾಗೂ ಇನ್ನಿತರೆ ಕ್ವೀಣಗಳನ್ನು-ಉತ್ಪತ್ತಿ ಮಾಡಲು ಬಳಸುವ ಅಪಸ್ಮಾರ ನಿರೋಧಕಗಳು - ಇವುಗಳು D ಜೀವಸತ್ವದ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯನ್ನು ಹೆಚ್ಚಿಸುವ ಸಂಭವವಿದೆ.[೨೩][೨೩]
- ತೈರೋಟಾಕ್ಸಿಕೋಸಿಸ್ನ ರೀತಿಯಲ್ಲಿಯೇ L-ಥೈರೋಗ್ಸೀನ್ನ ಅತಿಯಾದ ಬಳಕೆಯು ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ನ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ.[೧೮] ಸಂಬಂಧಿಸಿದಂತೆ ಆರಂಭಿಕ ಹೈಪೋಥೈರಾಯ್ಡಿಸಮ್.
- ಹೈಪೋಗೊನೆಡಿಸಮ್ಗೆ ಹಲವಾರು ಔಷಧಗಳು ಕಾರಣವಾಗಿವೆ, ಉದಾಹರಣೆಗೆ ಸ್ತನ ಕ್ಯಾನ್ಸರ್ನ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಬಳಕೆಯಾಗುವ ಆರೋಮ್ಯಟೇಸ್ ಇನ್ಹಿಬಿಟರ್ಸ್, ಮೆತೋಟ್ರೆಕ್ಸೇಟ್ ಹಾಗೂ ಇನ್ನಿತರೆ ಆಂಟಿ-ಮೆಟಬೊಲೈಟ್ ಔಷಧಗಳು, ಶೇಖರಣೆಗೊಂಡ ಪ್ರೊಜೆಸ್ಟೀರೋನ್ ಹಾಗೂ ಗೊನೆಡೋಟ್ರೋಪಿನ್-ಬಿಡುಗಡೆ ಮಾಡುವ ಅಗೋನಿಸ್ಟ್ ಹಾರ್ಮೋನುಗಳು.
- ಹೆಪ್ಪುರೋಧಕಗಳು - ಹಿಪ್ಯಾರಿನ್ನ ಸುದೀರ್ಘ ಬಳಕೆಯು ಮೂಳೆ ಸಾಂದ್ರತೆಯನ್ನು ಕ್ಷೀಣಿಸುವುದೆಂದು ತಿಳಿದುಬಂದಿದೆ,[೨೪] ಹಾಗೂ ವಾರ್ಫೆರಿನ್ನ (ಹಾಗೂ ಕೂಮರಿನ್ ಸಂಬಂಧಿಗಳು) ಸುದೀರ್ಘ ಬಳಕೆಯಿಂದ ಆಸ್ಟಿಯೋಪೊರೆಟಿಕ್ ಮುರಿತದ ಅಪಾಯಕ್ಕೆ ಒಳಗಾಗುವ ಸಾಧ್ಯತೆಗಳಿವೆ.[೨೫]
- ಪ್ರೋಟಾನ್ ಪಂಪ್ ಇನ್ಹಿಬಿಟರ್ಸ್ - ಈ ಔಷಧಗಳು ಜಠರದ ಆಮ್ಲ ಉತ್ಪಾದನೆಯನ್ನು ಕ್ಷೀಣಿಸುತ್ತದೆ; ಹಾಗೂ ಕ್ಯಾಲ್ಸಿಯಂ ಹೀರುವಿಕೆಗೆ ಅಡ್ಡಿಪಡಿಸುತ್ತದೆ ಎನ್ನಲಾಗಿದೆ.[೨೬] ಅಲ್ಯೂಮಿನಿಯಂ ಯುಕ್ತ- ಅಂಟಾಸಿಡ್ಗಳ ಬಳಕೆಯಿಂದ ತೀವ್ರ ತರದ ಫಾಸ್ಫೇಟ್ ನಿರ್ಬಂಧ ಕೂಡ ಉಂಟಾಗಬಹುದು.[೧೮]
- ಥಿಯಜೋಲಿಡಿನೆಡಿಯಾನ್ಗಳು (ಡಯಾಬಿಟೀಸ್ಗೆ ಬಳಸಲಾಗುತ್ತದೆ) - ರೋಸಿಗ್ಲಿಟಜೋನ್ ಹಾಗೂ ಪಿಯೋಗ್ಲಿಟಜೋನ್, PPARγ ಪ್ರತಿಬಂಧಕಗಳೂ ಕೂಡ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಹಾಗೂ ಮುರಿತಗಳಿಗೆ ಕಾರಣವೆಂದು ಹೇಳಲಾಗಿದೆ.[೨೭]
- ಕ್ರಾನಿಕ್ ಲೀಥಿಯಂ ತೆರಪಿ ಕೂಡ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಉಂಟುಮಾಡುತ್ತದೆ.[೧೮]
ರೋಗನಿರ್ಣಯ
[ಬದಲಾಯಿಸಿ]
ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ನ ರೋಗನಿರ್ಣಯವನ್ನು ಮೂಳೆಯ ಖನಿಜಾಂಶಗಳ ಸಾಂದ್ರತೆ (BMD) ಆಧಾರದ ಮೇಲೆ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ. ಅವುಗಳಲ್ಲಿ ಪ್ರಮುಖವಾದುದೆಂದರೆ ಡ್ಯುಯಲ್ ಎನರ್ಜಿ X-ರೇ ಅಬ್ಸಾರ್ಪ್ಷಿಯೋಮೆಟ್ರಿ (DXA or DEXA). ಅಸಮಾನ್ಯ BMDಗಳ ಪತ್ತೆ ಹಚ್ಚುವಿಕೆಯ ಜೊತೆಗೆ, ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ರೋಗನಿರ್ಣಯದಲ್ಲಿ ತೀವ್ರ ಸ್ವರೂಪದಲ್ಲಿ ಬದಲಾವಣೆ ಆಗುವಂತವುಗಳಿಗಾಗಿ ಸರಿಯಾದ ರೀತಿಯಲ್ಲಿ ತಪಾಸಣೆ ಮಾಡಬೇಕಾಗುತ್ತದೆ; ಇದನ್ನು ರಕ್ತ ಪರೀಕ್ಷೆಗಳು ಹಾಗೂ X-ರೇಗಳ ಮೂಲಕ ತಿಳಿಯಬಹುದಾಗಿದೆ. ಇರಬಹುದಾದ ರೋಗದ ಲಕ್ಷಣಗಳಿಗೆ ತಕ್ಕಂತೆ, ಜೊತೆಗೆ ಮೂಳೆಗೆ ಕ್ಯಾನ್ಸರ್ ಮೆಟಾಸ್ಟ್ಯಾಸಿಸ್, ಮಲ್ಟಿಪಲ್ ಮೆಲೋನಿಮ, ಕಷಿಂಗ್ಸ್ ರೋಗಗಳಿಗೆ ಹಾಗೂ ಮೇಲೆ ತಿಳಿಸಿದ ಇತರೆ ಕಾರಣಗಳಿಗಾಗಿ ಕೂಡ ಕೂಲಂಕಶ ತಪಾಸಣೆ ನಡಸಬೇಕಾಗುತ್ತದೆ.
ಡ್ಯುಯಲ್ ಎನರ್ಜಿ X-ರೇ ಅಬ್ಸಾರ್ಪ್ಷಿಯೋಮೆಟ್ರಿ
[ಬದಲಾಯಿಸಿ]ಡ್ಯುಯಲ್ ಎನರ್ಜಿ X-ರೇ ಅಬ್ಸಾರ್ಪ್ಷಿಯೋಮೆಟ್ರಿಯನ್ನು (DXA, ಆಗಿನ DEXA) ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ನ ರೋಗ ನಿರ್ಣಯಕ್ಕೆ ಗೋಲ್ಡ್ ಸ್ಟ್ಯಾಂಡರ್ಡ್ ಎಂದು ಪರಿಗಣಿಸಲಾಗಿದ್ದು, ವಯಸ್ಕರಲ್ಲಿ ಮೂಳೆಯ ಖನಿಜಾಂಶಗಳ ಸಾಂದ್ರತೆಯಲ್ಲಿ 2.5 ಅಥವಾ ಅದಕ್ಕಿಂತ ಕಡಿಮೆ ವಿಚಲನಗಳು ಕಂಡುಬಂದಲ್ಲಿ ಮಾತ್ರ ಈ ತಪಾಸಣೆ ನಡೆಸಲಾಗುತ್ತದೆ. ಇದನ್ನು T-ಸ್ಕೋರು ಎಂದು ಹೇಳಬಹುದಾಗಿದೆ. ವಿಶ್ವ ಆರೋಗ್ಯ ಸಂಸ್ಥೆಯು ರೋಗ ನಿರ್ಣಯಿಸುವಲ್ಲಿ ಕೆಲವು ಸಾಮಾನ್ಯ ಮಾರ್ಗದರ್ಶಕ ಸೂತ್ರಗಳನ್ನು ನೀಡಿದ್ದು ಅವುಗಳು ಇಂತಿವೆ:[೧][೧೧]
- T-ಸ್ಕೋರು -1.0 ಅಥವಾ ಹೆಚ್ಚಿದ್ದರೆ "ಸಾಮಾನ್ಯ"
- T-ಸ್ಕೋರು -1.0 ಹಾಗೂ -2.5 ನಡುವೆ ಬಂದರೆ "ಕಡಿಮೆ ಮೂಳೆ ದ್ರವ್ಯರಾಶಿ" (ಅಥವಾ "ಆಸ್ಟಿಯೋಪೀನಿಯ")
- T-ಸ್ಕೋರು -2.5 ಅಥವಾ ಅದಕ್ಕಿಂತ ಜಾಸ್ತಿಯಿದ್ದರೆ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್
ಹಾಗೇನಾದರೂ ಅಲ್ಲಿ ಆಸ್ಟಿಯೋಪೊರೆಟಿಕ್ ಮುರಿತ (ಹಾಗೂ "ಲೋ ಟ್ರೌಮಾ-ಮುರಿತ" ಅಥವಾ "ಸೂಕ್ಷ್ಮ ಮಟ್ಟದ ಬಿರುಕು" ಎಂದು ಹೆಸರಿಸಲಾಗಿದೆ) ಕಂಡುಬಂದರೆ, ಅಂದರೆ ಎತ್ತರದಿಂದ ಬಿದ್ದಾಗ ಉಂಟಾಗುವುದಕ್ಕೆ, ಅಂದರೆ "ತೀವ್ರ ಅಥವಾ ಗಂಭೀರ" ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಎಂದು ಕರೆಯಲಾಗುವುದು.[೧] ದಿ ಇಂಟರ್ನ್ಯಾಷಿನಲ್ ಸೊಸೈಟಿ ಫಾರ್ ಕ್ಲೀನಿಕಲ್ ಡೆನ್ಸಿಟೋಮೆಟ್ರಿ ಪ್ರಕಾರ 50 ವರ್ಷ ದಾಟಿದ ಪುರುಷರಲ್ಲಿ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ರೋಗವನ್ನು ಬರೀ ಡೆನ್ಸಿಟೋಮೆಟ್ರಿಕ್ ಅಂಶಗಳ ಮೇಲೆ ನಿರ್ಣಯಿಸಬಾರದೆಂದು ತಿಳಿಸಿದೆ. ಇದು ಋತುಬಂಧ ಪ್ರಾರಂಭಿಕ ಹಂತದಲ್ಲಿರುವ ಮಹಿಳೆಯರಲ್ಲಿ T-ಸ್ಕೋರುಗಳ ಬದಲಿಗೆ Z-ಸ್ಕೋರುಗಳನ್ನು (ಹೆಚ್ಚಿನ ಮೂಳೆ ದ್ರವ್ಯರಾಶಿಯ ಬದಲಿಗೆ ವಯಸ್ಸನ್ನು ಹೋಲಿಕೆ ಮಾಡಲಾಗಿದೆ) ತೆಗೆದುಕೊಳ್ಳಬೇಕೆಂದೂ ಹಾಗೂ ಅಂತಹ ಮಹಿಳೆಯರಲ್ಲಿ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ರೋಗ ನಿರ್ಣಯವನ್ನು ಬರೀ ಡೆನ್ಸಿಟೋಮೆಟ್ರಿಕ್ ಆಧಾರಗಳಿಂದ ಮಾಡಬಾರದು ಎಂದು ತಿಳಿಸುತ್ತದೆ.[೨೮]
ರೋಗ ತಪಾಸಣೆ
[ಬದಲಾಯಿಸಿ]2002ರಲ್ಲಿ U.S.ಪ್ರಿವೆಂಟೀವ್ ಸರ್ವಿಸಸ್ ಟಾಸ್ಕ್ ಫೋರ್ಸ್ (USPSTF) 65 ವರ್ಷಗಳು ದಾಟಿದ ಎಲ್ಲಾ ಮಹಿಳೆಯರಿಗೂ ಮೂಳೆ ಡೆನ್ಸಿಯೋಮೆಟ್ರಿ ಜೊತೆಗೆ ರೋಗ ತಪಾಸಣೆಗೆ ಕೂಡ ಒಳಪಡಬೇಕೆಂದು ಸಲಹೆ ನೀಡಿತು.[೨೯] ಹೆಚ್ಚು ಅಪಾಯಕ್ಕೀಡಾಗುವ ಸಾಧ್ಯತೆಯಿರುವ 60 ರಿಂದ 64 ವರ್ಷದ ಮಹಿಳೆಯರಿಗೆ ರೋಗ ತಪಾಸಣೆ ಮಾಡಬೇಕೆಂದು ಈ ಟಾಸ್ಕ್ ಫೋರ್ಸ್ ಸಲಹೆ ನೀಡಿತು. ದೈಹಿಕ ತೂಕ (ತೂಕ < 70 kg) ಕಡಿಮೆಯಿದ್ದು, ಧೂಮಪಾನ ಅಥವಾ ಕುಟುಂಬ ಇತಿಹಾಸದಲ್ಲಿ ಅಂತಹ ಯಾವುದೇ ರೀತಿಯ ಕುರುಹುಗಳಿಲ್ಲದಿದ್ದರೆ ಅಂತಹವರಲ್ಲಿ ಅಪಾಯದ ಮಟ್ಟವು ಸ್ವಲ್ಪ ಹೆಚ್ಚು ಇರುತ್ತದೆ. ರೋಗ ತಪಾಸಣೆ ಪರೀಕ್ಷೆಯನ್ನು ಯಾವಾಗ ಹಾಗೂ ಎಷ್ಟು ಬಾರಿಗೊಮ್ಮೆ ಮಾಡಿಸಬೇಕು, ಹಾಗೂ ಎಷ್ಟನೇ ವಯಸ್ಸಿನಲ್ಲಿ ಇದನ್ನು ನಿಲ್ಲಿಸಬೇಕು ಎಂಬುದಕ್ಕೆ ಸಾಕಷ್ಟು ಆಧಾರಗಳು ಇಲ್ಲವಾದ್ದರಿಂದ, ಇದರ ಬಗ್ಗೆ ಯಾವುದೇ ರೀತಿಯ ಸಲಹೆಗಳನ್ನೂ ನೀಡಿಲ್ಲ. ರೋಗ ತಪಾಸಣೆ ಪರೀಕ್ಷೆಗೆ 60–64ನೇ ವಯಸ್ಸಿನ ಮಹಿಳೆಯರನ್ನು ಆಯ್ಕೆಗೆ ಮಾರ್ಗದರ್ಶನ ನೀಡುವಂತಹ ವೈದ್ಯಕೀಯ ನಿಯಮಗಳು ಇವೆ. ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ರಿಸ್ಕ್ ಅಸೆಸ್ಮೆಂಟ್ ಇನ್ಸ್ಟ್ರ್ಯುಮೆಂಟ್ (ORAI) ಸೂಕ್ಷ್ಮ ಸಂವೇದನಾ ಕಾರ್ಯ ವಿಧಾನದ ಭಾಗವಾಗಿದೆ.[೩೦] "65ನೇ ವಯಸ್ಸಿನಲ್ಲಿ ಮುರಿತ ಕಾಣಿಸಿಕೊಳ್ಳುವುದಕ್ಕಿಂತ ಮುಂಚೆ ಹಾಗೂ 80ನೇ ವಯಸ್ಸಿನಲ್ಲಿ ಹಳೇಯ ಮುರಿತಗಳನ್ನು ಖುದ್ದಾಗಿ ತೋರಿಸಿಕೊಂಡರೆ ಪುರುಷರು ರೋಗ ತಪಾಸಣೆಗಾಗಿ ಹೆಚ್ಚು ಖರ್ಚು ಮಾಡುವ ಅವಶ್ಯಕತೆ ಬರುವುದಿಲ್ಲ" ಎಂದು ಖರ್ಚು-ವಿಶ್ಲೇಷಣಾ ಅಧ್ಯಯನವೊಂದು ಹೇಳುತ್ತದೆ.[೩೧] ಮಧ್ಯಮ ವಯಸ್ಕರ ಟೆಸ್ಟೋಸ್ಟೀರಾನ್ ಪ್ರಮಾಣ ಗಣನೀಯವಾಗಿ ಕ್ಷೀಣಿಸಿದರೆ ಅಂದರೆ 300ಕಿಂತ ಕಡಿಮೆಯಾದರೆ ಅಂತಹುದನ್ನು ಕಡಿಮೆ ಖರ್ಚಿನಲ್ಲಿ ರೋಗ ತಪಾಸಣೆ ಮಾಡಬಹುದಾಗಿದೆ.
ಚಿಕಿತ್ಸೆ
[ಬದಲಾಯಿಸಿ]ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಚಿಕಿತ್ಸಾ ಕ್ರಮದಲ್ಲಿ ಹಲವಾರು ವಿಧಗಳಿದ್ದು, ಲಿಂಗವನ್ನು ಆಧರಿಸಿ ಚಿಕಿತ್ಸೆಯನ್ನು ನೀಡಲಾಗುತ್ತದೆ. ಜೀವನ ಶೈಲಿಯ ಬದಲಾವಣೆಗಳೂ ಸಹ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಪ್ರಮುಖ ಪಾತ್ರ ವಹಿಸುತ್ತವೆ.
ಔಷಧ
[ಬದಲಾಯಿಸಿ]ಬಿಸ್ಫಾಸ್ಪೋನೇಟ್ಗಳು ಚಿಕಿತ್ಸೆಗೆ ಬಳಕೆಯಾಗುವ ಪ್ರಮುಖ ಔಷಧಿಗಳಾಗಿವೆ. ಆದಾಗ್ಯೂ, 1990ರಲ್ಲಿ ಹೊಸ ಔಷಧಗಳಾದ ಟೆರಿಪ್ಯಾರತೈಡ್ ಮತ್ತು ಸ್ಟ್ರಾಂಷಿಯಂ ರೆನೆಲೇಟ್ಗಳು ಕಾಣಿಸಿಕೊಂಡವು.
- ಬಿಸ್ಫಾಸ್ಪೋನೇಟ್ಗಳು
ಮಹಿಳೆಯರಲ್ಲಿ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಇರುವುದು ಖಚಿತವಾದರೆ, ಅಂತಹವರ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಬಳಕೆಯಾಗುವ ಪ್ರಥಮ ಔಷಧವೆಂದರೆ ಬಿಸ್ಫಾಸ್ಪೋನೇಟ್ಗಳು. ಅತಿ ಹೆಚ್ಚು ಸೂಚಿಸಲಾದ ಬಿಸ್ಫಾಸ್ಪೋನೇಟ್ಗಳು ಎಂದರೆ presently[update][[ವರ್ಗ:Articles containing potentially dated statements from ಪದವಿನ್ಯಾಸ ದೋಷ: ಗುರುತಿಸಲಾಗದ ವಿರಾಮ ಚಿಹ್ನೆ"೧".]] ಸೋಡಿಯಂ ಅಲೆಂಡ್ರನೇಟ್ (ಫೋಸಮ್ಯಾಕ್ಸ್) ದಿನಕ್ಕೆ 10 mg ಅಥವಾ ವಾರಕ್ಕೆ ಒಂದು ಬಾರಿ 70 mg, ರೆಸಿಡ್ರೊನೇಟ್ (ಆಕ್ಟೋನೆಲ್) ದಿನಕ್ಕೆ 5 mg ಅಥವಾ 35 mg ವಾರಕ್ಕೆ ಒಂದು ಬಾರಿ ಹಾಗೂ ಅಥವಾ ಇಬಂಡ್ರೊನೇಟ್ (ಬೊನೀವಾ) ತಿಂಗಳಿಗೆ ಒಂದು ಬಾರಿ. A 2007ರಲ್ಲಿ ನಡೆಸಿದ ಉತ್ಪಾದಕ ಬೆಂಬಲಿತ ಅಧ್ಯಯನದ ಪ್ರಕಾರ ಕಡಿಮೆ ಮಟ್ಟದ ಸೊಂಟ ಮುರಿತದಿಂದ ಬಳಲುತ್ತಿರುವ ರೋಗಿಗಳಲ್ಲಿ , ವರ್ಷಕ್ಕೆ 5 mg ಜೊಲೆಡ್ರೋನಿಕ್ ಆಮ್ಲ ಸೇವನೆಯು ಯಾವುದೇ ರೀತಿಯ ಮುರಿತವನ್ನು 35%ನಷ್ಟು (13.9ರಿಂದ 8.6%ನಷ್ಟು) ಕಡಿಮೆಗೊಳಿಸುತ್ತದೆ, ಬೆನ್ನುಮೂಳೆಯ ಮುರಿತ ಅಪಾಯವನ್ನು 3.8%ರಿಂದ 1.7%ನಷ್ಟು ಹಾಗೂ ಬೆನ್ನುಮೂಳೆ ಹೊರತಾದ ಮುರಿತದ ಅಪಾಯವನ್ನು 10.7%ರಿಂದ 7.6%ನಷ್ಟು ಕಡಿಮೆಗೊಳಿಸುತ್ತದೆ. ಈ ಅಧ್ಯಯನವು ಸಾವನ್ನು ಮುಂದೂಡುತ್ತದೆ ಎಂಬುದನ್ನೂ ತೋರಿಸಿತು: 1.9 ವರ್ಷಗಳ ನಂತರ, ಅಧ್ಯಯನದ ಗುಂಪಿನಲ್ಲಿದ್ದ 9.6%ನಷ್ಟು (13.3% ನಿರ್ದೇಶಿತ ಗುಂಪಿನ ಪ್ರತಿಯಾಗಿ) ರೋಗಿಗಳು ಇತರೆ ಕಾರಣಗಳಿಂದಾಗಿ ಸಾವನ್ನಪ್ಪಿದರು, ಇದು ಸಾವಿನ ಪ್ರಮಾಣವನ್ನು 28%ನಷ್ಟು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ ಎಂಬುದನ್ನು ತೋರಿಸಿಕೊಟ್ಟಿತು.[೩೨] ಮೌಖಿಕವಾಗಿ ಸೇವಿಸಲಾಗುವ ಬಿಸ್ಫಾಸ್ಪೋನೇಟ್ಗಳನ್ನು ದೇಹವು ಸರಿಯಾಗಿ ಹೀರಿಕೊಳ್ಳದಿರುವುದರಿಂದ, ಅವುಗಳನ್ನು ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ಸೇವಿಸಬೇಕು, ಹಾಗೂ ಅದನ್ನು ಸೇವಿಸಿದ ನಂತರದ 30 ನಿಮಿಷಗಳಲ್ಲಿ ಯಾವುದೇ ರೀತಿಯ ಘನ ಅಥವಾ ದ್ರವ ಆಹಾರವನ್ನು ಸೇವಿಸಬಾರದು. ಈ ಔಷಧವು ಅನ್ನನಾಳದ ಉರಿತಕ್ಕೆ (ಈಸೋಫೆಗೆಟಿಸ್) ಕಾರಣವಾಗುವುದರಿಂದ ಕೆಲವು ಬಾರಿ ಅದು ಪರಿಣಾಮ ತೋರುವಲ್ಲಿ ವಿಫಲವಾಗುತ್ತದೆ; ವಾರಕ್ಕೆ ಅಥವಾ ತಿಂಗಳಿಗೆ ಒಮ್ಮೆ ಸರಿಯಾದ ಪ್ರಮಾಣದಲ್ಲಿ ಸೇವನೆ ಮಾಡುವುದರಿಂದ (ತಯಾರಿಕೆಯನ್ನು ಆಧರಿಸಿ) ಈಸೋಫೆಗೆಟಿಸ್ ಉಂಟಾಗುವ ಸಾಧ್ಯತೆಗಳು ಕಡಿಮೆಯಾಗುತ್ತವೆ. ಆಗಿಂದಾಗೆ ನೇರವಾಗಿ ಅಭಿಧಮನಿಯೊಳಗೆ ಜೊಲೆಡ್ರೋನೇಟ್ (ಜೊಲೆಡ್ರೋನಿಕ್ ಆಮ್ಲ) ಜೊತೆಗೆ ಸರಿಯಾದ ಪ್ರಮಾಣದಲ್ಲಿ ತೆಗೆದುಕೊಳ್ಳುವುದರಿಂದ ಬಾಯಿಯಿಂದ ಉಂಟಾಗುವ ಇಂತಹ ತೊಂದರೆಗಳನ್ನು ತಪ್ಪಿಸಬಹುದಾಗಿದೆ, ಈ ಮಧ್ಯವರ್ತಿಗಳ ಹೆಚ್ಚು ಸೇವನೆಯು ಅಪರೂಪಕ್ಕೊಮ್ಮೆ ಬಾಯಿಯ ರೋಗವಾದ ದವಡೆಯ ಆಸ್ಟಿಯೋನೆಕ್ರೊಸಿಸ್ ಉಂಟಾಗಲು ಕಾರಣವಾಗುತ್ತದೆ.[೩೩] ಈ ಕಾರಣಗಳಿಗಾಗಿಯೇ ಬಾಯಿಗೆ ಸಂಬಂಧಿಸಿದ ಯಾವುದೇ ತರಹದ ಚಿಕಿತ್ಸೆಗಳನ್ನು ರೋಗಿಗಳು ಓರಲ್ ಬಿಸ್ಫಾಸ್ಪೋನೇಟ್ ತೆರಪಿಗೆ ಒಳಗಾಗುವುದಕ್ಕಿಂತ ಮುಂಚೆ ಸರಿಪಡಿಸಿಕೊಳ್ಳಬೇಕೆಂದು ವೈದ್ಯರು ಸೂಚಿಸುತ್ತಾರೆ.[೩೪]
- ಟೆರಿಪ್ಯಾರತೈಡ್
ಇತ್ತೀಚೆಗೆ, ಟೆರಿಪ್ಯಾರತೈಡ್ (ಫೋರ್ಟಿಯೋ, ರೀಕಾಂಬಿನೆಂಟ್ ಪ್ಯಾರಾಥೈರಾಯ್ಡ್ ಹಾರ್ಮೋನ್ನ ಅವಶೇಷ 1–34) ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಬಹಳ ಪರಿಣಾಮಕಾರಿ ಎಂದು ತಿಳಿದುಬಂದಿದೆ. ಇದು ಪ್ಯಾರಾಥೈರಾಯ್ಡ್ ಹಾರ್ಮೋನಿನಂತೆಯೇ ವರ್ತಿಸಿ ಆಸ್ಟಿಯೋಬ್ಲಾಸ್ಟ್ಗಳನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ, ಆ ಮೂಲಕ ಅವುಗಳ ಕ್ರಿಯಾಶೀಲತೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. ಇದನ್ನು ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಉಲ್ಬಣಗೊಂಡ ರೋಗಿಗಳ, ಅದರಲ್ಲಿಯೂ ಮುರಿತಕ್ಕೆ ಕಾರಣವಾಗುವಂತಹ ತೀರಾ ಕಡಿಮೆ BMD ಅಥವಾ ಇನ್ನಿತರೆ ಹಲವು ಅಪಾಯಕಾರಿ ಅಂಶಗಳು ಅಥವಾ ಬಾಯಿಯಿಂದ ಸೇವಿಸುವ ಬಿಸ್ಫಾಸ್ಪೋನೇಟ್ಗಳನ್ನು ಜೀರ್ಣಿಸಿಕೊಳ್ಳಲು ಆಗದವರಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಲು (ಈಗಾಗಲೇ ಮುರಿತಗಳಿಗೆ ಒಳಗಾದವರು) ಬಳಸಲಾಗುತ್ತದೆ. ಇದನ್ನು ಪ್ರತಿ ದಿನ ಲೇಖನಿ ಮಾದರಿಯ ಚುಚ್ಚುಮದ್ದಿನ ಸಾಧನದಿಂದ ನೀಡಲಾಗುತ್ತದೆ. ಕೆಲವು ರಾಷ್ಟ್ರಗಳಲ್ಲಿ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಬಿಸ್ಫಾಸ್ಪೋನೇಟ್ಗಳು ಯಶಸ್ವಿಯಾಗದಿದ್ದರೆ ಮಾತ್ರ ಟೆರಿಪ್ಯಾರತೈಡ್ ಅನ್ನು ಬಳಸಲು ಪರವಾನಗಿ ನೀಡಲಾಗಿದೆ. (U.S.ನಲ್ಲಿ,FDAಯು ಇಂತಹ ಯಾವುದೇ ನಿರ್ಬಂಧವನ್ನೂ ಹೇರಿಲ್ಲ.) ರೋಗಿಗಳು ಮೊದಲೇ ರೇಡಿಯೇಷನ್ ತೆರಪಿಗೆ ಒಳಗಾಗಿದ್ದರೆ, ಅಥವಾ ಪಗೆಟ್ಸ್ ರೋಗಕ್ಕೆ ತುತ್ತಾಗಿದ್ದರೆ, ಅಥವಾ ಚಿಕ್ಕ ವಯಸ್ಸಿನವರಾಗಿದ್ದರೆ, ಈ ಔಷಧವನ್ನು ಸೇವಿಸಬಾರದು.
- ಸ್ಟ್ರಾಂಷಿಯಂ ರೆನೆಲೇಟ್
ಬಾಯಿ ಮೂಲಕ ಸ್ಟ್ರಾಂಷಿಯಂ ರೆನೆಲೇಟ್ ಸೇವನೆ ಬದಲೀ ಮೌಖಿಕ ಚಿಕಿತ್ಸೆಯಾಗಿದ್ದು, ಇದರ ಉತ್ಪಾದಕರು ಇದನ್ನು "ದುಪಟ್ಟು ಪರಿಣಾಮಕಾರಿ ಮೂಳೆ ಮಧ್ಯವರ್ತಿಗಳು" (DABAs) ಎಂಬ ವರ್ಗಕ್ಕೆ ಸೇರಿಸಿದ್ದಾರೆ. ಬೆನ್ನುಮೂಳೆಯ ಮುರಿತವನ್ನು ನಿಯಂತ್ರಿಸುವಲ್ಲಿ ಇದು ತನ್ನ ಸಾಮರ್ಥ್ಯವನ್ನು ತೋರಿಸಿದೆ.[೩೫] ಸ್ಟ್ರಾಂಷಿಯಂ ರೆನೆಲೇಟ್ ಆಸ್ಟಿಯೋಬ್ಲಾಸ್ಟ್ಗಳ ಉತ್ಪಾದನೆಯನ್ನು ಉತ್ತೇಜಿಸಿ, ಆಸ್ಟಿಯೋಕ್ಲಸ್ಟ್ಗಳ ಉತ್ಪಾದನೆಯನ್ನು ಇದು ನಿರ್ಬಂಧಿಸುತ್ತದೆ ಎಂಬುದು ಪ್ರಯೋಗಗಳಿಂದ ಸಾಬೀತಾಗಿದೆ. ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಬೆನ್ನುಮೂಳೆಯ ಮತ್ತು ಸೊಂಟ ಮುರಿತಗಳನ್ನು ತಪ್ಪಿಸಲು ಸ್ಟ್ರಾಂಷಿಯಂ ರೆನೆಲೇಟ್ ಅನ್ನು ಪ್ರತಿ ದಿನ ಬಾಯಿಯ ಮೂಲಕ 2 g ಸೇವಿಸಲಾಗುತ್ತದೆ, ಹಾಗೂ ಇಂತಹ ಚಿಕಿತ್ಸೆಗಳಲ್ಲಿ ಬಳಸಲು ಇದಕ್ಕೆ ಪರವಾನಗಿಯನ್ನೂ ನೀಡಲಾಗಿದೆ. ಎಷ್ಟೋ ಪ್ರಕರಣಗಳಲ್ಲಿ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಚಿಕಿತ್ಸೆಗೆ ತಡೆಯೊಡ್ಡುವಂತಹ ಯಾವುದೇ ರೀತಿಯ ಉನ್ನತ್ ಸ್ಥರದ GI ಅಡ್ಡ ಪರಿಣಾಮವನ್ನು ಹೊಂದಿಲ್ಲವಾದ್ದರಿಂದ, ಸ್ಟ್ರಾಂಷಿಯಂ ರೆನೆಲೇಟ್ ಬಿಸ್ಫಾಸ್ಪೋನೇಟ್ಗಳಂತಹ ಅಡ್ಡ ಪರಿಣಾಮಗಳನ್ನು ತೋರುವುದಿಲ್ಲ, . ಕೆಲವು ಅಧ್ಯಯನಗಳಲ್ಲಿ, ಹೆಚ್ಚು ಅಪಾಯಕರವಾದ ವೇನಸ್ ಥ್ರಾಂಬೋಎಂಬಾಲಿಸಮ್ ಸಾಧ್ಯತೆಗಳು ಕಂಡುಬಂದಿವೆಯಾದರೂ,[೩೬] ಅದಕ್ಕೆ ನಿಖರವಾದ ಕಾರಣಗಳು ತಿಳಿದು ಬಂದಿಲ್ಲ. ಇಂತಹ ಹಲವಾರು ಕಾರಣಗಳಿಂದಾಗಿ ಥ್ರಾಂಬೋಸಿಸ್ ಖಾಯಿಲೆಗೆ ತುತ್ತಾಗಿರುವ ರೋಗಿಗಳಿಗೆ ಈ ಔಷಧವು ಸರಿಹೊಂದುವುದಿಲ್ಲ ಎಂಬುದನ್ನು ತೋರಿಸುತ್ತದೆ. ಕ್ಯಾಲ್ಸಿಯಂ ಬದಲಿಗೆ ಸ್ಟ್ರಾಂಷಿಯಂ (ಹೆಚ್ಚು ಪ್ರಮಾಣದಲ್ಲಿ) ಸೇವನೆ ಮಾಡಿದರೆ DXA ಸ್ಕ್ಯಾನಿಂಗ್ನಲ್ಲಿ ಅಳತೆಗೆ ಸಿಗುವ ರೀತಿಯಲ್ಲಿ ಮೂಳೆ ಅಸ್ಥಿ ಮಜ್ಜೆಯಲ್ಲಿರುವ ಖನಿಜಾಂಶಗಳ ಸಾಂದ್ರತೆಯನ್ನು ಸಾಕಷ್ಟು ಪ್ರಮಾಣದಲ್ಲಿ ಹೆಚ್ಚಿಸುತ್ತದೆ[೩೭], ಇದರಿಂದಾಗಿ ಸ್ಟ್ರಾಂಷಿಯಂ ಚಿಕಿತ್ಸೆಗೊಳಗಾದ ರೋಗಿಗಳ ಮೂಳೆ ಸಾಂದ್ರತೆಯನ್ನು ಅಳೆಯುವುದು ಇನ್ನಷ್ಟು ಕಷ್ಟಕರವಾಗಿದೆ. ಇದೇ ಕಾರಣಕ್ಕಾಗಿ ಲೆಕ್ಕಪದ್ಧತಿಯಲ್ಲಿ ದೋಷ ಸರಿಪಡಿಸುವ ಕ್ರಮಾಂಕವನ್ನೂ ಸಹ ಅಳವಡಿಕೊಳ್ಳಲಾಗಿದೆ.[೩೮] ಸ್ಟ್ರಾಂಷಿಯಂ ರೆನೆಲೇಟ್ ಪರಿಣಾಮಕಾರಿ ಔಷಧವಾದರೂ, ಯುನೈಟೆಡ್ ಸ್ಟೇಟ್ಸ್ನಲ್ಲಿ ಇದರ ಬಳಕೆಗೆ ಇನ್ನೂ ಅನುಮತಿ ದೊರೆತಿಲ್ಲ. ಹಾಗಿದ್ದರೂ ಎಷ್ಟೋ ಪ್ರಖ್ಯಾತ ಜೀವಸತ್ವ ಉತ್ಪಾದಕ ಕಂಪನಿಗಳು ಸ್ಟ್ರಾಂಷಿಯಂ ಸಿಟ್ರೇಟ್ ಅನ್ನು U.S.ನಲ್ಲಿ ದೊರೆಯುವಂತೆ ಮಾಡಿದ್ದಾರೆ. ಸ್ಟ್ರಾಂಷಿಯಂ ಯಾವುದೇ ವಿಧದಲ್ಲಿಯೂ ಬಳಕೆ ಮಾಡಬಹುದಾಗಿದ್ದು ತುಂಬಾ ಪರಿಣಾಮಕಾರಿ ಔಷಧ ಎಂದು ಹಲವು ಸಂಶೋಧಕರು ಅಭಿಪ್ರಾಯ ಪಟ್ಟಿದ್ದಾರೆ. ಫ್ರೆಂಚ್ನ ಸರ್ವಿಯರ್ ಕಂಪನಿ ರೆನಲೇಟ್ ವಿಧಾನವನ್ನು ಕಂಡುಹಿಡಿದಿದ್ದು, ಇದನ್ನು ಬಳಸಿಕೊಂಡು ತಮ್ಮ ಅಗತ್ಯಗಳಿಗೆ ತಕ್ಕಂತೆ ಸ್ಟ್ರಾಂಷಿಯಂನ ಆವೃತ್ತಿಗಳ ಪೇಟೆಂಟ್ ಪಡೆಯಬಹುದಾಗಿದೆ .[ಸಾಕ್ಷ್ಯಾಧಾರ ಬೇಕಾಗಿದೆ] ಸ್ಟ್ರಾಂಷಿಯಂ ಯಾವುದೇ ಆಕಾರದಲ್ಲಿದ್ದರೂ ನೀರಿನಲ್ಲಿ ಕರಗುವಂತಿರಬೇಕು ಮತ್ತು ಉದರದ ಆಮ್ಲದಲ್ಲಿ ಅಯಾನೀಕೃತವಾಗಬೇಕು. ಆ ನಂತರದಲ್ಲಿ ಸ್ಟ್ರಾಂಷಿಯಂ ಕರುಳಿನ ಮೂಲಕ ರಕ್ತ ಪ್ರವಾಹದೊಳಗೆ ಸೇರುವ ಸಲುವಾಗಿ ಪ್ರೋಟೀನ್ನಿಂದ ಆವೃತವಾಗುತ್ತದೆ. ಸೋಡಿಯಂ ಅಲೆಂಡ್ರನೇಟ್ (ಫೋಸಮ್ಯಾಕ್ಸ್)ನಂತಹ ಔಷಧಗಳಿಗಿಂತ ಭಿನ್ನವಾಗಿ, ಮೂಳೆಯ ಮರುಬಳಕೆಗೆ ಸ್ಟ್ರಾಂಷಿಯಂ ಅಡ್ಡಿಪಡಿಸದೆ ಇನ್ನೂ ಬಲಿಷ್ಠವಾದ ಮೂಳೆಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಐದು ವರ್ಷಗಳ ನಂತರ ಅಲೆಂಡ್ರನೇಟ್ ಮೂಳೆಯ ಕೊರತೆಗೂ ಕಾರಣವಾಗಬಹುದು; ಜೀವಾವಧಿಯ ಬಳಕೆಯಲ್ಲಿ ಸ್ಟ್ರಾಂಷಿಯಂ ಮೂಳೆಗಳ ನಿರ್ಮಾಣವನ್ನು ಮುಂದುವರೆಸುತ್ತದೆ ಎಂದು ಅಧ್ಯಯನಗಳು ತೋರಿಸಿವೆ.[ಸಾಕ್ಷ್ಯಾಧಾರ ಬೇಕಾಗಿದೆ] ಆಹಾರ ಅಥವಾ ಕ್ಯಾಲ್ಸಿಯಂ-ಯುಕ್ತ ಪದಾರ್ಥಗಳೊಂದಿಗೆ ಸ್ಟ್ರಾಂಷಿಯಂ ಅನ್ನು ಸೇವಿಸಬಾರದು, ಏಕೆಂದರೆ ಗ್ರಹಿಕೆಯ ಸಮಯದಲ್ಲಿ ಸ್ಟ್ರಾಂಷಿಯಂನೊಂದಿಗೆ ಕ್ಯಾಲ್ಸಿಯಂ ಪೈಪೋಟಿ ನಡೆಸುತ್ತದೆ. ಆದರೂ, ಕ್ಯಾಲ್ಸಿಯಂ, ಮ್ಯಾಗ್ನೀಸಿಯಂ ಮತ್ತು D ಜೀವಸತ್ವವನ್ನು ಪ್ರತಿದಿನವೂ ಚಿಕಿತ್ಸಾತ್ಮಕ ಪ್ರಮಾಣಗಳಲ್ಲಿ ಸೇವಿಸಬೇಕು, ಆದರೆ ಸ್ಟ್ರಾಂಷಿಯಂ ಸೇವಿಸುವ ಸಮಯದಲ್ಲೇ ಅಲ್ಲ. ರಾತ್ರಿಯ ವೇಳೆ ಖಾಲಿ ಉದರದಲ್ಲಿ ಸ್ಟ್ರಾಂಷಿಯಂ ಸೇವಿಸಬೇಕು.[ಸಾಕ್ಷ್ಯಾಧಾರ ಬೇಕಾಗಿದೆ]
- ಹಾರ್ಮೋನು ಬದಲಾವಣೆ
ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ತಡೆಗಟ್ಟಲು ಈಸ್ಟ್ರೋಜೆನ್ ಬದಲಾವಣಾ ಚಿಕಿತ್ಸೆ (ಈಸ್ಟ್ರೊಜೆನ್ ರಿಪ್ಲೇಸ್ಮೆಂಟ್ ತೆರಪಿ) ಒಂದು ಉತ್ತಮ ಚಿಕಿತ್ಸೆಯಾಗಿ ಉಳಿದುಕೊಂಡಿದೆ. ಆದರೆ, ಈ ಸಮಯದಲ್ಲಿ, ಅದರ ಬಳಕೆಗೆ ಬೇರೇನಾದರೂ ಕಾರಣಗಳಿಲ್ಲದಿದ್ದಲ್ಲಿ ಅದರ ಸೇವನೆಯನ್ನು ಶಿಫಾರಸ್ ಮಾಡಲಾಗುವುದಿಲ್ಲ. ಋತುಬಂಧದ (ಮೆನೋಪಾಸ್) ನಂತರದ ತಮ್ಮ ಮೊದಲ ದಶಕದಲ್ಲಿ ಮಹಿಳೆಯರಿಗೆ ಈಸ್ಟ್ರೊಜೆನ್ ಶಿಫಾರಸ್ಸು ಮಾಡಬೇಕೇ ಎಂಬುದರ ಬಗ್ಗೆ ಅನಿಶ್ಚಿತತೆ ಮತ್ತು ವಿವಾದಗಳಿವೆ. ಹೈಪೊಗೊನಾಡಲ್ ಪುರುಷರಲ್ಲಿ ಟೆಸ್ಟೋಸ್ಟೀರಾನ್ ಮೂಳೆಗಳ ಪ್ರಮಾಣ ಮತ್ತು ಗುಣಮಟ್ಟದಲ್ಲಿ ಸುಧಾರಣೆ ನೀಡಿರುವುದನ್ನು ತೋರಿಸಿದೆ, ಆದರೆ 2008ರಲ್ಲಿ, ಮುರಿತಗಳ ಮೇಲೆ ಇದರ ಪ್ರಭಾವಗಳ ಬಗ್ಗೆ, ಅಥವಾ ಸಹಜ ಮಟ್ಟದಲ್ಲಿ ಟೆಸ್ಟೋಸ್ಟೀರಾನ್ ಹೊಂದಿರುವ ಪುರುಷರ ಮೇಲೆ ಅಧ್ಯಯನ ನಡೆದಿಲ್ಲ.[೨೦]
- ಸೆಲೆಕ್ಟೀವ್ ಈಸ್ಟ್ರೊಜೆನ್ ರೆಸೆಪ್ಟಾರ್ ಮಾಡ್ಯುಲೇಟರ್ (SERM)
SERM (ನಿರ್ದಿಷ್ಟ ಈಸ್ಟ್ರೊಜೆನ್ ಗ್ರಾಹಕ ಸಮನ್ವಯಕಾರಕ) ಶರೀರದುದ್ದಕ್ಕೂ ಇರುವ ಈಸ್ಟ್ರೊಜೆನ್ ಗ್ರಾಹಕಗಳ ಮೇಲೆ ಆಯ್ದ ರೀತ್ಯಾ ಕ್ರಿಯೆ ನಡೆಸುವ ಔಷಧಗಳಾಗಿವೆ. ಸಾಮಾನ್ಯವಾಗಿ, ಮೂಳೆಯ ಖನಿಜಾಂಶಗಳ ಸಾಂದ್ರತೆ (BMD) ಟ್ರಬೇಕ್ಯುಲಾರ್ (ಊತಕದ ಆಸರೆ ಪಟ್ಟಿಯ) ಮೂಳೆಯಲ್ಲಿ ನಡೆಯುವಂತಹ ಆಸ್ಟಿಯೋಬ್ಲಾಸ್ಟ್ ಮತ್ತು ಆಸ್ಟಿಯೋಕ್ಲಸ್ಟ್ ಚಟುವಟಿಕೆಗಳ ನಡುವಿನ ಸಮತೋಲನದಿಂದ ಬಿಗಿಯಾಗಿ ನಿಯಂತ್ರಿಸಲಾಗುತ್ತದೆ. ಆಸ್ಟಿಯೋಬ್ಲಾಸ್ಟ್ ಚಟುವಟಿಕೆಯನ್ನು ಉತ್ತೇಜಿಸುವುದರಿಂದ, ಮೂಳೆಯ ರಚನೆ ಮತ್ತು ಕರಗುವಿಕೆಯ ಸಮತೋಲನದ ನಿಯಂತ್ರಣದಲ್ಲಿ ಈಸ್ಟ್ರೊಜೆನ್ ಪ್ರಮುಖ ಪಾತ್ರ ವಹಿಸಿದೆ. ರೆಲೋಕ್ಸಿಫೆನ್ನಂತಹ SERMಗಳು ಆಸ್ಟಿಯೋಕ್ಲಸ್ಟ್ಗಳಿಂದಾಗುವ ಮೂಳೆ ಮರುಹೀರಿಕೆಯನ್ನು ನಿಧಾನಗೊಳಿಸುವುದರ ಮೂಲಕ ಮೂಳೆಯ ಮೇಲೆ ಕೆಲಸ ಮಾಡುತ್ತವೆ.[೩೯] ವೈದ್ಯಕೀಯ ಪ್ರಯೋಗಗಳಲ್ಲಿ SERMಗಳು ಪರಿಣಾಮಕಾರಿಯಾಗಿರುವುದು ಕಂಡುಬಂದಿದೆ.[೪೦]
ಪೋಷಣೆ
[ಬದಲಾಯಿಸಿ]- ಕ್ಯಾಲ್ಸಿಯಂ
ಮೂಳೆಯ ಬೆಳವಣಿಗೆ, ಮೂಳೆಯ ವಾಸಿಯಾಗುವಿಕೆ ಮತ್ತು ಮೂಳೆಯನ್ನು ಸದೃಢವಾಗಿಡಲು ಕ್ಯಾಲ್ಸಿಯಂನ ಬೆಂಬಲ ಅಗತ್ಯವಿದ್ದು, ಇದು ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಚಿಕಿತ್ಸೆಯ ಒಂದು ಅಂಶವೂ ಆಗಿದೆ. ಕ್ಯಾಲ್ಸಿಯಂ ಸೇವನೆಯ ಶಿಫಾರಸು ದೇಶ ಮತ್ತು ವಯಸ್ಸಿನ ಆಧಾರಗಳನ್ನು ಅವಲಂಬಿಸಿದೆ. ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ಗೆ ತುತ್ತಾಗಬಹುದಾದ ಐವತ್ತು ವರ್ಷಕ್ಕಿಂತ ಮೇಲ್ಪಟ್ಟ ವ್ಯಕ್ತಿಗಳಿಗೆ US ಆರೋಗ್ಯ ನಿಯೋಗಗಳು ದಿನಕ್ಕೆ 1,200 ಮಿಲಿಗ್ರಾಂಗಳಷ್ಟು ಕ್ಯಾಲ್ಸಿಯಂ ಸೇವನೆಯ ಶಿಫಾರಸ್ ಮಾಡಿವೆ. ಆಹಾರ ಕ್ರಮದ ಸೇವನೆಯನ್ನು ಹೆಚ್ಚಿಸಲು ಕ್ಯಾಲ್ಸಿಯಂ ಪೂರಕಗಳನ್ನು ಬಳಸಬಹುದಾಗಿದೆ. ಇದರ ಗ್ರಹಿಕೆಯನ್ನು ಪ್ರಶಸ್ತಗೊಳಿಸಲು ದಿನದುದ್ದಕ್ಕೂ ಹಲವು ಬಾರಿ ಸಣ್ಣ ಪ್ರಮಾಣಗಳಲ್ಲಿ (500 ಮಿಲಿಗ್ರಾಂ ಅಥವಾ ಅದಕ್ಕಿಂತಲೂ ಕಡಿಮೆ) ಡೋಸ್ಗಳಲ್ಲಿ ಕ್ಯಾಲ್ಸಿಯಂ ಸೇವಿಸಬಹುದಾಗಿದೆ.[೪೧] ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ತಡೆಗಟ್ಟುವುದರಲ್ಲಿ ಮತ್ತು ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಕ್ಯಾಲ್ಸಿಯಂನ ಪಾತ್ರವು ಅಸ್ಪಷ್ಟವಾಗಿದೆ. ಅತಿ ಕಡಿಮೆ ಪ್ರಮಾಣದಲ್ಲಿ ಕ್ಯಾಲ್ಸಿಯಂ ಸೇವಿಸುವವರಲ್ಲಿ ಮೂಳೆ ಮುರಿತದ ಪ್ರಮಾಣವು ಅತಿ ಕಡಿಮೆಯಿರುವುದು ಕಂಡುಬಂದಿವೆ. ಹಾಲು ಮತ್ತು ಹಾಲು ಉತ್ಪಾದನೆಗಳ ಮೂಲಕ ಹೆಚ್ಚು ಪ್ರಮಾಣದಲ್ಲಿ ಕ್ಯಾಲ್ಸಿಯಂ ಸೇವಿಸುವವರಲ್ಲಿ ಮೂಳೆ ಮುರಿತದ ಪ್ರಮಾಣವು ಹೆಚ್ಚಾಗಿರುವುದು ಕಂಡುಬಂದಿದೆ. ಇತರ ಅಂಶಗಳೆಂದರೆ, ಪ್ರೊಟೀನ್, ಲವಣ ಮತ್ತು D ಜೀವಸತ್ವ ಸೇವನೆ, ವ್ಯಾಯಾಮ ಮತ್ತು ಸೂರ್ಯನ ಬೆಳಕಿಗೆ ಒಡ್ಡುವಿಕೆ- ಇವೆಲ್ಲವೂ ಸಹ ಮೂಳೆಯ ಖನಿಜೀಕರಣದ ಮೇಲೆ ಪ್ರಭಾವ ಬೀರುವುದರಿಂದ, ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್[೪೨] ಬೆಳವಣಿಗೆಯಲ್ಲಿ ಕ್ಯಾಲ್ಸಿಯಂ ಸೇವನೆಯೂ ಒಂದು ಕಾರಣ ಎಂದು ನಂಬಲಾಗಿದೆ. 2007ರ WHO (ವಿಶ್ವ ಆರೋಗ್ಯ ಸಂಸ್ಥೆ) ವರದಿಯಲ್ಲಿ, ಕ್ಯಾಲ್ಸಿಯಂ ಅನ್ನು ಆಮ್ಲ ಯುಕ್ತ ಆಹಾರದೊಂದಿಗೆ ಸೇವಿಸುವುದರಿಂದ, ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್[೪೩][೪೪] ನ ಮೇಲೆ ಪ್ರಭಾವ ಬೀರುತ್ತದೆ.. ಕ್ಯಾಲ್ಸಿಯಂ ಮತ್ತು ಕ್ಯಾಲ್ಸಿಯಂ ಜೊತೆ D ಜೀವಸತ್ವವನ್ನು ಒಳಗೊಂಡಿರುವ ಯಾದೃಚ್ಚಿಕ ನಿಯಂತ್ರಿತ ಪ್ರಯೋಗಗಳ ಮೆಟಾ ಅನಾಲಿಸಿಸ್ ಕ್ಯಾಲ್ಸಿಯಂ (1,200 ಮಿಲಿಗ್ರಾಂ ಅಥವಾ ಹೆಚ್ಚು) ಮತ್ತು D ಜೀವಸತ್ವ (800 IU ಅಥವಾ ಹೆಚ್ಚು) ಹೆಚ್ಚಿನ ಪ್ರಮಾಣಗಳ ಬಳಕೆಯನ್ನು ಸಮರ್ಥಿಸಿತು. ಆದರೂ ಮೂಳೆಯ ಆರೋಗ್ಯ (ಮುರಿತದ ಪ್ರಮಾಣಗಳು ಮತ್ತು ಮೂಳೆ ಕೊರೆತ)[೪೫] ವನ್ನು ಅಳೆಯಲು ಬಳಸಲಾದ ಮಾನದಂಡಗಳನ್ನು ಅವಲಂಬಿಸಿದವು. ಚಿಕಿತ್ಸಾ ನಿಯಾಮಾವಳಿಗಳನ್ನು ಅನುಸರಿಸುವುದರಿಂದ ರೋಗಿಗಳಿಗೆ ಹೆಚ್ಚು ಉತ್ತಮ ಫಲಿತಾಂಶಗಳನ್ನು ಪಡೆಯಲು ಸಾಧ್ಯವೆಂಬುದನ್ನು ಮೆಟಾ-ಅನಾಲಿಸಿಸ್ ಜೊತೆಗೆ ನಡೆಸಿದ ಇನ್ನೊಂದು ಅಧ್ಯಯನವು ತೋರಿಸಿತು.[೪೬] ಇದಕ್ಕೆ ತದ್ವಿರುದ್ಧವಾಗಿ, ಕ್ಯಾಲ್ಸಿಯಂ ಪೂರಕಗಳಲ್ಲಿ ಸುಧಾರಿತ ಹೆಚ್ಚು ಸಾಂದ್ರತೆಯುಳ್ಳ ಲಿಪೊಪ್ರೋಟೀನ್ (HDL, "ಒಳ್ಳೆಯ ಕೊಲೆಸ್ಟ್ರಾಲ್") ಬಗೆಗಿನ ಮುಂಚಿನ ವರದಿಗಳಿದ್ದರೂ ಸಹ, ನ್ಯೂಜಲೆಂಡ್ನಲ್ಲಿ ನಡೆಸಲಾದ, 1471 ಮಹಿಳೆಯರು ಭಾಗವಹಿಸಿದ ಒಂದು ಅಧ್ಯಯನದಲ್ಲಿ ಮಯೊಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ (ಹೃದಯಾಘಾತ) ಪ್ರಮಾಣದಲ್ಲಿ ಹೆಚ್ಚಳದ ಸಾಧ್ಯತೆಯಿದೆ ಎಂದು ಸಾರಿತು. ಇದನ್ನು ಖಚಿತಪಡಿಸಿದಲ್ಲಿ, (ಸಾಮಾನ್ಯವಾಗಿ ಮುರಿತದ ಸಾಧ್ಯತೆ ಕಡಿಮೆಯಿರುವ) ಮಹಿಳೆಯರಲ್ಲಿ ಕ್ಯಾಲ್ಸಿಯಂ ಪೂರೈಕೆಯು ಒಳ್ಳೆಯದಕ್ಕಿಂತ ಹಾನಿಕಾರಕವೇ ಆಗಬಹುದು.[೪೭]
- D ಜೀವಸತ್ವ
ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದಲ್ಲಿ D ಜೀವಸತ್ವ ಸೇವಿಸುವುದರಿಂದ ವೃದ್ಧರಲ್ಲಿ ಮೂಳೆ ಮುರಿತಗಳ ಸಾಧ್ಯತೆ ಕಡಿಮೆ.[೪೫][೪೮] ಆದರೂ, ಕ್ಯಾಲ್ಸಿಯಂ ಮತ್ತು D ಜೀವಸತ್ವದಿಂದ ಮೂಳೆ ಸಾಂದ್ರತೆ 1% ಹೆಚ್ಚಾದರೂ ಸೊಂಟ ಮುರಿತವನ್ನು ಪ್ರಭಾವಿಸುವುದಿಲ್ಲ, ಆದರೂ ಮೂತ್ರಪಿಂಡದಲ್ಲಿ ಕಲ್ಲುಗಳಾಗುವ ಸಾಧ್ಯತೆ 17% ಹೆಚ್ಚಾಗುತ್ತದೆ[೪೯] ಎಂದು ವಿಮೆನ್ಸ್ ಹೆಲ್ತ್ ಇನಿಷಿಯೆಟಿವ್ ಅಧ್ಯಯನವು ಪತ್ತೆ ಮಾಡಿದೆ.
ವ್ಯಾಯಾಮ
[ಬದಲಾಯಿಸಿ]ಎರೊಬಿಕ್ಸ್, ಭಾರ ತಡೆದುಕೊಳ್ಳುವಿಕೆ, ಮತ್ತು ರೋಧಕಗಳನ್ನೊಳಗೊಂಡ ವ್ಯಾಯಾಮಗಳು - ಇವೆಲ್ಲವೂ ಋತುಬಂಧಕ್ಕೊಳಗಾದ ಮಹಿಳೆಯರಲ್ಲಿ BMDಯನ್ನು ಉಳಿಸಿಕೊಡಬಹುದು ಅಥವಾ ಹೆಚ್ಚಿಸಬಹುದು ಎಂದು ಹಲವು ಅಧ್ಯಯನಗಳು ಹೇಳಿವೆ.[೫೦] BMD ಮತ್ತು ಮೂಳೆಯ ಗುಣಮಟ್ಟದ ಇತರೆ ಆಧಾರಲಯಗಳನ್ನು ಉತ್ತಮಗೊಳಿಸಲು ಯಾವ ರೀತಿಯ ವ್ಯಾಯಾಮಗಳು ಅತಿ ಪರಿಣಾಮಕಾರಿ ಎಂದು ನಿಷ್ಕೃಷ್ಟವಾಗಿ ನಿರೂಪಿಸಲು ಹಲವು ಸಂಶೋಧಕರು ಯತ್ನಿಸಿದ್ದಾರೆ. ಆದರೂ ಫಲಿತಾಂಶಗಳಲ್ಲಿ ವ್ಯತ್ಯಾಸಗಳಿವೆ. ಒಂದು ವರ್ಷದ ಕಾಲ ಕ್ರಮಬದ್ಧವಾದ ಜಿಗಿಯುವ ವ್ಯಾಯಾಮಗಳು ಸಹಜ ಋತುಬಂಧಕ್ಕೊಳಗಾದ ಮಹಿಳೆಯರಲ್ಲಿ BMDಯ ಹೆಚ್ಚಳ ಮತ್ತು ಪ್ರಾಕ್ಸಿಮಲ್ (ಸಮೀಪಸ್ಥ) ಟಿಬಿಯ (ಮೊಳಕಾಲು ಮೂಳೆ)[೫೧] ದಲ್ಲಿ ಜಡತ್ವದ ಅವಧಿಯನ್ನು ಹೆಚ್ಚಿಸುವಂತೆ ಕಾಣುತ್ತದೆ. ಟ್ರೆಡ್ಮಿಲ್ ನಡಿಗೆ, ಜಿಮ್ನಾಸ್ಟಿಕ್ ತರಬೇತಿ, ಮೆಟ್ಟಿಲು ಹತ್ತುವುದು, ಜಿಗಿಯುವುದು, ಸಹಿಷ್ಣುತೆ ಮತ್ತು ಶಕ್ತಿ ವ್ಯಾಯಾಮಗಳು ಇವೆಲ್ಲವುಗಳಿಂದ ಆಸ್ಟಿಯೊಪೆನಿಕ್ ಋತುಬಂಧಕ್ಕೊಳಗಾಗಿರುವ ಮಹಿಳೆಯರ L2-L4 BMDಯಲ್ಲಿ ಗಮನಾರ್ಹ ಏರಿಕೆಗಳು ಕಂಡುಬಂದವು.[೫೨][೫೩][೫೪] ಶಕ್ತಿ ತರಬೇತಿಯು ಸುಧಾರಣೆಗಳನ್ನು ಹೊರದೆಗೆಯಿತು, ಅದರಲ್ಲೂ ವಿಶಿಷ್ಟವಾಗಿ ಡಿಸ್ಟಾಲ್ ರೇಡಿಯಸ್ ಮತ್ತು ಸೊಂಟದ BMDಯಲ್ಲಿ ಸುಧಾರಣೆಯನ್ನು ಕಂಡಿತು.[೫೫] ವ್ಯಾಯಾಮದ ಜೊತೆಗೆ, ಹಾರ್ಮೋನು ರಿಪ್ಲೇಸ್ಮೆಂಟ್ ತೆರಪಿ (HRT) ಸೇರಿ ಇತರೆ ಔಷಧ-ಪ್ರಭಾವ ವೈಜ್ಞಾನಿಕ ಚಿಕಿತ್ಸೆಗಳು (HRT ಒಂದೇ ಕಾರಣವಾಗದೆ) ಇತರೆ ಚಿಕಿತ್ಸೆಗಳೂ BMDಯನ್ನು ಹೆಚ್ಚಿಸುವಂತೆ ಕಂಡುಬಂದಿದೆ.[೫೬] BMD ಹೆಚ್ಚಳದ ಜೊತೆಗೆ, ಆಸ್ಟಿಯೋಪೊರೆಟಿಕ್ ರೋಗಿಗಳಿಗೆ ಹೆಚ್ಚಿನ ಅನುಕೂಲಗಳೇನೆಂದರೆ, ಸಮತೋಲನ, ನಡೆಗಳಲ್ಲಿ ಸುಧಾರಣೆ ಮತ್ತು ಬೀಳುವಿಕೆಯ ಅಪಾಯದಲ್ಲಿ ಕಡಿತ.[೫೭]
ಪೂರ್ವಸೂಚನೆ (ಪ್ರಾಗ್ನೋಸೀಸ್)
[ಬದಲಾಯಿಸಿ]| [೫೮] | |||
| WHO ವರ್ಗ | ವಯಸ್ಸು 50-64 | ಒಟ್ಟಾರೆ | |
|---|---|---|---|
| ಸಾಮಾನ್ಯ | 5.3 | 9.4 | 6.6 |
| ಆಸ್ಟಿಯೋಪೀನಿಯ | 11.4 | 19.6 | 15.7 |
| ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ | 22.4 | 46.6 | 40.6 |
ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಮೂಳೆ ಮುರಿತದಿಂದ ಸಂಭವಿಸುವ ಉಲ್ಬಣಗಳಿಂದ ಸಾವಿನ ಪ್ರಮಾಣ ಹೆಚ್ಚಿದ್ದರೂ, ರೋಗದ ಕಾರಣ ದ ಬದಲಿಗೆ ರೋಗದ ಜೊತೆಗೇ ಅವರು ಸಾವನ್ನಪ್ಪುತ್ತಾರೆ. ಸೊಂಟ ಮುರಿತಗಳು ಕಡಿಮೆಯಾದ ಚಲನಶೀಲತೆ ಮತ್ತು ಡೀಪ್ ವೇನಸ್ ಥ್ರಾಂಬೋಸಿಸ್ (ಗಾಢವಾದ ಸಿರೆಯ ಹೆಪ್ಪುಗಟ್ಟುವಿಕೆ) ಮತ್ತು/ಅಥವಾ ಪಲ್ಮನರಿ ಎಂಬಾಲಿಸಮ್ (ಶ್ವಾಸಕೋಶದ ಧಮನಿರೋಧ), ನ್ಯುಮೋನಿಯಾ (ಶ್ವಾಸಕೋಶದ ಉರಿಯೂತವುಂಟಾಗುವ ವ್ಯಾಧಿ)ದಂತಹ ಹಲವು ಉಲ್ಬಣಗಳು ಸಂಭವಿಸುವ ಅಪಾಯವಿದೆ. ಸೊಂಟ ಮುರಿತದ ನಂತರದ 6-ತಿಂಗಳಿನ ಮರ್ತ್ಯತಾ ಪ್ರಮಾಣವು ಸುಮಾರು 13.5% ಇದೆ. ಸೊಂಟ ಮುರಿತಕ್ಕೊಳಗಾದವರಲ್ಲಿ (ಗಮನಾರ್ಹ) 13%ರಷ್ಟು ಜನರಿಗೆ ಸೊಂಟ ಮುರಿದುಕೊಂಡ ನಂತರ ಚಲನಶೀಲತೆ ಗಳಿಸಲು ಸಂಪೂರ್ಣ ಸಹಾಯದ ಅಗತ್ಯವಿದೆ.[೫೯] ಮರ್ತ್ಯತೆಯ ಮೇಲೆ ಕಡಿಮೆ ಪ್ರಭಾವ ಹೊಂದಿರುವಂತಹ ಬೆನ್ನುಮೂಳೆ ಮುರಿತಗಳು ನರಗಳ ಊತಕದಿಂದ, ಸಹಿಸಲಾಗದಂತಹ ತೀವ್ರ ದೀರ್ಘ ಸಮಯದ ನೋವಿನ ಜೊತೆಗೆ ಕುರೂಪತೆಯೂ ಸಂಭವಿಸಬಹುದು. ಅಪರೂಪವಾದರೂ, ಹೆಚ್ಚು ಕಡೆ ಬೆನ್ನುಮೂಳೆ ಮುರಿತಗಳು ಬೆನ್ನಿನಲ್ಲಿ ತೀವ್ರವಾದ ಡುಬ್ಬ (ಕಿಫೋಸಿಸ್) ವಾಗಬಹುದು. ಇದರಿಂದಾಗುವ ಆಂತರಿಕ ಅಂಗಗಳ ಮೇಲಿನ ಒತ್ತಡವು ಉಸಿರಾಟಕ್ಕೆ ತೊಡಕುಂಟು ಮಾಡಬಹುದು. ಸಾವು ಅಥವಾ ಇತರೆ ಉಲ್ಬಣಗಳಷ್ಟೇ ಅಲ್ಲದೆ, ಆಸ್ಟಿಯೋಪೊರೆಟಿಕ್ ಮುರಿತಗಳು ಆರೋಗ್ಯ-ಸಂಬಂಧಿತ ಜೀವನ ಗುಣಮಟ್ಟದಲ್ಲಿ ಕುಸಿತಕ್ಕೂ ಕಾರಣವಾಗುತ್ತದೆ.[೬೦]
ಸಾಂಕ್ರಾಮಿಕ ರೋಗಶಾಸ್ತ್ರ
[ಬದಲಾಯಿಸಿ]
50ರ ಮೇಲ್ಪಟ್ಟ ವಯಸ್ಕರಲ್ಲಿ ಮೂವರು ಮಹಿಳೆಯರಲ್ಲಿ ಒಬ್ಬರಿಗೆ ಮತ್ತು ಹನ್ನೆರಡು ಜನ ಪುರುಷರಲ್ಲಿ ಒಬ್ಬರಿಗೆ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಇದೆಯೆಂದು ಅಂದಾಜು ಮಾಡಲಾಗಿದೆ.[ಸಾಕ್ಷ್ಯಾಧಾರ ಬೇಕಾಗಿದೆ] ಇದು ವಾರ್ಷಿಕವಾಗಿ, ಸೊಂಟದ (ಲಂಬರ್) ವರ್ಟಿಬ್ರೆ (ಹುರಿ), ಸೊಂಟ ಮತ್ತು ಮಣಿಕಟ್ಟು ಮುರಿತದ ದಶಲಕ್ಷಕ್ಕೂ ಹೆಚ್ಚು ಪ್ರಕರಣಗಳಿಗೆ ಕಾರಣವಾಗಿದೆ. ಪುರುಷರಲ್ಲಿ ಪಕ್ಕೆಲುಬುಗಳಲ್ಲಿ ಸೂಕ್ಷ್ಮ ಪ್ರಮಾಣದ ಬಿರುಕುಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಕಂಡುಬರುತ್ತವೆ.
ಸೊಂಟ ಮುರಿತಗಳು
[ಬದಲಾಯಿಸಿ]ಸೊಂಟ ಮುರಿತಗಳು ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ನ ಅತಿ ತೀವ್ರ ಪರಿಣಾಮಗಳಿಗೆ ಕಾರಣವಾಗಿದೆ. ಅಮೆರಿಕಾ ಸಂಯುಕ್ತ ಸಂಸ್ಥಾನಗಳಲ್ಲಿ, ವಾರ್ಷಿಕವಾಗಿ ಸಂಭವಿಸುವ 250,000ಕ್ಕೂ ಹೆಚ್ಚು ಸೊಂಟ ಮುರಿತ ಪ್ರಕರಣಗಳಿಗೆ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಕಾರಣವಾಗಿದೆ.[೬೧] 50 ವರ್ಷದ ಶ್ವೇತವರ್ಣದ ಮಹಿಳೆಯೊಬ್ಬಳಿಗೆ ಫೀಮರ್ (ತೊಡೆಯೆಲುಬು) ಮುರಿತದ ಅಪಾಯ 17.5%ರಷ್ಟಿದೆ. ಎಲ್ಲಾ ಜನಾಂಗಗಳಲ್ಲಿ ಪುರುಷ-ಮಹಿಳೆಯರಿಬ್ಬರಿಗೂ ಸೊಂಟ ಮುರಿತದ ಪ್ರಕರಣಗಳು ಆರನೆಯದಿಂದ ಒಂಬತ್ತನೆಯವರೆಗೆ ಪ್ರತಿ ದಶಕದಲ್ಲೂ ಹೆಚ್ಚಾಗುವ ಸಂಭವವಿದೆ. ಇದರಲ್ಲಿ, 80 ವರ್ಷ ಮತ್ತು ಅದಕ್ಕಿಂತ ಮೇಲ್ಪಟ್ಟ ವಯಸ್ಸಿನ ಪುರುಷ-ಮಹಿಳೆಯರಿಗೆ ಮೂಳೆ ಮುರಿತದ ಸಂಭವವು ಅತಿ ಹೆಚ್ಚಾಗಿರುವುದು ಕಂಡುಬಂದಿದೆ.[೬೨]
ಬೆನ್ನುಮೂಳೆಯ ಮುರಿತಗಳು
[ಬದಲಾಯಿಸಿ]50 ವರ್ಷಕ್ಕಿಂತ ಮೇಲ್ಪಟ್ಟ ಮಹಿಳೆಯರಲ್ಲಿ 35-50%ರಷ್ಟು ಮಹಿಳೆಯರಿಗೆ ಕನಿಷ್ಠ ಪಕ್ಷ ಒಮ್ಮೆಯಾದರೂ ಬೆನ್ನು ಮೂಳೆ ಮುರಿತ ಸಂಭವಿಸಿದ್ದುಂಟು. ಅಮೆರಿಕಾ ಸಂಯುಕ್ತ ಸಂಸ್ಥಾನಗಳಲ್ಲಿ, ವರ್ಷಕ್ಕೆ ಸುಮಾರು 700,000 ಬೆನ್ನುಮೂಳೆ ಮುರಿತಗಳು ಸಂಭವಿಸುತ್ತದೆ. ಆದರೂ ಇವುಗಳಲ್ಲಿ ಕೇವಲ ಮೂರನೆಯ ಒಂದು ಭಾಗವನ್ನು ಮಾತ್ರ ಗುರುತಿಸಲು ಸಾಧ್ಯ. ಹದಿನೈದು ವರ್ಷಗಳ ಕಾಲ, 68.8 ಸರಾಸರಿ ವಯಸ್ಸಿನ ಮಹಿಳೆಯರ ಮಹಿಳೆಯರ ಬಗ್ಗೆ ನಡೆಸಿದ ಅಧ್ಯಯನದಲ್ಲಿ, ಅಧ್ಯಯನದ ಆರಂಭದಲ್ಲೇ 324 ಜನರು ಒಮ್ಮೆ ಬೆನ್ನುಮೂಳೆ ಮುರಿತಕ್ಕೊಳಗಾಗಿದ್ದರು. 18.2%ರಷ್ಟು ಜನರು (ಮೊದಲ ಬಾರಿಗೆ) ಬೆನ್ನುಮೂಳೆ ಮುರಿತಕ್ಕೆ ಒಳಗಾದರು; ಆದರೆ, ಮುಂಚೆಯೇ ಒಮ್ಮೆ ಬೆನ್ನುಮೂಳೆ ಮುರಿತಕ್ಕೊಳಗಾದವರಲ್ಲಿ ಈ ಅಪಾಯವು 41.4%ಕ್ಕೆ ಏರಿತು.[೬೩]
ಮಣಿಕಟ್ಟು
[ಬದಲಾಯಿಸಿ]ಅಮೆರಿಕಾ ಸಂಯುಕ್ತ ಸಂಸ್ಥಾನಗಳಲ್ಲಿ ವಾರ್ಷಿಕವಾಗಿ ಸಂಭವಿಸುವ 250,000 ಮಣಿಕಟ್ಟು ಮುರಿತಗಳ ಪ್ರಕರಣಗಳಿಗೆ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಕಾರಣವಾಗಿದೆ.[೬೧] ಮಣಿಕಟ್ಟು ಮುರಿತಗಳು ಮೂರನೆಯ ಅತಿ ಸಾಮಾನ್ಯ ರೀತಿಯ ಆಸ್ಟಿಯೋಪೊರೆಟಿಕ್ ಮುರಿತವಾಗಿದೆ. ಶ್ವೇತವರ್ಣದ ಮಹಿಳೆಯರಲ್ಲಿ ಕೊಲ್ಸ್ ಫ್ರ್ಯಾಕ್ಚರ್ ಸಂಭವಿಸುವ ಜೀವಾವಧಿ ಅಪಾಯವು ಸುಮಾರು 16%ರಷ್ಟಿದೆ. ತಮ್ಮ 70ನೆಯ ವಯಸ್ಸು ತಲುಪುವಷ್ಟರಲ್ಲಿ, ಸುಮಾರು 20%ರಷ್ಟು ಮಹಿಳೆಯರು ಕನಿಷ್ಠ ಒಮ್ಮೆಯಾದರೂ ಮಣಿಕಟ್ಟು ಮುರಿತಕ್ಕೊಳಗಾಗಿರುವ ಸಾಧ್ಯತೆಯಿದೆ.[೬೨]
ಪಕ್ಕೆಲುಬುಗಳ ಬಿರುಕುಗಳು
[ಬದಲಾಯಿಸಿ]ಕಡಿಮೆ ವಯಸ್ಕ, ಅಂದರೆ ಮುವತ್ತೈದ್ದು ವರ್ಷ ಮತ್ತು ಅದಕ್ಕಿಂತ ಮೇಲ್ಪಟ್ಟ ಪುರುಷರಲ್ಲಿ ಪಕ್ಕೆಲುಬುಗಳಲ್ಲಿ ಸೂಕ್ಷ್ಮ ಪ್ರಮಾಣದ ಬಿರುಕುಗಳು ಕಂಡುಬಂದಿವೆ. ಈ ಪುರುಷರು ದೈಹಿಕವಾಗಿ ಸಕ್ರಿಯರಾಗಿದ್ದ ಕಾರಣ, ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ನ ಈ ಲಕ್ಷಣಗಳನ್ನು ಉಪೇಕ್ಷಿಸಲಾಗುತ್ತದೆ. ಈ ಪುರುಷರು ತಮ್ಮ ಚಟುಚಟಿಕೆಗಳಲ್ಲಿ ತೊಡಗಿರುವಾಗ ಈ ಮೂಳೆ ಮುರಿತಕ್ಕೆ ಒಳಗಾಗಬಹುದು. ಉದಾಹರಣೆಗೆ, ವಾಟರ್-ಸ್ಕೀಯಿಂಗ್ ಅಥವಾ ಜೆಟ್ ಸ್ಕೀಯಿಂಗ್ ಮಾಡುವಾಗ ಬಿದ್ದಲ್ಲಿ ಪಕ್ಕೆಲುಬಿನ ಮುರಿತ ಸಂಭವಿಸಬಹುದು. ಆದರೂ, ಮುರಿತದ ಪತ್ತೆಯಾದ ಕೂಡಲೇ ಅ ವ್ಯಕ್ತಿಯ ಟೆಸ್ಟೋಸ್ಡೀರಾನ್ ಮಟ್ಟಗಳ ಶೀಘ್ರ ಪರೀಕ್ಷೆಯು ಆ ವ್ಯಕ್ತಿಯು ಅಪಾಯಕ್ಕೊಳಗಾಗಿರಬಹುದೇ ಇಲ್ಲವೇ ಎಂಬುದನ್ನು ನಿರ್ಣಯಿಸಬಹುದಾಗಿದೆ.
ನಿಯಂತ್ರಣ
[ಬದಲಾಯಿಸಿ]ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ತಡೆಗಟ್ಟಲು ಹಲವು ರೀತಿಗಳಲ್ಲಿ ಜೀವನ ಶೈಲಿಯ ಬದಲಾವಣೆಯೂ ಒಂದು. ಆದರೂ, ಔಷಧಗಳ ಮೂಲಕವೂ ಸಹ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ತಡೆಗಟ್ಟಬಹುದಾಗಿದೆ. ಬೇರೆ ರೀತಿಯ ಕಲ್ಪನೆಯಾಗಿ, ಬೆನ್ನುಮೂಳೆ ಮುರಿತಗಳನ್ನು ತಡೆಗಟ್ಟಿ ಸ್ನಾಯುಗಳ ಬೆಳವಣಿಗೆಗೆ ನೆರವಾಗಲು ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಆರ್ಥೆಸೆಸ್ ಬಳಸಲಾಗುತ್ತಿದೆ. ಬೀಳದಂತೆ ಮುನ್ನೆಚ್ಚರಿಕೆವಹಿಸುವುದರ ಮೂಲಕ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಉಲ್ಬಣಿಸುವುದನ್ನು ತಡೆಗಟ್ಟಬಹುದಾಗಿದೆ.
ಜೀವನ ಶೈಲಿ
[ಬದಲಾಯಿಸಿ]ಜೀವನ ಶೈಲಿಯಲ್ಲಿ ಹಲವು ಬಗೆಯ ಬದಲಾವಣೆ ತಂದುಕೊಳ್ಳುವುದರಿಂದ, ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ಗೆ ಕಾರಣವಾಗುವ ತೀವ್ರ ಸ್ವರೂಪದ ಅಪಾಯಕಾರಿ ಅಂಶಗಳನ್ನೂ ಸಹ ತಡೆಯಬಹುದು. ತಂಬಾಕು ಸೇವನೆ ಮತ್ತು ಆಲ್ಕೊಹಾಲ್ ಸೇವನೆಯು ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ರೋಗದೊಂದಿಗೆ ಸಂಬಂಧ ಹೊಂದಿದೆ. ಆದ್ದರಿಂದ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ರೋಗವನ್ನು ತಡೆಗಟ್ಟಲು ಧೂಮಪಾನದ ಚಟದ ತ್ಯಾಗ ಮತ್ತು ಮಿತ ಪ್ರಮಾಣದಲ್ಲಿ ಆಲ್ಕೊಹಾಲ್ ಸೇವನೆಯನ್ನು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ.[ಸಾಕ್ಷ್ಯಾಧಾರ ಬೇಕಾಗಿದೆ]
- ವ್ಯಾಯಾಮ
ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ತಡೆಗಟ್ಟಲು, ವ್ಯಾಯಾಮ ಮತ್ತು ಪ್ರೌಢಾವಸ್ಥೆಯಲ್ಲಿ ಸರಿಯಾದ ಪೋಷಣೆಯ ಮೂಲಕ ಇನ್ನಷ್ಟು ಹೆಚ್ಚಿನ ಮೂಳೆ ಯನ್ನು ಗಳಿಸುವುದು ಬಹಳ ಮುಖ್ಯ. ಜೀವನದುದ್ದಕ್ಕೂ ವ್ಯಾಯಾಮ ಮತ್ತು ಪೋಷಣೆಯು ಮೂಳೆಯ ಅವನತಿಯನ್ನು ವಿಳಂಬಗೊಳಿಸುತ್ತದೆ. ವಾರಕ್ಕೆ ಮೂರು ಬಾರಿ, ಗರಿಷ್ಠ ಯತ್ನದ 70-90%ರಲ್ಲಿ ನಿಧಾನಗತಿಯ ಓಟ (ಜಾಗಿಂಗ್), ಕಾಲ್ನಡಿಗೆ ಅಥವಾ ಮೆಟ್ಟಿಲು ಹತ್ತುವ ಕಸರತ್ತುಗಳ ಜೊತೆಗೆ ಪ್ರತಿದಿನ 1,500 ಮಿಲಿಗ್ರಾಂ ಕ್ಯಾಲ್ಸಿಯಂ ಸೇವನೆಯು, 9 ತಿಂಗಳ ಅವಧಿಯಲ್ಲಿ ಲಂಬರ್ ಬೆನ್ನುಮೂಳೆಯ ಸಾಂದ್ರತೆಯನ್ನು 5% ಹೆಚ್ಚಿಸಿದ್ದು ಕಂಡುಬಂದಿದೆ. ಆಸ್ಟಿಯೋಪೀನಿಯ ಅಥವಾ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿರುವ ವ್ಯಕ್ತಿಗಳು, ಮುರಿತದ ಸಂಭವವನ್ನು ತಡೆಗಟ್ಟಲು ಅವರ ವ್ಯಾಯಾಮ ಕಾರ್ಯಕ್ರಮವನ್ನು ತಮ್ಮ ವೈದ್ಯರೊಂದಿಗೆ ಅಗತ್ಯವಾಗಿ ಚರ್ಚಿಸಬೇಕು.[೬೪]
- ಪೋಷಣೆ
ಸರಿಯಾದ ಪೋಷಣೆಯು ಸಾಕಷ್ಟು ಕ್ಯಾಲ್ಸಿಯಂ ಮತ್ತು D ಜೀವಸತ್ವ ಹೊಂದಿರುವ ಆಹಾರ ಪಥ್ಯವನ್ನು ಒಳಗೊಂಡಿರುತ್ತದೆ. ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ಗೆ ಈಡಾಗಿರುವ ರೋಗಿಗಳಿಗೆ (ಉದಾಹರಣೆಗೆ ಸ್ಟೀರಾಯ್ಡ್ ಬಳಕೆ) ಸಾಮಾನ್ಯವಾಗಿ D ಜೀವಸತ್ವ ಮತ್ತು ಕ್ಯಾಲ್ಸಿಯಂ ಪೂರಕಗಳನ್ನು ಹಾಗೂ ಒಮ್ಮೊಮ್ಮೆ ಬಿಸ್ಫಾಸ್ಪೋನೇಟ್ಗಳನ್ನು ನೀಡಲಾಗುತ್ತದೆ. ಮೂತ್ರಪಿಂಡಗಳ ರೋಗದಲ್ಲಿ, ಪ್ಯಾರಾಕ್ಯಾಲ್ಸಿಟಾಲ್ (ಅಥವಾ 1,25-ಡೈಹೈಡ್ರಾಕ್ಸಿಕೋಲೆಕ್ಯಾಸಿಫೆರಾಲ್ ಅಥವಾ ಕ್ಯಾಸಿಟ್ರಿಯಾಲ್ - ಇದು D ಜೀವಸತ್ವದ ಪ್ರಮುಖ ಜೈವಿಕವಾಗಿ ಸಕ್ರಿಯವಾದ ರೂಪ) ಸೇರಿದಂತೆ, D ಜೀವಸತ್ವದ ಹೆಚ್ಚು ಸಕ್ರಿಯ ರೂಪಗಳನ್ನು ಬಳಸಲಾಗಿದೆ. ಏಕೆಂದರೆ, ಮೂತ್ರಪಿಂಡವು D ಜೀವಸತ್ವದ ಶೇಖರಿತ ರೂಪವಾದ ಕ್ಯಾಲ್ಸಿಡಯಾಲ್ (25-ಡೈಹೈಡ್ರಾಕ್ಸಿಕೋಲೆಕ್ಯಾಸಿಫೆರಾಲ್) ನಿಂದ ಕ್ಯಾಸಿಟ್ರಿಯಾಲ್ ಉತ್ಪಾದಿಸಲಾಗದು. ಹೆಚ್ಚು ಪ್ರೋಟೀನ್ ಹೊಂದಿರುವ ಆಹಾರಕ್ರಮ ಸೇವನೆಯು ಮೂತ್ರದಲ್ಲಿ ಕ್ಯಾಲ್ಸಿಯಂ ಅಂಶ ಹೆಚ್ಚಾಗಲು ಕಾರಣವಾಗಿ, ಮೂಳೆ ಮುರಿತದ ಅಪಾಯವನ್ನು ಹೆಚ್ಚಿಸುವ ಸಾಧ್ಯತೆಯಿದೆ ಎಂದು ಅಧ್ಯಯನಗಳು ಪತ್ತೆ ಮಾಡಿವೆ.[೬೫] ಇತರೆ ತನಿಖೆಗಳ ಪ್ರಕಾರ, ಕ್ಯಾಲ್ಸಿಯಂ ಹೀರಿಕೊಳ್ಳಲು ಪ್ರೋಟೀನ್ಗಳ ಅಗತ್ಯವಿದೆ. ಆದರೆ ಮಿತಿಮೀರಿದ ಪ್ರೋಟೀನ್ ಸೇವನೆಯು ಕ್ಯಾಲ್ಸಿಯಂ ಹೀರುವಿಕೆಯ ಕ್ರಿಯೆಗೆ ತೊಡಕನ್ನುಂಟುಮಾಡುತ್ತದೆ. ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ನ ತಡೆಗಟ್ಟುವಿಕೆ ಮತ್ತು ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಆಹಾರ ಕ್ರಮದ ಪ್ರೋಟೀನ್ಗಳ ಮೇಲೆ ಯಾವುದೇ ಮಧ್ಯಂತರ ಪ್ರಯೋಗವನ್ನು ನಡೆಸಿಲ್ಲ.[೬೬]
ಔಷಧ
[ಬದಲಾಯಿಸಿ]ಹೆಚ್ಚು ಅಪಾಯದ ಪ್ರಕರಣಗಳಲ್ಲಿ ಚಿಕಿತ್ಸೆಗಾಗಿ ಬಿಸ್ಫಾಸ್ಪೋನೇಟ್ ಬಳಸಬಹುದಾಗಿದೆ. ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ತಡೆಗಟ್ಟಲು ಇತರೆ ಔಷಧಿಗಳ ಪೈಕಿ ರೆಲೋಕ್ಸಿಫೆನ್ ಎಂಬ ಒಂದು ಸೆಲೆಕ್ಟೀವ್ ಈಸ್ಟ್ರೊಜೆನ್ ರೆಸೆಪ್ಟಾರ್ ಮಾಡ್ಯುಲೇಟರ್ (SERM) ಸಹ ಸೇರಿದೆ. ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ತಡೆಗಟ್ಟಲು ಈಸ್ಟ್ರೊಜೆನ್ ರಿಪ್ಲೇಸ್ಮೆಂಟ್ ತೆರಪಿ ಒಳ್ಳೆಯ ಚಿಕಿತ್ಸೆಯಾಗಿ ಉಳಿದುಕೊಂಡಿದೆ. ಆದರೆ, ಇದನ್ನು ತೀರಾ ಅನಿವಾರ್ಯ ಸಂದರ್ಭದಲ್ಲಿ ಮಾತ್ರ ಬಳಕೆ ಮಾಡಲು ಸೂಚಿಸಲಾಗುವುದು. ಋತುಬಂಧದ (ಮೆನೋಪಾಸ್) ನಂತರದ ತಮ್ಮ ಮೊದಲ ದಶಕದಲ್ಲಿ ಮಹಿಳೆಯರಿಗೆ ಈಸ್ಟ್ರೊಜೆನ್ ಶಿಫಾರಸು ಮಾಡಬೇಕೇ ಬೇಡವೇ ಎಂಬುದರ ಬಗ್ಗೆ ಅನಿಶ್ಚಿತತೆ ಮತ್ತು ವಿವಾದಗಳಿವೆ. ಹೈಪೊಗೊನಾಡಲ್ ಪುರುಷರ ಮೂಳೆಗಳ ಪ್ರಮಾಣ ಮತ್ತು ಗುಣಮಟ್ಟದಲ್ಲಿ ಸುಧಾರಣೆ ಇರುವುದನ್ನು ಟೆಸ್ಟೋಸ್ಟೀರಾನ್ ತೋರಿಸಿದೆ, ಆದರೆ 2008ರಲ್ಲಿ, ಮುರಿತಗಳ ಮೇಲೆ ಇದರ ಪ್ರಭಾವಗಳ ಬಗ್ಗೆ, ಅಥವಾ ಸಹಜ ಟೆಸ್ಟೋಸ್ಟೀರಾನ್ ಮಟ್ಟಗಳನ್ನು ಹೊಂದಿರುವ ಪುರುಷರ ಮೇಲೆ ಅಧ್ಯಯನ ನಡೆದಿಲ್ಲ.[೨೦]
ಇತಿಹಾಸ
[ಬದಲಾಯಿಸಿ]ಆಷ್ಲಿ ಕೂಪರ್ ಕಾಲದಲ್ಲಿ ಮೂಳೆಯ ಸಾಂದ್ರತೆಯು ವಯಸ್ಸಿನೊಂದಿಗೆ ಕಡಿಮೆಯಾಗುವುದು ಹಾಗೂ ಮೂಳೆ ಮುರಿತದ ಅಪಾಯಕ್ಕೂ ಸಂಬಂಧ ಇದೆ ಎಂದು ತಿಳಿದುಬಂದಿತು, ಹಾಗೂ "ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್" ಎಂಬ ಪದದ ಬಳಕೆ ಮತ್ತು ರೋಗ ಲಕ್ಷಣಗಳನ್ನು ಕಂಡುಹಿಡಿದ ಕೀರ್ತಿಯು ಜೀನ್ ಲೋಬ್ಸ್ಟಿಯನ್ ಎಂಬ ಫ್ರೆಂಚ್ ವೈದ್ಯನಿಗೆ ಸಲ್ಲುತ್ತದೆ.[೬೭] ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಹಾಗೂ ಮೆನೇಪಾಸ್ ನಂತರದ ಹಂತಗಳ ಸಂಬಂಧಗಳನ್ನು ಅಮೆರಿಕಾದ ಎಂಡೋಕ್ರೇನಾಲಜಿಸ್ಟ್ ಫುಲ್ಲೆರ್ ಅಲ್ಬ್ರೈಟ್ ತಿಳಿಸಿದರು.[೬೮] ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಕ್ರಾಂತಿಯನ್ನು ಉಂಟುಮಾಡಿದ ಬಿಸ್ಫಾಸ್ಪೊನೇಟ್ಗಳನ್ನು 1960ರ ಕಾಲದಲ್ಲಿ ಕಂಡುಹಿಡಿಯಲಾಯಿತು.[೬೯]
ಸಂಸ್ಥೆಗಳು
[ಬದಲಾಯಿಸಿ]1986ರಂದು ಯುನೈಟೆಡ್ ಕಿಂಗ್ಡಂ ಚಾರಿಟಿಯು ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ಗೆ ತಪಾಸಣೆ, ನಿಯಂತ್ರಣ ಹಾಗೂ ಚಿಕಿತ್ಸೆ ನೀಡಲು ತೀರ್ಮಾನಿಸಿ ನ್ಯಾಷನಲ್ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಸೊಸೈಟಿಯನ್ನು ಸ್ಥಾಪಿಸಿತು.[೭೦][೭೧] ನ್ಯಾಷನಲ್ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಫೌಂಡೇಷನ್ (ಪ್ರಧಾನ ಕಾರ್ಯಸ್ಥಾನವು USAಯ ವಾಷಿಂಗ್ಟನ್, D.C.ಯಲ್ಲಿ ಇದೆ) ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಹಾಗೂ ಸಂಬಂಧಿತ ಮುರಿತಗಳನ್ನು ತಡೆಯುವ ಸಲುವಾಗಿ, ಮೂಳೆಯ ಆರೋಗ್ಯವನ್ನು ಹೆಚ್ಚಿಸಲು, ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ಗೆ ತುತ್ತಾದವರ ಜೀವನವನ್ನು ಸುಧಾರಿಸಲು ಹಾಗೂ ಚಿಕಿತ್ಸೆಯ ಬಗ್ಗೆ ಅರಿವು ಮೂಡಿಸುವ ಕಾರ್ಯಕ್ರಮಗಳು, ಸಮರ್ಥನೆ, ಜನರು ಮತ್ತು ಆರೋಗ್ಯ ವೃತ್ತಿಪರ ಶಿಕ್ಷಣ ಹಾಗೂ ಸಂಶೋಧನಾಲಯವನ್ನು ಸ್ಥಾಪಿಸಿತು. https://www.nof.org ಇಂಟರ್ನ್ಯಾಷನಲ್ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಫೌಂಡೇಶನ್ (IOF) (ಪ್ರಧಾನ ಕಾರ್ಯಸ್ಥಾನವು ಸ್ವಿಟ್ಜರ್ಲೆಂಡ್ನ ನೆಯಾನ್ನಲ್ಲಿ ಇದೆ), ವೈದ್ಯಕೀಯ ಹಾಗೂ ಸಂಶೋಧನಾ ಸೊಸೈಟಿಗಳು, ವಿಜ್ಞಾನಿಗಳು, ವೈದ್ಯಕೀಯ ವೃತ್ತಿಪರರು, ಮೂಳೆ ಆರೋಗ್ಯಕ್ಕೆ ಒತ್ತು ನೀಡುವ ಅಂತರರಾಷ್ಟ್ರೀಯ ಕಂಪನಿಗಳ ಹಾಗೂ ರೋಗಿಯ ನಡುವೆ ನಡುವೆ ಜಾಗತಿಕ ಕೊಂಡಿಯಂತೆ ಕಾರ್ಯ ನಿರ್ವಹಿಸುತ್ತಿದೆ. https://www.iofbonehealth.org ಆರ್ಥೋಪೆಡಿಕ್ ರೀಸರ್ಚ್ ಸೊಸೈಟಿ (ಪ್ರಧಾನ ಕಾರ್ಯಸ್ಥಾನವು USAಯ ರೋಸ್ಮೌಂಟ್, ILನಲ್ಲಿ ಇದೆ) ಸಂಶೋಧನಾ ಹಾಗೂ ಪ್ರೊಫೆಷನಲ್ ಡೆವಲಪ್ಮೆಂಟ್ ಸೊಸೈಟಿಯಾಗಿದ್ದು, ಹಲವು ವರ್ಷಗಳಿಂದ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ನ ಸಂಶೋಧನೆ, ಚಿಕಿತ್ಸೆ ಹಾಗೂ ನಿಯಂತ್ರಣಕ್ಕೆ ಒತ್ತು ನೀಡಿದೆ. https://www.ors.org
ಇದನ್ನು ನೋಡಿರಿ
[ಬದಲಾಯಿಸಿ]- ಬೆನ್ನು ನೋವು
- ಬೋನ್ ಸೀಕರ್
- ಹಿಪ್ ಪ್ರೊಟೆಕ್ಟರ್
- ಡೆಂಟಲ್ X-ರೇ
- ಆಸ್ಟಿಯೋಪೆಟ್ರಸಿಸ್
- ಆಸ್ಟಿಯೋಇಮ್ಯೂನಾಲಜಿ
- ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಸಂಶೋಧನೆಗೆ ಓವರ್ರಿಯಕ್ಟಿಮೈಜ್ಡ್ ಇಲಿಯ ಮಾದರಿ
- ಆಕಾಶಯಾನ ಆಸ್ಟಿಯೋಪೀನಿಯ
ಆಕರಗಳು
[ಬದಲಾಯಿಸಿ]- ↑ ೧.೦ ೧.೧ ೧.೨ WHO (1994). "Assessment of fracture risk and its application to screening for postmenopausal osteoporosis. Report of a WHO Study Group". World Health Organization technical report series. 843: 1–129. PMID 7941614.
- ↑ ಫ್ರಾಸ್ಟ್ HM, ಥಾಮಸ್ CC. ಬೋನ್ ರೀಮಾಡೆಲಿಂಗ್ ಡೈನಾಮಿಕ್ಸ್. ಸ್ಪ್ರಿಂಗ್ಫೀಲ್ಡ್, IL: 1963.
- ↑ ೩.೦ ೩.೧ ೩.೨ ೩.೩ ೩.೪ ೩.೫ Raisz L (2005). "Pathogenesis of osteoporosis: concepts, conflicts, and prospects". J Clin Invest. 115 (12): 3318–25. doi:10.1172/JCI27071. PMID 16322775.
- ↑ Kim DH, Vaccaro AR (2006). "Osteoporotic compression fractures of the spine; current options and considerations for treatment". The spine journal : official journal of the North American Spine Society. 6 (5): 479–87. doi:10.1016/j.spinee.2006.04.013. PMID 16934715.
- ↑ Ganz DA, Bao Y, Shekelle PG, Rubenstein LZ (2007). "Will my patient fall?". JAMA. 297 (1): 77–86. doi:10.1001/jama.297.1.77. PMID 17200478.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Melton LJ (2003). "Epidemiology worldwide". Endocrinol. Metab. Clin. North Am. 32 (1): 1–13, v. doi:10.1016/S0889-8529(02)00061-0. PMID 12699289.
- ↑ Ojo F, Al Snih S, Ray LA, Raji MA, Markides KS (2007). "History of fractures as predictor of subsequent hip and nonhip fractures among older Mexican Americans". Journal of the National Medical Association. 99 (4): 412–8. PMID 17444431.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ ೮.೦ ೮.೧ Poole KE, Compston JE (2006). "Osteoporosis and its management". BMJ. 333 (7581): 1251–6. doi:10.1136/bmj.39050.597350.47. PMID 17170416.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Berg KM, Kunins HV, Jackson JL; et al. (2008). "Association between alcohol consumption and both osteoporotic fracture and bone density". Am J Med. 121 (5): 406–18. doi:10.1016/j.amjmed.2007.12.012.
{{cite journal}}: Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) - ↑ ೧೦.೦ ೧೦.೧ Nieves JW (2005). "Osteoporosis: the role of micronutrients". Am J Clin Nutr. 81 (5): 1232S–1239S. PMID 15883457.
{{cite journal}}: Unknown parameter|day=ignored (help); Unknown parameter|month=ignored (help) - ↑ ೧೧.೦೦ ೧೧.೦೧ ೧೧.೦೨ ೧೧.೦೩ ೧೧.೦೪ ೧೧.೦೫ ೧೧.೦೬ ೧೧.೦೭ ೧೧.೦೮ ೧೧.೦೯ ೧೧.೧೦ ೧೧.೧೧ ೧೧.೧೨ ೧೧.೧೩ WHO Scientific Group on the Prevention and Management of Osteoporosis (2000 : Geneva, Switzerland) (2003). "Prevention and management of osteoporosis : report of a WHO scientific group" (PDF). Archived from the original (pdf) on 2007-07-16. Retrieved 2007-05-31.
{{cite web}}: CS1 maint: numeric names: authors list (link) - ↑ Wong PK, Christie JJ, Wark JD (2007). "The effects of smoking on bone health". Clin. Sci. 113 (5): 233–41. doi:10.1042/CS20060173. PMID 17663660.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Shapses SA, Riedt CS (2006). "Bone, body weight, and weight reduction: what are the concerns?". J. Nutr. 136 (6): 1453–6. PMID 16702302. Archived from the original on 2008-03-10. Retrieved 2009-10-23.
{{cite journal}}: Unknown parameter|day=ignored (help); Unknown parameter|month=ignored (help) - ↑ Staessen J, Roels H, Emelianov D, Kuznetsova T, Thijs L, Vangronsveld J, Fagard R (1999). "Environmental exposure to cadmium, forearm bone density, and risk of fractures: prospective population study. Public Health and Environmental Exposure to Cadmium (PheeCad) Study Group". Lancet. 353 (9159): 1140–4. doi:10.1016/S0140-6736(98)09356-8. PMID 10209978.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Tucker KL, Morita K, Qiao N, Hannan MT, Cupples LA, Kiel DP (2006). "Colas, but not other carbonated beverages, are associated with low bone mineral density in older women: The Framingham Osteoporosis Study". Am. J. Clin. Nutr. 84 (4): 936–42. PMID 17023723.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ "Soft drinks in schools". Pediatrics. 113 (1 Pt 1): 152–4. 2004. doi:10.1542/peds.113.1.152. PMID 14702469.
- ↑ Waugh EJ, Lam M-A, Hawker GA; et al. (2009). "Risk factors for low bone mass in healthy 40–60 year old women: A systematic review of the literature". Osteoporosis International. 20 (1): 1–21. doi:10.1007/s00198-008-0643-x.
{{cite journal}}: Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) - ↑ ೧೮.೦ ೧೮.೧ ೧೮.೨ ೧೮.೩ ೧೮.೪ Simonelli, C; et al. (2006). "ICSI Health Care Guideline: Diagnosis and Treatment of Osteoporosis, 5th edition". Institute for Clinical Systems Improvement. Archived from the original (PDF) on 2007-07-18. Retrieved 2008-04-08.
{{cite web}}: Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help) - ↑ ೧೯.೦೦ ೧೯.೦೧ ೧೯.೦೨ ೧೯.೦೩ ೧೯.೦೪ ೧೯.೦೫ ೧೯.೦೬ ೧೯.೦೭ ೧೯.೦೮ ೧೯.೦೯ ೧೯.೧೦ ೧೯.೧೧ Kohlmeier, Lynn Kohlmeier (1998). "Osteoporosis - Risk Factors, Screening, and Treatment". Medscape Portals. Retrieved 2008-05-11.
- ↑ ೨೦.೦ ೨೦.೧ ೨೦.೨ ೨೦.೩ Ebeling PR (2008). "Clinical practice. Osteoporosis in men". N Engl J Med. 358 (14): 1474–82. doi:10.1056/NEJMcp0707217. PMID 18385499.
- ↑ Bone and Tooth Society of Great Britain, National Osteoporosis Society, Royal College of Physicians (2003). Glucocorticoid-induced Osteoporosis (PDF). London, UK: Royal College of Physicians of London. ISBN 1-860-16173-1. Archived from the original (PDF) on 2009-03-18. Retrieved 2009-10-23.
{{cite book}}: CS1 maint: multiple names: authors list (link) - ↑ Gourlay M, Franceschini N, Sheyn Y (2007). "Prevention and treatment strategies for glucocorticoid-induced osteoporotic fractures". Clin Rheumatol. 26 (2): 144–53. doi:10.1007/s10067-006-0315-1. PMID 16670825.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ ೨೩.೦ ೨೩.೧ Petty SJ, O'Brien TJ, Wark JD (2007). "Anti-epileptic medication and bone health". Osteoporosis international. 18 (2): 129–42. doi:10.1007/s00198-006-0185-z. PMID 17091219.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Ruiz-Irastorza G, Khamashta MA, Hughes GR (2002). "Heparin and osteoporosis during pregnancy: 2002 update". Lupus. 11 (10): 680–2. doi:10.1191/0961203302lu262oa. PMID 12413068.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Gage BF, Birman-Deych E, Radford MJ, Nilasena DS, Binder EF (2006). "Risk of osteoporotic fracture in elderly patients taking warfarin: results from the National Registry of Atrial Fibrillation 2". Arch. Intern. Med. 166 (2): 241–6. doi:10.1001/archinte.166.2.241. PMID 16432096.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Yang YX, Lewis JD, Epstein S, Metz DC (2006). "Long-term proton pump inhibitor therapy and risk of hip fracture". JAMA. 296: 2947–53. doi:10.1001/jama.296.24.2947. PMID 17190895.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Murphy CE, Rodgers PT (2007). "Effects of thiazolidinediones on bone loss and fracture". Ann Pharmacother. 41 (12): 2014–8. doi:10.1345/aph.1K286. PMID 17940125.
- ↑ Leib ES, Lewiecki EM, Binkley N, Hamdy RC (2004). "Official positions of the International Society for Clinical Densitometry". J Clin Densitom. 7 (1): 1799. doi:10.1385/JCD:7:1:1. PMID 14742881.
{{cite journal}}: CS1 maint: multiple names: authors list (link): "ಡಯಾಗ್ನಾಸಿಸ್ ಆಫ್ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಇನ್ ಮೆನ್, ಪ್ರಿಮೆನೋಪಾಸಲ್ ವಿಮೆನ್, ಅಂಡ್ ಚಿಲ್ಡ್ರನ್"ನಲ್ಲಿ ಇದನ್ನು ಹೇಳಲಾಗಿದೆ Archived 2008-02-24 ವೇಬ್ಯಾಕ್ ಮೆಷಿನ್ ನಲ್ಲಿ.. - ↑ U.S. Preventive Services Task Force (2002). "Screening for osteoporosis in postmenopausal women: recommendations and rationale". Ann. Intern. Med. 137 (6): 526–8. PMID 12230355.
- ↑ Martínez-Aguilà D, Gómez-Vaquero C, Rozadilla A, Romera M, Narváez J, Nolla JM (2007). "Decision rules for selecting women for bone mineral density testing: application in postmenopausal women referred to a bone densitometry unit". J. Rheumatol. 34 (6): 1307–12. PMID 17552058.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Schousboe JT, Taylor BC, Fink HA; et al. (2007). "Cost-effectiveness of bone densitometry followed by treatment of osteoporosis in older men". JAMA. 298 (6): 629–37. doi:10.1001/jama.298.6.629. PMID 17684185.
{{cite journal}}: Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) - ↑ Lyles KW, Colón-Emeric CS, Magaziner JS; et al. (2007). "Zoledronic acid and clinical fractures and mortality after hip fracture". N Engl J Med. 357: published online 2007–09–17. doi:10.1056/NEJMoa074941. PMID 17878149.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|nopp=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Purcell, P. Boyd, I (2005). "Bisphosphonates and osteonecrosis of the jaw". Medical Journal of Australia. 182 (8): 417–418.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ "6.6.2 Bisphosphonates". British National Formulary (54 ed.). British Medical Association and Royal Pharmaceutical Society of Great Britain. 2007. pp. p403.
{{cite book}}:|pages=has extra text (help); Unknown parameter|month=ignored (help) - ↑ Meunier PJ, Roux C, Seeman E; et al. (2004). "The effects of strontium ranelate on the risk of vertebral fracture in women with postmenopausal osteoporosis". N. Engl. J. Med. 350 (5): 459–68. doi:10.1056/NEJMoa022436. PMID 14749454.
{{cite journal}}: Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) - ↑ O'Donnell S, Cranney A, Wells GA, Adachi JD, Reginster JY (2006). "Strontium ranelate for preventing and treating postmenopausal osteoporosis". Cochrane database of systematic reviews (Online) (4): CD005326. doi:10.1002/14651858.CD005326.pub3. PMID 17054253.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Reginster JY, Seeman E, De Vernejoul MC; et al. (2005). "Strontium ranelate reduces the risk of nonvertebral fractures in postmenopausal women with osteoporosis: treatment of peripheral osteoporosis (TROPOS) study". J Clin Endorinol Metab. 90: 2816–22. doi:10.1210/jc.2004-1774. PMID 15728210.
{{cite journal}}: Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) - ↑ Blake GM, Fogelman I (2007). "The correction of BMD measurements for bone strontium content". J Clin Densitom. 10 (3): 259–65. doi:10.1016/j.jocd.2007.03.102. PMID 17543560.
- ↑ Taranta A, Brama M, Teti A; et al. (2002). "The selective estrogen receptor modulator raloxifene regulates osteoclast and osteoblast activity in vitro". Bone. 30 (2): 368–76. doi:10.1016/S8756-3282(01)00685-8. PMID 11856644.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Meunier PJ, Vignot E, Garnero P; et al. (1999). "Treatment of postmenopausal women with osteoporosis or low bone density with raloxifene. Raloxifene Study Group". Osteoporos Int. 10 (4): 330–6. doi:10.1007/s001980050236. PMID 10692984.
{{cite journal}}: Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) - ↑ "Nutrition and Bone Health". NIAMS. 2005-11-01. Retrieved 2008-01-28.
- ↑ "Calcium & Milk". Harvard School of Public Health. 2007. Archived from the original on 2007-08-25. Retrieved 2008-01-28.
- ↑ WHO/FAO/UNUಗಳ ಎಕ್ಸ್ಪರ್ಟ್ ಕನ್ಸಲ್ಟೇಷನ್ ಜಂಟೀ ವರದಿ(2007) ಪ್ರೋಟೀನ್ ಅಂಡ್ ಅಮೈನೊ ಆಸಿಡ್ ರಿಕ್ವೈರ್ಮೆಂಟ್ಸ್ ಇನ್ ಹ್ಯೂಮನ್ ನ್ಯೂಟ್ರಿಷನ್ Archived 2009-10-09 ವೇಬ್ಯಾಕ್ ಮೆಷಿನ್ ನಲ್ಲಿ. , pp224-226. ISBN 978-92-4-120935-9
- ↑ WHO/FAO/UNUತಜ್ಞರ ಎಕ್ಸ್ಪರ್ಟ್ ಕನ್ಸಲ್ಟೇಷನ್ ಜಂಟೀ ವರದಿ(2002), ಹ್ಯೂಮನ್ ವಿಟಮಿನ್ ಅಂಡ್ ಮಿನರಲ್ ರಿಕ್ವೈರ್ಮೆಂಟ್ಸ್ , pp166-167.
- ↑ ೪೫.೦ ೪೫.೧ Tang BM, Eslick GD, Nowson C, Smith C, Bensoussan A (2007). "Use of calcium or calcium in combination with vitamin D supplementation to prevent fractures and bone loss in people aged 50 years and older: a meta-analysis". Lancet. 370 (9588): 657–66. doi:10.1016/S0140-6736(07)61342-7. PMID 17720017.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Prince RL, Devine A, Dhaliwal SS, Dick IM (2006). "Effects of calcium supplementation on clinical fracture and bone structure: results of a 5-year, double-blind, placebo-controlled trial in elderly women". Arch. Intern. Med. 166 (8): 869–75. doi:10.1001/archinte.166.8.869. PMID 16636212.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Bolland MJ, Barber PA, Doughty RN; et al. (2008). "Vascular events in healthy older women receiving calcium supplementation: randomised controlled trial". BMJ. 336: 262. doi:10.1136/bmj.39440.525752.BE. PMID 18198394.
{{cite journal}}: Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) - ↑ Bischoff-Ferrari HA, Willett WC, Wong JB, Giovannucci E, Dietrich T, Dawson-Hughes B (2005). "Fracture prevention with vitamin D supplementation: a meta-analysis of randomized controlled trials". JAMA. 293 (18): 2257–64. doi:10.1001/jama.293.18.2257. PMID 15886381.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Jackson RD, LaCroix AZ, Gass M; et al. (2006). "Calcium plus vitamin D supplementation and the risk of fractures". N. Engl. J. Med. 354 (7): 669–83. doi:10.1056/NEJMoa055218. PMID 16481635.
{{cite journal}}: Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) - ↑ Bonaiuti D, Shea B, Iovine R; et al. (2002). "Exercise for preventing and treating osteoporosis in postmenopausal women". Cochrane database of systematic reviews (Online) (3): CD000333. doi:10.1002/14651858.CD000333. PMID 12137611.
{{cite journal}}: Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) - ↑ Cheng S, Sipilä S, Taaffe DR, Puolakka J, Suominen H (2002). "Change in bone mass distribution induced by hormone replacement therapy and high-impact physical exercise in post-menopausal women". Bone. 31 (1): 126–35. doi:10.1016/S8756-3282(02)00794-9. PMID 12110425.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Chien MY, Wu YT, Hsu AT, Yang RS, Lai JS (2000). "Efficacy of a 24-week aerobic exercise program for osteopenic postmenopausal women". Calcif. Tissue Int. 67 (6): 443–8. doi:10.1007/s002230001180. PMID 11289692.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Iwamoto J, Takeda T, Ichimura S (2001). "Effect of exercise training and detraining on bone mineral density in postmenopausal women with osteoporosis". Journal of orthopaedic science : official journal of the Japanese Orthopaedic Association. 6 (2): 128–32. doi:10.1007/s007760100059. PMID 11484097.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Kemmler W, Engelke K, Weineck J, Hensen J, Kalender WA (2003). "The Erlangen Fitness Osteoporosis Prevention Study: a controlled exercise trial in early postmenopausal women with low bone density-first-year results". Archives of physical medicine and rehabilitation. 84 (5): 673–82. PMID 12736880.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Kerr D, Morton A, Dick I, Prince R (1996). "Exercise effects on bone mass in postmenopausal women are site-specific and load-dependent". J. Bone Miner. Res. 11 (2): 218–25. PMID 8822346.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Villareal DT, Binder EF, Yarasheski KE; et al. (2003). "Effects of exercise training added to ongoing hormone replacement therapy on bone mineral density in frail elderly women". J Am Geriatr Soc. 51 (7): 985–90. doi:10.1046/j.1365-2389.2003.51312.x. PMID 12834519.
{{cite journal}}: Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) - ↑ Sinaki M, Brey RH, Hughes CA, Larson DR, Kaufman KR (2005). "Significant reduction in risk of falls and back pain in osteoporotic-kyphotic women through a Spinal Proprioceptive Extension Exercise Dynamic (SPEED) program". Mayo Clin Proc. 80 (7): 849–55. doi:10.4065/80.7.849. PMID 16007888.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Cranney A, Jamal SA, Tsang JF, Josse RG, Leslie WD (2007). "Low bone mineral density and fracture burden in postmenopausal women". CMAJ. 177 (6): 575–80. doi:10.1503/cmaj.070234. PMID 17846439.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Hannan EL, Magaziner J, Wang JJ; et al. (2001). "Mortality and locomotion 6 months after hospitalization for hip fracture: risk factors and risk-adjusted hospital outcomes". JAMA. 285 (21): 2736–42. doi:10.1001/jama.285.21.2736. PMID 11386929.
{{cite journal}}: Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) - ↑ Brenneman SK, Barrett-Connor E, Sajjan S, Markson LE, Siris ES (2006). "Impact of recent fracture on health-related quality of life in postmenopausal women". J. Bone Miner. Res. 21 (6): 809–16. doi:10.1359/jbmr.060301. PMID 16753011.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ ೬೧.೦ ೬೧.೧ Riggs, B.L.; Melton, Lj 3.r.d. (2005). "The worldwide problem of osteoporosis: insights afforded by epidemiology". Bone. PMID 8573428.
{{cite journal}}: CS1 maint: multiple names: authors list (link) CS1 maint: numeric names: authors list (link) - ↑ ೬೨.೦ ೬೨.೧ "MerckMedicus Modules: Osteoporosis - Epidemiology". Merck & Co., Inc. Archived from the original on 2007-12-28. Retrieved 2008-06-13.
- ↑ Cauley JA, Hochberg MC, Lui LY; et al. (2007). "Long-term Risk of Incident Vertebral Fractures". JAMA. 298: 2761–2767. doi:10.1001/jama.298.23.2761. PMID 18165669.
{{cite journal}}: Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) - ↑ Dalsky GP, Stocke KS, Ehsani AA, Slatopolsky E, Lee WC, Birge SJ (1988). "Weight-bearing exercise training and lumbar bone mineral content in postmenopausal women". Ann. Intern. Med. 108 (6): 824–8. PMID 3259410.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Feskanich D, Willett WC, Stampfer MJ, Colditz GA (1996). "Protein consumption and bone fractures in women". Am. J. Epidemiol. 143 (5): 472–9. PMID 8610662.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Kerstetter JE, O'Brien KO, Insogna KL (2003). "Dietary protein, calcium metabolism, and skeletal homeostasis revisited". Am. J. Clin. Nutr. 78 (3 Suppl): 584S–592S. PMID 12936953.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ ಲೋಬ್ಸ್ಟಿಯನ್ JGCFM. ಲೆರ್ಬುಷ್ ದೆರ್ ಪೆತೋಲಜಿಷಿಯನ್ ಅನಟೊಮಿಯೆ. ಸ್ಟಟ್ಗರ್ಡ್: Bd II, 1835.
- ↑ Albright F, Bloomberg E, Smith PH (1940). "Postmenopausal osteoporosis". Trans. Assoc. Am. Physicians. 55: 298–305.
{{cite journal}}: Cite has empty unknown parameter:|month=(help)CS1 maint: multiple names: authors list (link) - ↑ Patlak M (2001). "Bone builders: the discoveries behind preventing and treating osteoporosis". Faseb J. 15 (10): 1677E–E. doi:10.1096/fj.15.10.1677e. PMID 11481214.
{{cite journal}}: CS1 maint: unflagged free DOI (link) - ↑ "ಎಬೌಟ್ ಅಸ್" Archived 2011-01-20 ವೇಬ್ಯಾಕ್ ಮೆಷಿನ್ ನಲ್ಲಿ., ನ್ಯಾಷಿನಲ್ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಸೊಸೈಟಿ.
- ↑ "ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಸೇವೆಗಳನ್ನು ಮತ್ತಷ್ಟು ಉತ್ತಮಗೊಳಿಸಲು £3 ದಶಲಕ್ಷ ಪ್ರಶಸ್ತಿ, UK" Archived 2009-01-03 ವೇಬ್ಯಾಕ್ ಮೆಷಿನ್ ನಲ್ಲಿ., ಮೆಡಿಕಲ್ ನ್ಯೂಸ್ ಟುಡೇ, 17 ಮಾರ್ಚ್ 2008.
ಹೊರಗಿನ ಕೊಂಡಿಗಳು
[ಬದಲಾಯಿಸಿ]- ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಓಪನ್ ಡೈರೆಕ್ಟರಿ ಪ್ರಾಜೆಕ್ಟ್
- ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಅಪಾಯವನ್ನು ನಿರ್ಧರಿಸಲು ಉಪಯೋಗಿಸುವ ಸಾಧನಗಳು
- ಪೌಷ್ಟಿಕ ಆಹಾರ, ಪೋಷಣೆ ಹಾಗೂ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ನ ನಿಯಂತ್ರಣ Archived 2009-07-31 ವೇಬ್ಯಾಕ್ ಮೆಷಿನ್ ನಲ್ಲಿ. ವಿಶ್ವ ಆರೋಗ್ಯ ಸಂಸ್ಥೆ ಹಾಗೂ ಆಹಾರ ಮತ್ತು ಕೃಷಿ ಸಮಿತಿ (2003)
- ಬೋನ್ ಹೆಲ್ತ್ ಅಂಡ್ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್: Archived 2009-10-29 ವೇಬ್ಯಾಕ್ ಮೆಷಿನ್ ನಲ್ಲಿ. U.S.ನ ಡಿಪಾರ್ಟ್ಮೆಂಟ್ ಆಫ್ ಹೆಲ್ತ್ ಅಂಡ್ ಹ್ಯೂಮನ್ ಸರ್ವಿಸಸ್ನಿಂದ ವಿತರಿಸಲ್ಪಟ್ಟ ಸರ್ಜನ್ ಜನರಲ್ರ ವರದಿ
- ಇಂಟರ್ನ್ಯಾಷಿನಲ್ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಫೌಂಡೇಶನ್
- NOF.org ದಿ ನ್ಯಾಷಿನಲ್ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಫೌಂಡೇಷನ್
- The NIH ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಹಾಗೂ ಸಂಬಂಧಿಸಿದ ಮೂಳೆ ರೋಗಗಳು ~ ರಾಷ್ಟ್ರೀಯ ಸಂಪನ್ಮೂಲ ಕೇಂದ್ರ
- NOS.org.uk Archived 2008-08-28 ವೇಬ್ಯಾಕ್ ಮೆಷಿನ್ ನಲ್ಲಿ. ನ್ಯಾಷಿನಲ್ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಸೊಸೈಟಿ (UK)
- Pages using the JsonConfig extension
- CS1 maint: multiple names: authors list
- CS1 errors: unsupported parameter
- CS1 errors: explicit use of et al.
- CS1 maint: numeric names: authors list
- ವೆಬ್ ಆರ್ಕೈವ್ ಟೆಂಪ್ಲೇಟಿನ ವೇಬ್ಯಾಕ್ ಕೊಂಡಿಗಳು
- CS1 errors: extra text: pages
- CS1 errors: empty unknown parameters
- CS1 maint: unflagged free DOI
- Pages using ISBN magic links
- ಉಲ್ಲೇಖಗಳ ಅಗತ್ಯ ಇರುವ ಲೇಖನಗಳು
- Articles with invalid date parameter in template
- All articles containing potentially dated statements
- Articles with hatnote templates targeting a nonexistent page
- Articles with Open Directory Project links
- Articles that show a Medicine navs template
- ವಯಸ್ಸನ್ನು ಆಧರಿಸಿ ಬರುವ ರೋಗಗಳು
- ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರ
- ಅಸ್ಥಿಗೆ ಸಂಬಂಧಿಸಿದ ವ್ಯಾಧಿಗಳು
- ರೋಗಗಳು
